INTRODUÇÃO
O Acidente Vascular Cerebral (AVC) é uma das principais causas de morte e incapacidade em todo o mundo,1-3 tendo uma prevalência alta a nível global.3-4
No início do século XXI, a incidência de AVC padronizada por idade na Europa variava de 95 a 290 / 100.000 habitantes por ano, com taxas de mortalidade de um mês variando de 13 a 35%. Em todos os anos, aproximadamente 1,1 milhões de habitantes da Europa tiveram AVC.5
O impacto do AVC isquémico e hemorrágico aumentou significativamente em todo o mundo entre 1990 e 2010, isto é aumentou o número de casos, de número de mortes e de anos de vida ajustados por incapacidade (DALYs) perdidos.6
A disfagia é uma complicação comum na pessoa com AVC, mas as estimativas de sua frequência variam consideravelmente.7 É uma causa importante de pneumonia nos primeiros dias após o AVC tendo um grande impacto nos resultados clínicos, na mortalidade e na institucionalização destas pessoas.8
Numa meta-análise de Martino e colaboradores9 as prevalências de disfagia em pessoas com AVC em fase aguada são situam-se entre 37% e 45% em avaliações de rastreamento, 51% e 55% por avaliação clínica e 64 e 78% detetadas com ajuda de instrumentos de avaliação.
O conceito de disfagia, ou dificuldade em deglutir, inclui alterações comportamentais, sensoriais e motoras que ocorrem durante a deglutição, envolvendo o estado de consciência antes do ato de comer, o reconhecimento visual dos alimentos e as respostas ao odor fisiológico e à presença de alimentos.10 Apesar de todas as complicações descritas, a literatura mostra que a disfagia é subdiagnosticada pelos profissionais de saúde.11 A deglutição comprometida é um diagnóstico de enfermagem e é definida como a alteração da capacidade de deglutir.12
A avaliação precoce da deglutição, nas primeiras 4 horas após a admissão, é fundamental para se iniciar o suporte nutricional todas as pessoas com AVC agudo.13
Existem vários métodos clínicos e instrumentais validados para diagnosticar a disfagia orofaríngea, e o tratamento é principalmente baseado em medidas compensatórias. Neste sentido deve ser dada mais importância e atenção à disfagia orofaríngea e devem ser incluídos e implementados protocolos de triagem, tratamento e monitorização regular para evitar suas principais complicações.14
Existem atualmente inúmeras escalas a nível internacional que permitem identificar e avaliar a disfagia. No entanto, em Portugal, não são muitos os instrumentos disponíveis e devidamente validados. Contudo, em 2012 foi realizada a validação de dois instrumentos que permitem avaliar a existência de disfagia na população portuguesa, a Eating Assessment Tool 10 (EAT 10) e a Functional Oral Intake Scale (FOIS).15
A escala EAT-10 foi criada por Belafsky e colaboradores,16 é considerada um instrumento de avaliação rápida, simples e útil para detetar a existência de disfagia e monitorizar a resposta da pessoa ao tratamento. Permite facilmente aceder apenas à auto-percepção da disfagia e com base nesta informação, confirmar o grau de compromisso da função e as limitações da funcionalidade provocadas na vida social e emocional das pessoas. A escala é composta por 10 itens, e o seu preenchimento é efetuado pela própria pessoa, sem necessidade de avaliação funcional prévia. Assim, classifica as afirmações com uma pontuação que vai desde 0 (sem problema) até 4 (grande problema), sendo o score igual ou superior a 3 considerado anormal.
Tendo em consideração que a disfagia é um problema com um impacto tão significativo na vida das pessoas, o enfermeiro especialista em enfermagem de reabilitação tem uma importante intervenção na adequada avaliação da disfagia. Nesta perspetiva, o conhecimento das propriedades psicométricas, é primordial de modo a verificar se o teste tem validade e fiabilidade, para não comprometer os resultados obtidos. Assim, pretende-se avaliar as propriedades métricas do EAT-10 na pessoa com AVC com alteração da deglutição.
MÉTODO
Recorreu-se a uma Revisão Sistemática da Literatura (RSL), uma vez que esta permite identificar, selecionar e avaliar criticamente um conjunto de estudos de modo a extrair a melhor evidência científica.17 Seguiram-se os principais passos de uma RSL: questão de investigação, definição do problema, objetivos da revisão sistemática; critérios de inclusão e exclusão; estratégia de pesquisa; procedimento de seleção; procedimento de extração dos dados; e procedimento de avaliação da qualidade metodológica dos estudos selecionados.18
Com base na estratégia PICo recomendações do Joanna Briggs Institute (JBI),19-20 formulou-se a questão de pesquisa, onde cada dimensão do PICo contribuiu para definir os critérios de inclusão: População (P) - Pessoas com AVC; Área de Interesse (I) - propriedades métricas do EAT-10 e Contexto (Co) - alterações da deglutição/disfagia. Assim, definiu-se para a presente RSL a seguinte questão de pesquisa: “Quais as propriedades métricas EAT-10 na pessoa com AVC com alterações da deglutição?”.
Os descritores relacionados com cada uma das componentes da estratégia PICo foram: Stroke; Dysphagia Psychometrics; validity of test, Reproducibility of results, validados previamente na plataforma Descritores em Ciências da Saúde e Medical Subject Headings. Foram utilizadas ainda as seguintes Palavras-chave: EAT 10 Assessment e Responsiveness.
Definiram-se como critérios de elegibilidade na inclusão dos artigos: pessoas com AVC, com alterações da deglutição/disfagia, pelo menos uma propriedade métrica, publicados nos últimos 5 anos (2008-2014), em português inglês e espanhol, com texto integral acessível. Na avaliação das propriedades psicométricas/clinicométricas e métricas foram tidas em consideração a reprodutibilidade, fiabilidade, validade e responsividade.21-23
Para a pesquisa, a estratégia utilizada foi determinada pela procura em diferentes bases de dados eletrónicas, publicações periódicas e literatura cinzenta, com o objetivo de encontrar estudos primários/originais ou estudos secundários. A pesquisa foi realizada através das plataformas de bases de dados electrónicas: EBSCO, Host, Google Escolar, Cochrane Lybrary Collection, Scielo e Proquest.
A pesquisa foi efetuada por quatro pessoas em simultâneo, de 15 de Outubro á 15 de Novembro de 2014, foram utilizadas as mesmas bases de dados para a pesquisa, por forma á respeitar a fiabilidade inter-observadores.
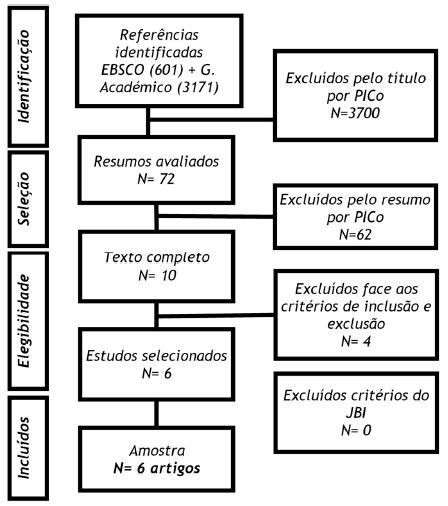
Do processo de pesquisa bibliográfica realizada, com esta metodologia, obtivemos 3772 artigos para a seleção inicial. Destes 3700 foram rejeitados pelo título ou pelo assunto e 62 pelo resumo. Dos 10 resultantes, 4 foram excluídos após análise do texto integral, dado não cumprirem os critérios de inclusão definidos, tendo sido o resultado final de 6 artigos incluídos que preencheram os critérios de inclusão.
A Tabela 1 descreve o processo de conjugação dos descritores e palavras-chave para a pesquisa nas bases de dados. A Figura 1 ilustra o fluxograma PRISMA24 correspondente à identificação, análise, seleção e inclusão dos artigos.
Tabela 1 Conjugação Boleana
| Conjugação Booleana | EBSCO | GOOGLE SCHOLAR |
|---|---|---|
| “EAT-10” | 235 | 580 |
| “EAT-10” and Deglutition Disorders | 33 | 595 |
| “EAT-10” and Dysphagia | 55 | 163 |
| “EAT-10” and Validity | 73 | 271 |
| “EAT-10” and Reproducibility of results | 65 | 796 |
| “EAT-10” and Responsiveness | 119 | 498 |
| “EAT-10” and Assessment | 8 | 81 |
| Psychometrics and “EAT-10” | 7 | 122 |
| “EAT-10” and Stroke | 53 | 267 |
| “EAT-10” and Stroke and Psychometrics | 3 | 34 |
| “EAT-10” and Stroke and Psychometrics and Deglutition disorders | 3 | 31 |
| Total de Artigos | 601 | 3171 |
Os artigos selecionados para leitura completa foram avaliados por dois investigadores de forma independente, de acordo com critérios de qualidade metodológica, propostos pelo JBI,19 tendo sido selecionados os artigos com mais de 75% dos critérios.
Foi extraída informação dos artigos sobre autores, ano, país, amostra, dados sobre as propriedades métricas, conclusões e nível de evidência. A classificação dos níveis de evidência dos estudos incluidos, foi feita com base nos critérios da Registered Nurses Association of Ontario.25
RESULTADOS
Foram incluídos seis artigos nesta RSL, publicados nos seguintes anos: um em 2008,16 um em 2012,26 três em 2013(15,27,29 ) e um em 2014,28, em que os países de origem foram o Brasil,29 Espanha26,28, Estados Unidos da América,16 Itália27 e Portugal.15 A amostra de pessoas com disfagia variou entre 2315 e 482. 16 Relativamente ao grupo de controlo variou entre 1028 e 269.27 Todos os estudos incluídos (Tabela 2) são estudos descritivos, com nível de evidência III ou seja evidência obtida a partir de um estudo bem desenhado, não-experimental, tais como estudos comparativos, estudos de correlação ou relatos de casos.25
Tabela 2: Principais resultados e conclusões dos seis artigos
| Autores, Ano, País e População | Resultados | Conclusões | Nível de Evidência |
|---|---|---|---|
| Queirós A, Moreira S, Silva A, Costa R, Lains J. 2013, Portugal n= 23 e 23 controlos15 | EAT-10 apresentou consistência interna (0.75) e concordância entre observadores (0.86) aceitáveis, bem como, validade discriminante. Os resultados indicaram ainda que a versão portuguesa da FOIS apresenta aceitável concordância entre observadores (0.78) e validade de critério. | Válido, fiável e reprodutível | III |
| Belafsky PC, Mouadeb DA, Rees CJ, Pryor JC, Postma GN, Allen J, Leonard RJ.. 2008, Estados Unidos da América, n=48216 | A consistência interna (alfa de Cronbach) foi de 0.960. Os coeficientes de correlação intra-item teste-reteste variaram entre 0.72 e 0.91. A média da pontuação do EAT-10 foi de 23.58 ± 13.18 para pessoas com disfagia esofágica, 23.10 ± 12.22 para pessoas com disfagia orofaríngea, 9.19 ± 12.60 para pessoas com distúrbios da voz, 22.42 ± 14.06 para pessoas com cancro de cabeça e pescoço e 11.71 ± 9.61 para pessoas com refluxo. A pontuação média do EAT-10 das pessoas com disfagia melhorou de 19.87 ± 10.5 para 5.2 ± 7.4 após o tratamento (p <0.001). |
Válido, fiável, reprodutível e responsiva. |
III |
| Burgos R, Sarto B, Segurola H, Romagosa A, Puiggrós C, Vázquez C, Cárdenas G, Barcons N, Araujo K, Pérez-Portabella C.. 2012; Espanha, n=6526 |
Fiabilidade interna: foi boa, Alpha de Cronbach 0,87 Validade: Correlação elevada entre os itens da escala com a pontuação total (p˂0.001). Pessoas com disfagia = 15 ± 8.9 das Pessoas com risco de disfagia = 6.7 ± 7.7 e Pessoas sem risco de disfagia = 2 ± 3.1. Verficou-se uma correlação Moderada entre a pontuação total e a idade (Coeficiente de Spearman=0.37) |
Fiável e válido | III |
| Schindler A, Mozzanica F, Monzani A, Ceriani E, Atac M, Jukic-Peladic N, Venturini C, Orlandoni P, 2013, Itália n=304 e 269 controlo27 | - Reproductibilidade: Consistência Interna (Alfa de Cronbach) em grupo de pessoas com disfagia = 0.90 e para grupo de pessoas saudáveis = 0.93 - Coeficiente de Correlação de Pearson (0.95 em pessoas com disfagia e 0.98 em indivíduos assintomáticos) - Correlação Intraclasse (ICC): 0.95 e 0.98, respetivamente - Cut- off 2.8. Normal se ≤ 2.8 - Correlação entre a pontuação de pessoas com disfagia e indivíduos saudáveis foi baixa. - As pessoas com disfagia, apresentaram valores mais altos do score em cada item e no total - A pontuação total do EAT-10 correlacionou-se positivamente com a avaliação através de endoscopia - Na utilização do EAT-10 antes e depois do plano de reabilitação verificou-se uma correlação fraca e positiva p=0.4. |
Válido, fiável e responsiva. |
III |
| Rofes L, Arreola V, Mukherjee R, Clave P.; 2014, Espanha, n= 160 e 10 controlos28 | - Aplicada EAT-10 em 133 pessoas com diafagia (101 com score ≥3 (75.9%)) - Aplicado o V-VST em 134 pessoas com disfagia (em 105 apresentaram distúrbios na deglutição (78.4%)) - Acurácia foi de 0.89 na EAT 10 (Curva de ROC) - Cut-off: 2 - EAT 10 mostrou níveis elevados de sensibilidade, na deteção (0.895), na insegurança na deglutição (0.915) e aspiração silenciosa (0.933) |
Válida | III |
| Gonçalves MI, Remaili C, Behlau M.; Brasil, 2013 N=10729 |
- Poder discriminativo de 72. 97% - Sensibilidade de 69.70% e Especificidade 72. 00% - Cut-off > 3 |
Válido | III |
DISCUSSÃO
Reprodutibilidade
A consistência interna avaliada pelo alfa de Cronbach variou entre 0.7515 e 0.9616. No estudo da validação da versão italiana foi de 0.9027 e no estudo da versão espanhola foi de 0.87.26
Nos estudos em que foi feita a avaliação da consistência interna15-16,26-27 a escala demostrou ser fiável visto que foi superior a 0.7, tendo sido apresentados valores classificados como razoáveis e excelentes21-23.
Na concordância inter-observadores o valor do teste foi de 0.86 na versão portuguesa15 o de demostra ter boa reprodutibilidade inter-observador.21-23 O teste reteste variou entre 0.72 a 0.91 para a versão americana16 e na versão italiana variou entre 0.95 e 0.98.(27 o que demostrou a sua estabilidade ou reprodutibilidade intra-observador. 21-23
Validade
No estudo da validade pretendeu-se verificar se o instrumento avaliava o que era suposto avaliar.21-23 A validade de construto foi averiguada através da correlação dos itens com a pontuação total da escala, no estudo de Belafsky e colaboradores.16 A validade critério foi a mais estudada, através da validade discriminante,15-16,26-27 em que se verificou que o EAT 10 consegue discriminar pessoas com disfagia de indivíduos saudáveis, mostrando-se válida para o objetivo da escala: detetar existência de disfagia.
O estudo realizado por Rofes e colaboradores28 salientou a importância de aumentar a sensibilidade do teste cerca de 5%, através da análise da curva de ROC definindo o valor cut-off para ≤ 2, em que se verificou que não afetou a especificidade, resultando num menor número de falsos-negativos.
Responsividade
Através do estudo de Belasfky e colaboradores16 e Schindler e colaboradores27 concluiu-se que a EAT- 10 é responsiva, visto se demonstrou que o este é sensível à mudança, nomeadamente nas alterações no antes e após tratamento e plano de reabilitação no grupo de pessoas com disfagia p < 0,001 e p = 0,01 respetivamente. Contudo foi a propriedade métrica mesns estudada, não se verificou o efeito teto, efeito chão, efeito magnitude.21-23
A escala EAT-10 mostrou ser um instrumento de fácil compreensão e de rápido preenchimento considerando-se útil na prática clínica para a deteção de disfagia. No estudo de Burgos e colaboradores,26 assim como no estudo de Schindler e colaboradores27 salientou-se, por unanimidade, a limitação desta escala por não ser adequada a sua aplicabilidade em indivíduos com alterações cognitivas, visto que requer a participação da pessoa. Contudo no artigo de Gonçalves e colaboradores,15 verificou-se ainda que em 13 dos participantes, foi-lhes lido o questionário por dificuldades na leitura ou pela compreensão das instruções ou pela ausência de óculos no momento do exame.
É ainda relevante considerar a conclusão da RSL, realizada por Speyer Speyer e colaboradores30 cujo objetivo estabelecido foi avaliar as propriedades psicométricas dos instrumentos de avaliação funcional da disfagia orofaríngea, incluindo a EAT-10. Neste estudo concluíram que os instrumentos onde estava incluída a EAT-10, verificaram que a validade e a reprodutibilidade foram classificadas comos insuficientes. Neste sentido os autores recomendaram o desenvolvimento de novas escalas que cumpram com os critérios de razoabilidade das propriedades psicométricas.
Implicações Práticas
A maioria dos estudos incluídos na RSL, realizaram o estudo de validação em pessoas com alterações da deglutição/disfagia que surgiu em contexto de AVC.
Visto que a disfagia é uma consequência comum e com grande prevalência em pessoas com AVC, considera-se importante para a prática clínica a realização de mais estudos que avaliem todas as propriedades métricas, com especial enfoque na responsividade.
Sendo a disfagia, cada vez mais, um problema com grande impacto na vida pessoal, cabe ao Enfermeiro Especialista em Enfermagem de Reabilitação a adequada avaliação e gestão da disfagia. Através de um programa de reabilitação individual, pretende-se adotar estratégias adequadas a que a pessoa com disfagia ou alterações da deglutição seja o mais autónoma possível, integrando-a na sua família e comunidade.
Através dos vários instrumentos de avaliação devidamente validados, nomeadamente a escala EAT-10, o Enfermeiro Especialista em Enfermagem de Reabilitação consegue identificar precocemente as alterações da deglutição, diagnosticar, intervir e medir os resultados das suas intervenções o mais rápido possível. Pretende-se assim, a diminuição da ocorrência de complicações e a contribuir para uma melhoria dos cuidados à pessoa, promovendo a melhoria da qualidade de vida.
CONCLUSÃO
Com base na leitura e análise dos seis artigos incluídos nesta RSL, foi possível conhecer e avaliar as propriedades psicométricas da escala EAT-10 em pessoas com AVC com alterações da deglutição ou disfagia. Verificou-se que a EAT-10 foi considerado um instrumento de avaliação que se mostrou válido na versão original de língua inglesa bem como nas versões em que se verificou a equivalência transcultural nomeadamente, Portugal, Brasil, Espanha e Itália.
A limitação absoluta encontrada na aplicabilidade da escala EAT-10 centrou-se na incompatibilidade da sua utilização em indivíduos com alterações cognitivas, visto ser uma escala de autoavaliação. Outras das limitações relativas encontradas relacionaram-se com alteração da acuidade visual, dificuldade na leitura ou na escrita.
Verificou-se com a realização deste trabalho, que ainda são poucos os artigos que englobam no seu estudo a avaliação da responsividade, num período de tempo pré-estabelecido.











 texto em
texto em