Introdução
A atenção secundária é a base para a referência e contrarreferência necessária para garantir a eficiência do atual modelo hierarquizado de assistência à saúde. No Brasil, a implantação desse modelo tem acontecido com algumas dificuldades. Uma delas parece ser a sobrecarga de encaminhamentos para os serviços médicos especializados a partir das equipes da Estratégia Saúde da Família (ESF). Um dos grandes desafios dessas equipes da atenção primária é decidir quando encaminhar o paciente para ser avaliado por especialista na atenção secundária ou terciária (Evangelista et al., 2019).
A normatização do Sistema Único de Saúde (SUS) no Brasil atribui aos municípios a responsabilidade pela atenção primária e também pela rede ambulatorial especializada, permitindo, nesse caso, associações entre municípios. O Ministério da Saúde (MS) repassa recursos aos municípios para os procedimentos e as consultas especializadas realizadas e orienta a organização das redes de atenção à saúde, para fornecer as bases para os cálculos dos recursos e monitoramento dos indicadores de saúde, da equidade e da integralidade.
A cirurgia pediátrica é uma das especialidades médicas vinculadas à assistência da criança e do adolescente que recebem encaminhamentos da atenção primária. No panorama de distribuição das especialidades médicas no Brasil, a cirurgia pediátrica apresenta, em todas as regiões, baixo número de médicos, não alcançando a mesma relação em todas as regiões do país. Esses dados levam a inferir que existem limitações no acesso e no atendimento da população em algumas regiões. Devido ao pequeno número de especialistas e/ou o desconhecimento da idade adequada para as intervenções cirúrgicas, muitas crianças são avaliadas pelo especialista em um período mais tardio (Pilkington et al., 2018).
Não foram identificados no Brasil, estudos que avaliam a demanda e a adequação dos encaminhamentos para a cirurgia pediátrica. Estudos dessa natureza permitirão esclarecer se as crianças estão sendo operadas em uma idade adequada ou tardia e se o motivo é o atraso no encaminhamento da atenção básica e/ou pela demora no agendamento da consulta com o especialista. Conhecer essa realidade é o primeiro passo para definir estratégias de melhoria do fluxo de encaminhamentos e atenção oportuna aos pacientes mais necessitados. O objetivo deste artigo foi analisar a demanda da cirurgia pediátrica e os fatores associados à inadequação da idade cirúrgica no sistema público de saúde no norte de Minas Gerais.
Método
Trata-se de um estudo exploratório, transversal, cuja coleta foi conduzida, prospectivamente, entre os meses de março até setembro de 2018. O estudo foi realizado em Montes Claros, cidade polo da macrorregião norte no estado de Minas Gerais. A cidade conta com uma população estimada de aproximadamente 409 mil habitantes e é referência para outros 86 municípios da região.
Procedimentos
A coleta de dados foi realizada em três ambulatórios que são referência para o atendimento de cirurgia pediátrica para toda a macrorregião, por meio da pactuação dos atendimentos entre os municípios. Há, em média, cinquenta atendimentos por semana realizados por cinco especialistas. Os pacientes avaliados com indicação cirúrgica são encaminhados para avaliação pré-anestésica e contrarreferenciados para o município de origem já com o preenchimento da autorização de internação hospitalar (AIH) para agendamento da cirurgia pelas respectivas secretarias municipais de saúde. Em fevereiro de 2020 foi realizada a conferência de registros cirúrgicos para verificar se os pacientes já tinham sido operados. Caso o paciente não fosse identificado, era realizado contato telefônico para identificar a causa da ausência do procedimento cirúrgico até aquele momento.
Foram incluídas todas as crianças entre 0 a 13 anos, idades de atendimentos pactuados entre os municípios para a especialidade, referenciadas para o nível secundário e com encaminhamento com data e carimbo do médico da atenção primária. Previamente à coleta de dados, o responsável legal pela criança foi esclarecido sobre a pesquisa e após aceite realizou a assinatura do Termo de Consentimento Livre e Esclarecido (TCLE). As crianças acima de sete anos também foram esclarecidas e coletadas as assinaturas no Termo de Assentimento Livre e Esclarecido (TALE). Foram excluídas do estudo as crianças que estavam sem encaminhamento ou com informações incompletas na ficha de encaminhamento.
O critério para definição dos diagnósticos avaliados na atenção primária foi a sua especificação na guia de referência para a atenção secundária e a idade na data do encaminhamento. Na atenção secundária, o diagnóstico foi definido pelo exame físico realizado pelo especialista.
Os dados foram coletados a partir de um questionário estruturado aplicado ao responsável legal pela criança, coleta de informações apresentadas no encaminhamento do médico da atenção básica e registros de cirurgias dos hospitais.
A população estimada foi o total de crianças encaminhadas no período do estudo. O tamanho da amostra foi definido considerando os seguintes parâmetros: prevalência do evento de interesse em 50%, nível de confiança de 95%, margem de erro de 5%, fator de correção pelo efeito de desenho (deff) igual a 1.5 em população finita e acréscimo de 15% para compensar possíveis perdas. Esse cálculo definiu uma amostra mínima de 517 elementos. O processo de amostragem foi por conglomerados (cada um dos centros de atendimento), de forma aleatória. Foi definido que para cada ambulatório, as duas primeiras crianças da lista de atendimentos seriam as incluídas na pesquisa, de modo a alcançar o número previsto ao longo de seis meses de estudo. A abordagem dos pais em relação à autorização para participação era realizada previamente à avaliação do encaminhamento. Desta forma, o avaliador não tinha acesso ao diagnóstico antes da autorização do responsável. Caso houvesse recusa, uma terceira criança era incluída e assim sucessivamente.
A idade adequada para indicação cirúrgica na consulta com especialista foi adotada como variável dependente. A adequação ou não da idade para indicação cirúrgica foi avaliada no momento da consulta com o especialista e baseado nas idades de indicação cirúrgica já bem definidas na literatura mundial (Radmayr et al., 2019; Zens et al., 2017). As variáveis independentes foram relacionadas ao perfil sociodemográfico; relacionadas ao encaminhamento; à avaliação com especialista e ao procedimento cirúrgico.
Análise estatística
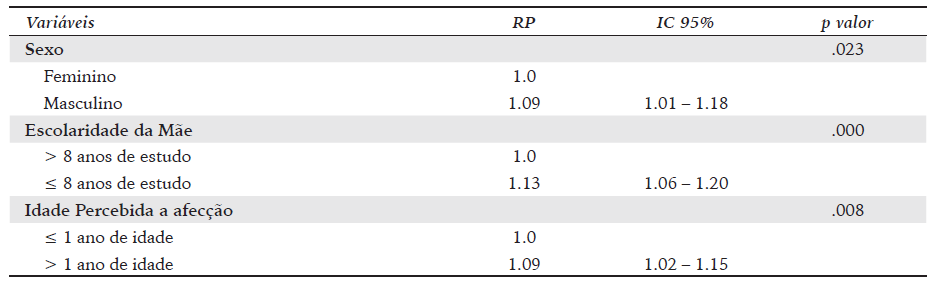
Os dados foram digitados, tabulados, auditados e analisados com auxílio do programa Statistical Package for Social Sciences (SPSS®), versão 25.0. Na condução das análises descritivas, foram estimadas frequências absolutas e relativas para as variáveis. Sequencialmente, foram conduzidas análises bivariadas por meio do teste qui-quadrado de Pearson. Nessa análise, todas as variáveis que revelaram nível descritivo inferior a 20% (p < .20) foram selecionadas para compor inicialmente o modelo múltiplo. Nos modelos múltiplos, adotou-se a Regressão de Poisson. Nessa etapa buscou-se determinar quais as variáveis influenciavam significativamente o tempo para procura pelo especialista em cirurgia pediátrica. Não foram registradas colinearidades entre as variáveis e todos os pressupostos para a análise foram respeitados. Os modelos foram ajustados, mantendo-se no modelo final, apenas as variáveis com nível descritivo inferior a 5% (p < .05). Foram estimadas as Razões de Prevalência (RP) e respectivos intervalos de confiança de 95% e nível descritivo.
Resultados
Foram inicialmente alocadas para o estudo 606 crianças no período, sendo excluídas das análises os dados referentes a 74 crianças devido a problemas no encaminhamento e/ou informações faltantes com impossibilidade de confirmação através de contato telefônico.
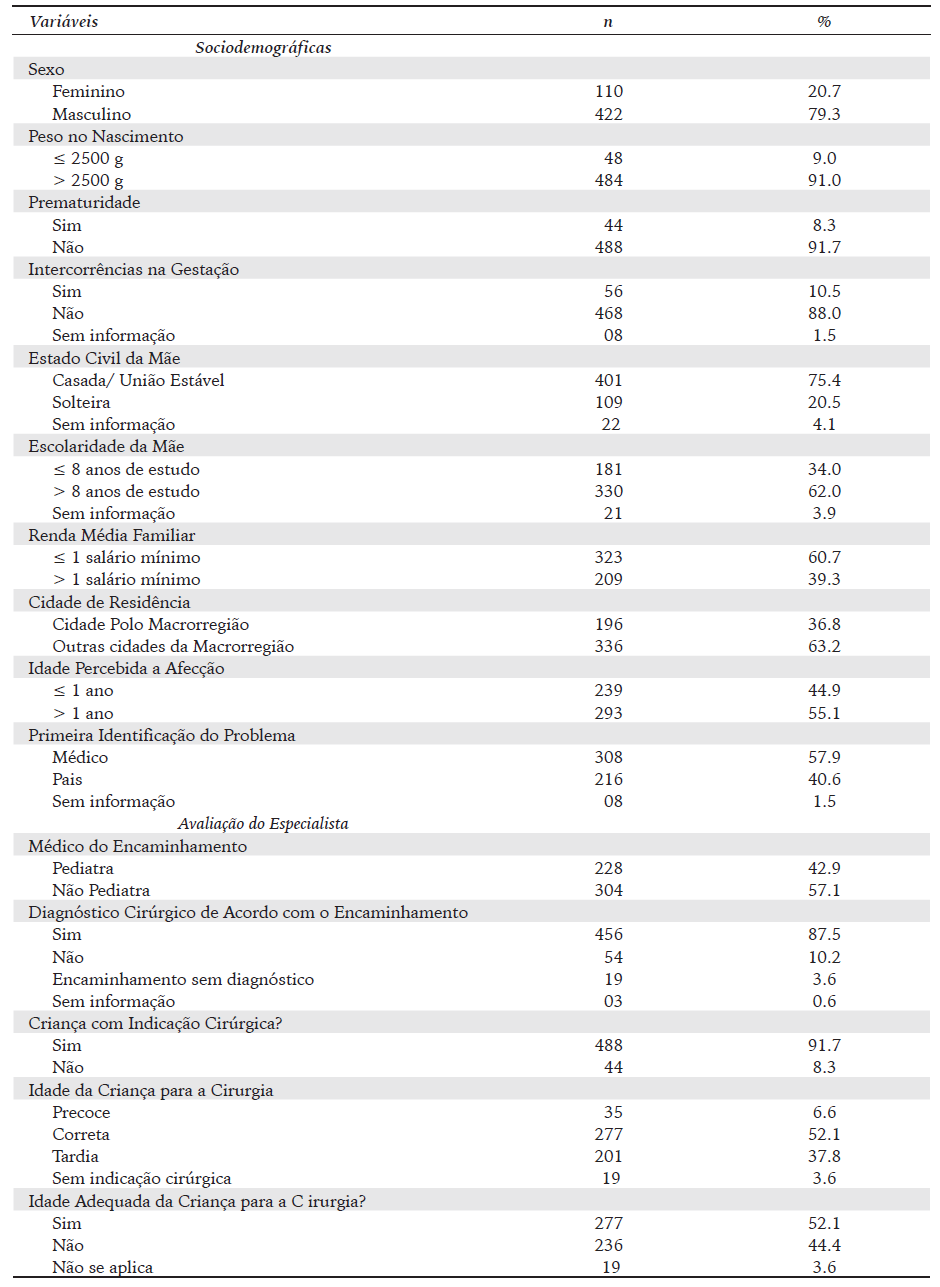
Assim, os dados deste estudo referem-se a uma amostra de 532 crianças, sendo que 79.3% eram do sexo masculino. Em relação à cidade de residência, 63.2% são de outras cidades da macrorregião e em 57.9% os médicos das unidades básicas de saúde foram os primeiros a perceber a afecção. O Quadro 1 apresenta as principais características das crianças avaliadas.
Quadro 1: Características de Crianças Assistidas pelo Serviço de Referência em Cirurgia Pediátrica no Norte de Minas Gerais, 2018.
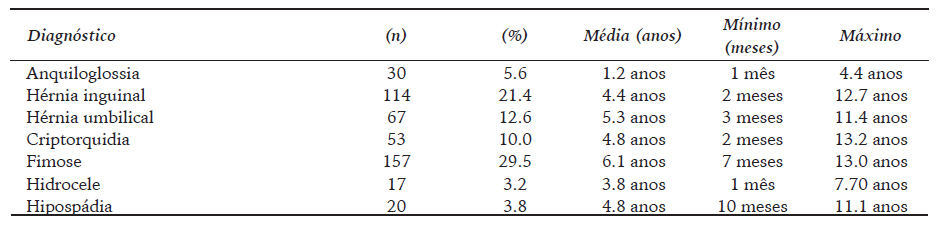
A idade média das crianças no encaminhamento da atenção básica foi de 4.4 anos, mínimo de um mês de vida e máximo de 13 anos. A idade média no momento da consulta de acordo com os principais diagnósticos etiológicos está no Quadro 2.
Quadro 2: Idade Média no Momento da Consulta com o Cirurgião Pediátrico, de Acordo com o Diagnóstico Etiológico das Crianças Assistidas pelo Serviço de Referência no Norte de Minas Gerais, 2018.
Das crianças avaliadas, 26.5% (141/532) apresentaram outros encaminhamentos prévios da atenção básica para a cirurgia pediátrica, sendo que 24.1% (128/532) já haviam sido avaliadas pelo especialista em uma outra consulta.
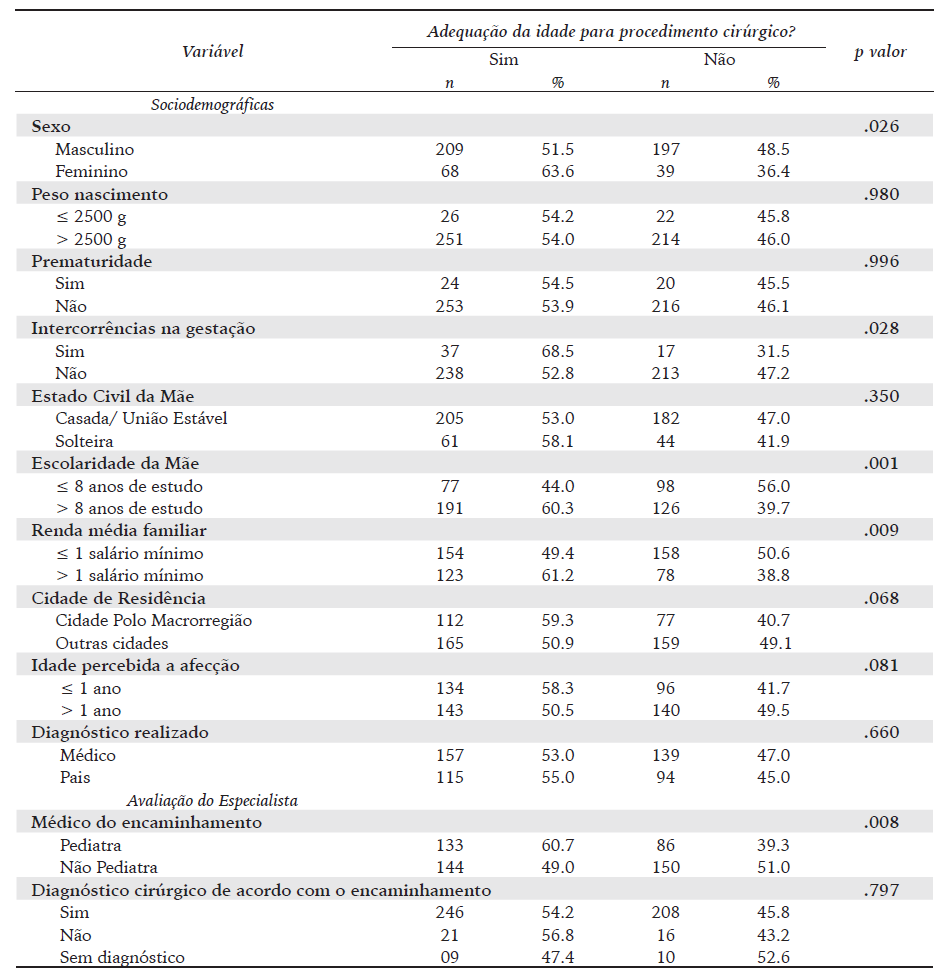
A prevalência das crianças que estavam com idade inadequada para a realização do procedimento cirúrgico na consulta foi de 44.4% (236/532) e os motivos identificados pelos responsáveis foram: demora na procura pelos pais para avaliação na atenção básica (87/236); dificuldades de agendamento da consulta com cirurgião pediátrico (66/236) e o médico da atenção básica orientou aguardar para o encaminhamento (43/236).
O intervalo médio entre o encaminhamento das crianças da atenção básica até o procedimento cirúrgico foi de 9.2 meses e o intervalo médio entre a avaliação do especialista e o procedimento cirúrgico foi de 4.7 meses. Das crianças avaliadas e com indicação cirúrgica, 21.5% (105/488) ainda não haviam sido operadas em fevereiro de 2020 e 8.3% (44/532) não tinham indicação cirúrgica.
O Quadro 3 apresenta os resultados das análises bivariadas entre a idade adequada para o procedimento cirúrgico durante a consulta com especialista e características do grupo estudado.
Quadro 3: Associação entre características da criança, da família e da assistência à saúde e adequação da idade para o procedimento cirúrgico para crianças assistidas pelo serviço de cirurgia pediátrica no norte de Minas Gerais, 2018. (Análise bivariada)
O Quadro 4 apresenta o modelo final a partir da regressão de Poisson para avaliar os principais determinantes na inadequação da idade cirúrgica no momento da consulta com o especialista.
Discussão
O presente artigo evidencia uma prevalência significativa na inadequação da idade cirúrgica das principais afecções pediátricas com correção ambulatorial. Apesar da ausência de artigos na literatura nacional e mundial que abordem o assunto, é razoável assumir como grave, o fato de que quase metade das crianças estão tendo um acesso tardio ou desnecessário aos serviços de cirurgia pediátrica. As publicações que abordam temas similares geralmente apresentam avaliações das idades das correções de um único diagnóstico pediátrico e não avaliam os principais fatores associados (Al-Jazaeri et al., 2017; Hutson et al., 2017; Olesen et al., 2019).
Wei et al. (2016) avaliaram dados secundários de 3.784 orquidopexias ao longo de 22 anos. Apesar da redução do tempo de realização da cirurgia ao longo do tempo, os autores observaram que a idade para orquidopexia no período mais recente da pesquisa ainda estava além da idade alvo correspondente. No estudo de Al-Jazaeri et al. (2017), foram avaliadas crianças submetidas à herniotomia inguinal em relação ao tempo até a cirurgia e tempo de espera da cirurgia. Os autores registaram acesso significativamente melhor aos serviços cirúrgicos pediátricos para as crianças em serviços privados, em relação aos serviços públicos.
Numa revisão sistemática sobre risco de encarceramento de hérnias inguinais em crianças, Olesen et al. (2019) incluíram 22 estudos com 14.959 crianças. O risco de encarceramento em crianças que aguardam cirurgia de hérnia inguinal mostrou-se substancial, destacando a necessidade de intervenções oportunas para os casos.
No presente estudo, os fatores que se mostraram associados com a idade cirúrgica inadequada das crianças assistidas pelo serviço de cirurgia pediátrica foram o sexo masculino, a baixa escolaridade materna (mães com menos de oito anos de estudo) e a idade percebida a afecção superior a 1 ano de idade. O nível de escolaridade materna reflete o baixo nível socioeconômico e maior vulnerabilidade social da maior parte das famílias assistidas no SUS da macrorregião. A renda média familiar não se manteve no modelo final por ser, provavelmente, uma variável muito próxima do nível de escolaridade ou por que, conforme previamente destacado, foram avaliados apenas pacientes vinculados ao sistema público de saúde do Brasil. No Canadá, o nível socioeconômico não se correlacionou com o tempo para a cirurgia pediátrica (Szynkaruk et al., 2014). Mas, apesar dos dois países apresentarem sistemas universais de assistência à saúde, existem diferenças profundas na organização social entre os dois países. desde a referenciação até à consulta clínica (p = .54, .40 e .58, respetivamente). No âmbito deste estudo, a variável do sexo demonstrou uma associação estatisticamente significativa com o tempo de cirurgia, de maneira congruente com os achados da pesquisa em curso.
Pilkington et al. (2018) abordam o atraso devido ao desconhecimento familiar na identificação principalmente das malformações congênitas com correção ainda no período neonatal. Mais da metade do atraso para o procedimento cirúrgico neste artigo foi pela demora da procura por assistência médica pelos pais. Há também um desconhecimento da equipe médica no diagnóstico de anomalias congênitas cirúrgicas já que o diagnóstico foi realizado em somente 27% dos casos. Os autores sugerem que ocorra busca ativa das crianças com indicação cirúrgica durante campanhas de vacinação e que realizem cartilhas de orientações para os pais e profissionais de saúde (Pilkington et al., 2018).
A percepção da afecção superior a 1 ano de idade é um fator de inadequação na idade de correção cirúrgica que retratam desconhecimento das famílias, já que a totalidade das alterações são de diagnóstico ainda no período neonatal. Destaca-se que mais de um terço dos pais relataram terem demorado na procura pela avaliação na atenção básica para o encaminhamento ao especialista. Esse fato reitera o desconhecimento do diagnóstico ou aponta para dificuldades de acesso aos serviços de saúde. Apesar de 57.1% dos atendimentos terem sido realizados por médicos não pediatras, em 57.9% os médicos das RAS foram os primeiros a identificarem a afecção em detrimento dos pais e em 55.1% a idade foi superior a 1 ano.
Szynkaruk et al. (2014) em seu estudo no Canadá com todas as especialidades cirúrgicas pediátricas evidenciaram que 33% das crianças excederam as metas de tempo de espera de referência e 28% das crianças excederam as metas de tempo de espera cirúrgica. O aumento da idade do paciente e a distância de moradia do paciente estiveram associados a esse aumento, porém o nível socioeconômico não esteve associado (Szynkaruk et al., 2014).
A maior parte das afecções com possibilidade de correção ambulatorial acometem em maior proporção ou exclusivamente o sexo masculino. Portanto, a prevalência de meninos é maior nos trabalhos envolvendo patologias pediátricas, dados confirmados neste trabalho (Al-Jazaeri et al., 2017). Neste estudo, com exceção da hérnia umbilical em que a média da idade está dentro do preconizado pela literatura (Zens et al., 2017), todas as outras afecções apresentaram média de idade inadequada para correção cirúrgica. Além disso, 10.2% (54/532) das crianças avaliadas não tinham indicação cirúrgica ou estavam em uma idade precoce para correção, contribuindo para o aumento da fila de espera da especialidade e o atraso de avaliações de crianças que necessitam de tratamento cirúrgico.
O atraso na correção da hérnia inguinal pode aumentar a taxa de encarceramento e estrangulamento da hérnia. As diretrizes da Associação Canadense de cirurgiões pediátricos sugerem que a herniorrafia seja realizada dentro de 1 semana após o diagnóstico, apoiado por estudos que mostram que o risco de encarceramento é duplicado por um tempo de espera de mais de 14 dias ou o atraso no reparo em prematuros (Zamakhshary et al., 2008).
O atraso na correção da criptorquidia pode levar ao aumento de câncer testicular e alteração da fertilidade. Evidências recentes sugerem que os efeitos prejudiciais começam por volta de 3 a 6 meses, quando as células germinativas neonatais se transformam em células-tronco para espermatogênese (Hutson et al., 2017). Porém, os estudos mais recentes ainda mostram uma idade tardia na correção da criptorquidia (Hidas et al., 2016; Jiang et al., 2019; Wei et al., 2016).
O período entre seis a 18 meses é o mais adequado para a cirurgia de hipospádia, considerando-se o ponto de vista psicológico da criança e dos responsáveis. Problemas comportamentais pós-operatórios, como agressividade, regressão, terror noturno e ansiedade, são mais comuns entre um e três anos de vida (Radmayr et al., 2019; Van der Horst & Wall, 2017). Também ainda é uma afecção com correção sendo realizada tardiamente (Conrado et al., 2019; Mammo et al., 2018).
A Sociedade Europeia de urologia pediátrica indica a postectomia na fimose secundária após o segundo ano de vida e mais precoce na fimose primária em casos de balanopostite recorrente e infecção urinária recorrente em pacientes sem outras anormalidades do aparelho urinário. A circuncisão neonatal rotineira para prevenção do carcinoma de pênis não é indicada (Radmayr et al., 2019). A distinção entre hérnia e hidrocele é importante nos primeiros meses de vida pois a conduta terapêutica é diferente. O tratamento cirúrgico da hidrocele não é indicado até aos 12 meses de idade porque há uma tendência de resolução espontânea (Radmayr et al., 2019).
Desde a sansão da lei nº 13.002/2014 que determinou a obrigatoriedade da aplicação do protocolo de avaliação do frênulo da língua em bebês - “Teste da Linguinha” em todos os recém-nascidos nas maternidades do Brasil, a anquiloglossia quando diagnosticada deve ser corrigida ainda no período neonatal.
O tempo de espera para a cirurgia eletiva é uma questão relevante no acesso aos cuidados de saúde. É considerado excessivo superior a três meses em vários países do grupo Organização para a Cooperação e Desenvolvimento Econômico (OCDE) (Caldinhas & Ferrinho, 2013). Os países com menores tempos de espera para cirurgia eletiva são também os que apresentam maiores percentagens de intervenções cirúrgicas em regime ambulatorial. Em seu estudo em Portugal, Caldinhas e Ferrinho (2013), relataram uma redução na fila de espera de cirurgias eletivas de seis a oito meses, nos anos anteriores a 2005 para valores entre 2.5 e 3.5 meses, verificando-se também uma melhoria da percentagem de cirurgia ambulatorial, que se aproxima dos 50% (Caldinhas & Ferrinho, 2013).
Al-Jazaeri et al. (2017), em seu estudo, comparam o acesso das crianças com hérnia inguinal à consulta com especialista no sistema público e privado. No sistema público o tempo médio entre a consulta e o procedimento cirúrgico foi de 31 dias (Al-Jazaeri et al., 2017). Buhilla et al. (2009) em seu trabalho de implantação da cirurgia de alta resolução, o tempo de espera desde a consulta na atenção primária até a intervenção cirúrgica nunca excedeu 2 semanas (Buhilla et al., 2009). No presente estudo mesmo todas as cirurgias sendo realizadas em regime ambulatorial a fila de espera foi superior a 4 meses. E 21.5% das crianças ainda não foram operadas após aproximadamente 17 meses da avaliação com o especialista.
Jesus et al. (2009) em seu trabalho, evidenciam que a distribuição de cirurgiões pediátricos é inadequada no território brasileiro com relação à população. Presume-se demanda reprimida nas regiões Norte e Nordeste e, na prática, na região Centro-Oeste, exceto as cidades de Brasília e Goiânia. Esta distribuição heterogênea de profissionais é determinada pela disponibilidade de mercado, nível de remuneração, estruturação de serviços de apoio e qualidade de vida oferecidos aos profissionais. A escassez de profissionais associado a distribuição heterogênea no país faz com que ocorra uma dificuldade na avaliação com o especialista e muitas vezes a indicação e correção cirúrgica aconteça tardiamente38. Esta é uma realidade vivenciada em vários países, principalmente naqueles em desenvolvimento, pois além da distribuição heterogênea há número insuficiente de profissionais, aquém do preconizado pelos europeus que é de 1 para cada 100.000 habitantes (Petroze et al., 2014; Toobaie et al., 2017).
No PDR os gestores de cada território de forma articulada e solidária, têm, além de sua responsabilidade pelo território municipal, têm uma responsabilidade comum pelos demais níveis de atenção e regionalização - micro e macrorregiões através da pactuação dos serviços e da atenção secundária e terciária. A partir das necessárias adequações a cada realidade, os gestores devem promover a organização do fluxo da demanda, a oferta dos serviços pré-definidos como de responsabilidade do território - os vazios assistenciais, facilitar o acesso dos usuários aos demais níveis e exercer governança das redes de atenção à saúde.
Na região do presente estudo, existem 5 especialistas que se concentram na cidade polo da macrorregião, com uma proporção de 1 cirurgião pediátrico para cada 300.000 pessoas. No presente estudo, quase um terço dos pais relataram que houve dificuldades no agendamento da consulta com o cirurgião pediátrico. Isso também contribui para uma dificuldade de acesso à avaliação especializada em idade oportuna. Além disso, deve ser considerado as grandes distâncias envolvidas para deslocamento, já que cerca de dois terços das crianças eram residentes em outros municípios da macrorregião, os problemas sociais e trabalhistas dessas famílias mais pobres, a precariedade dos sistemas de transporte dos municípios, as restrições de assistência social e as dificuldades práticas na interação entre serviços (Jesus et al., 2009). Apesar disso, a cidade de residência não foi um fator associado à inadequação da idade cirúrgica.
É relevante discutir ainda o processo de formação dos profissionais da atenção primária. Mais da metade dos médicos responsáveis pelos encaminhamentos para atenção secundária, não eram pediatras e houve relatos de cerca de 20% dos pais de que os profissionais da atenção primária orientaram previamente para aguardar e não realizaram os encaminhamentos. Portanto, há uma tendência nas microrregiões de ocorrer atendimentos pediátricos pelo médico generalista que nem sempre tem conhecimentos atualizados sobre as idades adequadas para correção cirúrgica das principais afecções pediátricas.
Os resultados do presente estudo devem ser considerados à luz de algumas limitações: trata-se de um estudo realizado em um único centro. Assim, é possível que as análises realizadas traduzam somente uma realidade local. Os dados analisados foram oriundos de informações autodeclaradas e de encaminhamentos com dados faltantes que necessitaram ser excluídos, o que também representa uma limitação à generalização dos dados. É relevante ainda lembrar o caráter transversal do estudo, que não permite inferir sobre relações de causalidade entre as variáveis. Ainda assim, há relevância no estudo pois a macrorregião Norte abrange uma grande extensão territorial e populacional superior a alguns estados do Brasil. O plano amostral possibilitou boa representatividade e o número de crianças avaliadas foi em acordo com cálculo inicialmente previsto.
Conclusão
Há uma alta ocorrência de inadequação da idade para os procedimentos cirúrgico e entre os fatores associados destacam-se as condições sociais das famílias. Considerando a carência de estudos sobre o tema, os resultados do presente estudo devem ser amplamente conhecidos por médicos e formuladores de políticas públicas na região. Como a maior percentagem dos casos de inadequação da idade foram os pais que demoraram na procura pela atenção básica, é necessário realizar uma busca ativa dos casos na região adscrita da ESF, principalmente das famílias de baixa renda, para que as crianças sejam encaminhadas a atenção secundária. Estratégias devem ser elaboradas para reduzir o tempo de espera entre as avaliações especializadas e a terapêutica das redes de atenção à saúde, assim como orientações e qualificação continuada dos profissionais da atenção básica para identificarem as afecções e realizarem o encaminhamento em uma idade oportuna, considerando a dificuldade e demora de fluxo entre a atenção primária e secundária.