Introdução
A trombocitopenia é um reconhecido efeito secundário a vários fármacos, alimentos, bebidas e produtos de ervanárias.1,2 Diferentes mecanismos foram já identificados como potenciadores desse efeito. Alguns fármacos, como agentes antineoplásicos e imunossupressores, estão associados a supressão medular, que cursa com pancitopenia e inibição seletiva de megacariócitos, resultando em trombocitopenia isolada. Mais frequentemente, mecanismos imunes levam à aceleração da clearance das plaquetas da circulação.2,3 A piperacillina/ tazobactam é uma combinação betalactâmico/inibidor da betalactamase de amplo espectro antibacteriano. O efeito adverso mais frequentemente reportado, a nível hematológico, é a neutropenia reversível, mas a anemia hemolítica coombs positiva e a trombocitopenia também são descritas.4
A trombocitopenia, assim como outras reações idiossincráticas, afetam apenas uma minoria dos doentes expostos a este fármaco. Não foram ainda identificados fatores genéticos predisponentes. Até 2018 foram reportados 7 casos de trombocitopenia induzida por exposição a piperacilina/tazobactam.5 De forma semelhante ao que acontece com outras penicilinas ou derivados, o mecanismo proposto é uma resposta imuno-mediada, em que o fármaco imputado forma uma ligação covalente com a membrana glicoproteica plaquetária e age como um hapteno, induzindo uma resposta mediada por anticorpos.6
Caso clínico
Descrevemos um caso de um homem, 73 anos, com antecedentes patológicos de colangiocarcinoma (submetido a colocação prévia de prótese biliar), diabetes mellitus tipo 2, anemia dos estados inflamatórios e insuficiência cardíaca de etiologia isquémica, admitido no Serviço de Cirurgia Geral por icterícia obstrutiva e prurido generalizado.
Desde a admissão foi instituída terapêutica com hidroxizina 25 mg oral, enoxaparina 40 mg subcutânea e esomeprazol 40 mg oral. O doente manteve também a terapêutica crónica habitual com alopurinol 300 mg, carvedilol 25 mg, furosemida 40 mg, nitroglicerina transdérmica 10 mg/24 horas, insulina glargina 50 unidades, valsartan 40 mg, amlodipina 2,5 mg e oxazepam 15 mg.
Ao terceiro dia de internamento foi realizada uma colangiopancreatografia retrógrada endoscópica que revelou obstrução total da prótese biliar. Por essa altura o doente iniciou febre sustentada (39ºC) e elevação dos marcadores analíticos inflamatórios, iniciando, empiricamente, antibioterapia de largo espectro com piperacilina 4000 mg-tazobactam 500 mg de 8/8 horas, de acordo com protocolos locais. A contagem total de plaquetas era de 246x10 E 9/L.
Cerca de 48 horas após o início dessa terapêutica, antes da realização de colangiografia transhepática percutânea eletiva para drenagem biliar, foram realizadas novas análises sanguíneas, que revelaram uma contagem de plaquetas inferior a 1x10 E 9/L. O tubo coletor usado continha como anticoagulante ácido etilenodiamino tetra-acético (EDTA). Para se proceder à exclusão de pseudotrombocitopenia, foi realizada nova colheita em tubo de Citrato Thromboexact®, que revelou contagem sobreponível e inexistência de agregados plaquetários. Cerca de 19,4% da amostra era composta por plaquetas imaturas. Do restante hemograma há a ressalvar ainda queda de 2 g de hemoglobina e a observação do esfregaço sanguíneo revelou moderada anisocitose, poiquilocitose, microesferócitos, policromasia, corpos de Pappenheimer e Howell-Jolly. Do restante estudo levado a cabo consequentemente, apresentava 3,37% de reticulócitos e tempos de protrombina (TP), tromboplastina parcialmente ativada (TTPa), D-dímeros, fibrinogénio, haptoglobina e bilirrubina indireta normais. A bilirrubina total estava aumentada de acordo com a patologia subjacente, mas semelhante ao valor basal para o doente. Durante este período nenhum sinal/sintoma, como perdas hemáticas, petéquias ou púrpura, foram objetivados. Dado o elevado risco de hemorragia em doente com febre e com suspeita de infeção concomitante, foi administrado 1 pool de concentrado plaquetário. Cerca de 1 hora após a transfusão, a contagem plaquetária era de 4x10 E 9/L.
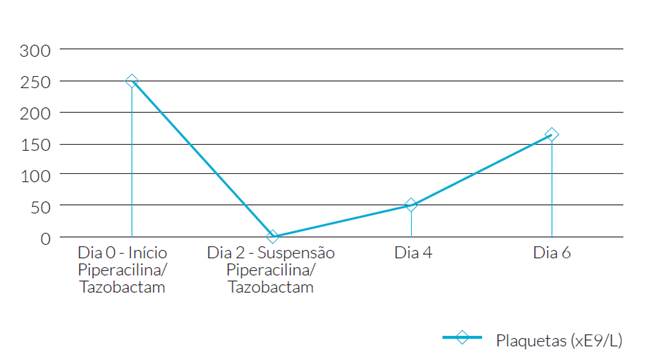
Figura 1: Evolução da contagem plaquetária ao longo dos dias desde a introdução da piperacilina/tazobactam e após a sua suspensão.
Por suspeita de trombocitopenia induzida pela exposição à antibioterapia, a mesma foi suspensa, verificando-se normalização da contagem plaquetária: 2 dias depois a contagem plaquetária era já de 51x10 E 9/L e 4 dias depois era de 162x10 E 9/L (Fig. 1). Após resolução cirúrgica da icterícia obstrutiva que motivou o interna mento, o doente teve alta hospitalar.
Cerca de 1 mês após o episódio descrito, o doente é no vamente admitido no Serviço de Urgência e posterior mente internado, em contexto de insuficiência cardíaca descompensada por fibrilhação auricular de novo. Du rante o internamento desenvolveu febre e elevação dos marcadores de infeção, assumindo-se intercorrência in feciosa nosocomial, iniciando novamente antibioterapia de largo espectro com piperacilina 4000 mg- tazobac tam 500 mg 8/8 horas. Cerca de 24 horas após, o hemograma revelou trombocitopenia grave (2x10 E 9/L). O esfregaço de sangue periférico demonstrou as mesmas alterações identificadas no primeiro episódio, foi excluí da pseudotrombocitopenia, e os restantes resultados documentaram um normal TP, TTPa, D-dímeros, fibri nogénio, haptoglobina e bilirrubina. Clinicamente não houve qualquer manifestação da trombocitopenia. Após revisão do processo clínico do doente e associação dos dois episódios, o antibiótico foi imediatamente suspen so. Três dias depois a contagem de plaquetas era já de 124x10 E 9/L. Neste episódio um alerta eletrónico foi gerado, perpetuando a contraindicação deste fármaco no doente.
Discussão
A associação piperacilina e tazobactam é frequentemente usada nas infeções intra-abdominais e infeções respiratórias nosocomiais. No caso apresentado, os resultados laboratoriais demonstraram que a trombocitopenia surgiu de forma abrupta e severa após a exposição ao fármaco. Este antibiótico parece ter uma farmacocinética pouco linear e a sua clearance é influenciada por vários fatores, incluindo a idade e a função renal. A semivida plasmática da piperacilina/tazobactam varia de 1 a 2 horas, e este facto poderá explicar a rápida resolução da trombocitopenia após suspensão do fármaco.7,8 De acordo com o historial médico do doente, este nunca havia sido exposto a este fármaco anteriormente, havendo já história de administração de amoxicilina e ácido clavulânico, sem haver evidência de reações semelhantes.
Neste caso, foram administrados outros fármacos de novo, como hidroxizina, esomeprazol e enoxaparina. No que respeita aos dois primeiros fármacos citados, não há referência a trombocitopenia induzida pelos mesmos na literatura, pelo que não foram equacionados como potenciais responsáveis. Quanto à enoxaparina, esta pode induzir trombocitopenia induzida por heparina, no entanto, não costuma estar associada a quedas tão abruptas da contagem plaquetária e, por outro lado, a pontuação de 1 ponto no score 4T, torna esta hipótese pouco provável.9 A piperacilina/tazobactam foi o último fármaco iniciado antes da trombocitopenia ser documentada e verificou-se normalização da contagem plaquetária após a sua suspensão.
A trombocitopenia é uma complicação rara e grave da terapêutica com piperacilina e tazobactam. Apesar de ser já reconhecido que o mecanismo básico subjacente é uma resposta imune ao fármaco, os mecanismos específicos envolvidos ainda não são completamente conhecidos, acreditando-se que estejam na dependência de respostas mediadas por anticorpos.10