INTRODUÇÃO
Ainda que nesta fase COVID as espirometrias não estejam a ser executadas devido ao risco biológico, estas costumam ser efetuadas em diversos trabalhadores, durante alguns exames de Saúde Ocupacional. Contudo, na generalidade das situações, o técnico que as executa não tem treino/formação para as realizar e muito menos é capaz de integrar os dados obtidos com a situação clínica e proporcionar uma leitura da mesma; para além disso, parte dos médicos (não Pneumologistas) pouco treino tem relativo à interpretação do exame, sendo que o relatório automático proporcionado pelo espirómetro pode ter pouca qualidade. A adicionar, a espirometria nem sempre se faz nos trabalhadores com fatores de risco capazes de alterarem a capacidade respiratória ou com tarefas capazes de serem modulados negativamente por alterações nesta última.
Pretende-se com esta revisão bibliográfica explicar sumariamente o exame em si e tentar analisar qual a validade ou utilidade que este possa ter para a Saúde Ocupacional, em função das condições em que é geralmente realizado.
METODOLOGIA
Em função da metodologia PICo, foram considerados:
-P (population): Trabalhadores sujeitos a espirometria nos exames da Saúde Ocupacional.
-I (interest): reunir conhecimentos relevantes sobre o exame em si e relativamente à validade e utilidade do mesmo na Saúde Laboral
-C (context): qualidade dos serviços de Saúde Ocupacional.
Assim, a pergunta protocolar será: Qual a validade e utilidade das espirometrias executadas em contexto laboral?
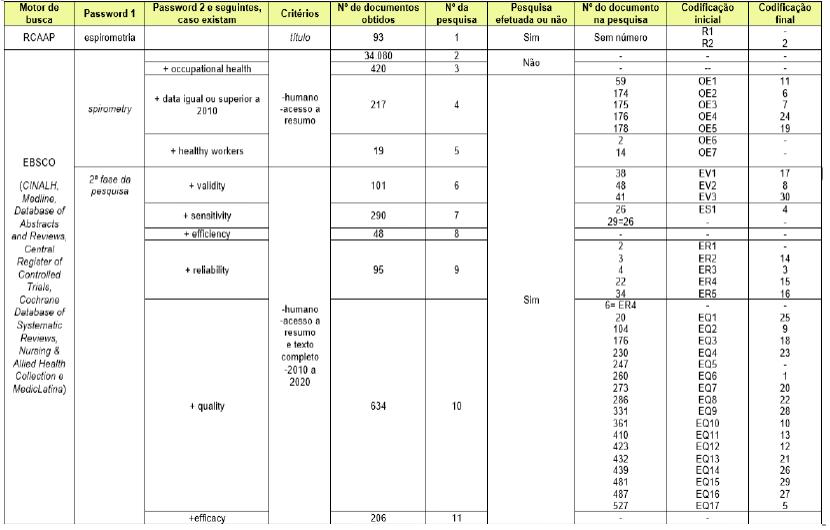
Foi realizada uma pesquisa em novembro de 2020 nas bases de dados “CINALH plus with full text, Medline with full text, Database of Abstracts of Reviews of Effects, Cochrane Central Register of Controlled Trials, Cochrane Database of Systematic Reviews, Cochrane Methodology Register, Nursing and Allied Health Collection: comprehensive, MedicLatina e RCAAP”.
No quadro 1 podem ser consultadas as expressões/ palavras-chave utilizadas nas bases de dados.
CONTEÚDO
Utilidade genérica da Espirometria
A espirometria é o teste mais frequentemente executado para avaliar a função pulmonar (1). Mede o ar que entra e sai dos pulmões, permitindo o diagnóstico e a quantificação das anormalidades ventilatórias (2) (3)- contudo, raramente providencia um diagnóstico específico, ou seja, geralmente indica alterações no padrão ventilatório. Proporciona informações relativas às propriedades mecânicas do pulmão e caixa torácica, bem como vias respiratórias, parênquima e pleura; auxiliando em algumas decisões (1). Poderá ser útil para, por exemplo, asmáticos ou outros doentes pulmonares, para os quais se pretende avaliar a eficácia de terapêuticas instituídas (2) (3) (4).
O valor da espirometria fica potenciado quando a qualidade da execução é boa e quando é aplicada em populações de alto risco, para identificar casos positivos e não propriamente como rastreio (5).
Utilidade específica do exame na Saúde Ocupacional
A eficácia da espirometria periódica a nível ocupacional depende da qualidade de execução (6); se esta for precária, as conclusões podem ser enganadoras, atribuindo estatutos de saúde incorretos aos trabalhadores (7) (8). A quantificação da função pulmonar é relevante para a classificação da aptidão e outras decisões; logo, é necessário melhorar a qualidade de execução deste exame, neste contexto (9) (10). Falsos positivos e falsos negativos podem originar situações não aceitáveis em contexto de saúde ocupacional (8).
Está recomendada para os trabalhadores com tarefas que possam potenciar o surgimento de doenças pulmonares, bem como para estimar a capacidade pulmonar para usar equipamentos laborais específicos e/ou para avaliar a saúde global do funcionário (8). Ela consegue detetar alterações precoces na função pulmonar de trabalhadores expostos, por exemplo, a agentes químicos poluentes (11).
Contudo, em alguns contextos, verificou-se que alguns trabalhadores com espirometria normal apresentavam sintomas. Logo, a utilização de um questionário sintomático poderá ser mais relevante que a espirometria (2).
Tipos de Espirometrias e Espirómetros
A espirometria quantifica volumes pulmonares que dependem das propriedades físicas das vias respiratórias, parênquima pulmonar, pleura, parede torácica e músculos respiratórios (12).
John Hutchinson constituiu o primeiro espirómetro em 1844. Existem dois grandes tipos de espirómetros: de volume e de fluxo (4).
Os primeiros também se designam por circuito fechado e registam a quantidade de ar mobilizada numa inspiração e expiração, num tempo determinado, criando uma curva de volume/tempo. A limpeza deve ser realizada com rigor, devido ao risco de colonização microbiológica. A sua calibração é mais exata. Devido ao seu peso e dimensão, a sua utilização fora do ambiente hospitalar fica dificultada. Podem ainda dividir-se em húmidos (água que se desloca em função das variações em volume) e secos (estrutura em fole, que se distende com a exalação forçada) (4).
Por sua vez, os espirómetros de fluxo são os mais utilizados presentemente e também são designados por circuito aberto; registam fluxos inspiratórios e expiratórios. São leves e fáceis de transportar. O risco biológico diminui uma vez que têm dispositivos orais (e às vezes até filtros) descartáveis. Existem vários subtipos; os mais utilizados são os fluxómetros de turbina (mais frágeis e com menos qualidade) e os pneumatocógrafos (4).
Contudo, segundo alguns investigadores, os espirómetros portáteis não deviam ser usados para diagnóstico concreto, mas sim rastreio de identificação dos indivíduos que necessitam de realizar o exame completo (10). Espirómetros mais simples e económicos apenas quantificam o volume de ar exalado após uma inalação máxima; contudo, esta versão exige mais coordenação do indivíduo e dificulta a perceção da qualidade do exame- logo, estes modelos podem ser problemáticos (13). No entanto, alguns estudos consideraram que espirómetros portáteis obtiveram um desempenho equivalente aos modelos convencionais, realçando-se o facto de serem mais práticos de manusear e mais económicos (14), mesmo em indivíduos com asma e DPCO (doença pulmonar crónica obstrutiva) (15) e até fora do ambiente hospitalar (16).
A visualização dos dados criados durante o exame pode ocorrer num computador, mas o software e o hardware têm de ser compatíveis. A empresa produtora de espirómetros deverá proporcionar um treino inicial, bem como apoio técnico para questões que surjam posteriormente. Seria desejável que também notificassem a existência de upgrades (13).
Alguns aparelhos enviam alertas que ajudam a potenciar a qualidade, como início falso, hesitação ou outros critérios não cumpridos (13).
Existem modelos que exigem a introdução de dados relativos à temperatura ambiente, pressão e/ou altitude, valores estes que devem ser medidos, se possível, e não estimados (13).
A adequação do exame depende das competências de quem o executa, do estado do espirómetro, do controlo da qualidade efetuado e da colaboração do indivíduo testado (12).
Parâmetros obtidos no exame
A CVF (Capacidade Vital Forçada) é o volume máximo de ar que pode ser expirado numa expiração forçada e completa, após uma inspiração forçada (4) (10) (12) (13).
O VEF1 (Volume Expiratório Forçado) é o volume máximo de ar que pode ser expelido no primeiro segundo de uma expiração forçada, após uma inspiração forçada (4) (10) (12) (13) . O VEFx aplica-se aos primeiros “x” segundos (12)- por exemplo, pode usar-se o VEF6 e/ou o quociente VEF1/VEF6 (4); o VEFx% poderá corresponder aos 25, 50 ou 75% e tem como unidades litros/segundo- l/s) (12). Por exemplo, o VEF25-75% (fluxo máximo a meio de uma manobra para obter o CVF, igualmente em l/s) (12) (13). Outros autores publicaram que os fluxos 25-50, 50-75 geralmente não acrescentam informação válida, podendo ter interesse em situação de obstrução extratorácica (1).
Para contornar a dificuldade de obter o CVF correto, poderá haver a alternativa de usar o VEF6 (volume expiratório forçado em seis segundos) (16).
O VEF1/CVF é a quantidade de ar exalado no primeiro segundo de uma expiração forçada, após uma inspiração máxima, expressa em percentagem e em função da quantidade expirada, independentemente do tempo, durante uma manobra forçada (4) (10) (12) (13).
O CVF, VEF1 e VEF6; VEF1/ CVF ou VEF1/ VEF6 podem avaliar a obstrução, com elevadas sensibilidade e especificidades (4).
Deve registar-se a capacidade vital relaxada (CVR), ou seja, volume máximo de ar que pode ser expirado durante uma expiração completa e relaxada. Este parâmetro pode ser mais importante que a capacidade vital forçada, sobretudo em indivíduos com doença obstrutiva (10).
Significado dos valores obtidos
Como exemplos de alterações obstrutivas podem ser citados a asma, DPCO, fibrose quística, bronquiectasias, sequelas pós tuberculose pulmonar, bronquiolite, doença pulmonar eosinofílica, sarcoidose, cancro e estenose (1). Outros autores também acrescentam a deficiência da alfa 1 antitripsina e silicose (precoce) (3).
A nível restritivo pode considerar-se a escoliose e outras alterações equivalentes, obesidade, gravidez, doenças neuromusculares, resseção pulmonar, fibrose quística, bronquiectasias, doenças intersticiais pulmonares, sequelas pós-tuberculose pulmonar, fibrose, pós-cirurgia torácica, cancro do pulmão e infeções (1). Outros investigadores também acrescentam a espondilite anquilosante, cifose, obesidade (mórbida), fármacos (amiodarona, metotrexato, nitrofurantoína), doença intersticial pulmonar (asbestose, beriliose, pneumonia eosinofílica, fibrose pulmonar idiopática, sarcoidose, silicose tardia), doenças neuromusculares (esclerose lateral amiotrófica, síndrome de Guillainn-Barré, distrofia muscular e miastenia gravis) (3).
O diagnóstico de asma implica VEF1 menor que 80% do previsto e relação VEF1/CVF menor que 75% em adultos, obstrução essa que desaparece ou melhora substancialmente com um broncodilatador (VEF com aumento de 7% em relação ao valor previsto e 200 ml em números absolutos) (2).
No entanto, a interpretação também deve basear-se na restante informação clínica. Para além disso, uma espirometria normal não excluiu a existência de uma patologia significativa (1).
Parâmetros que interferem com a função pulmonar
Existem parâmetros que têm a capacidade de modular a função pulmonar, nomeadamente:
-etnia (2) (10) (17), ou seja, os valores obtidos em caucasianos são geralmente maiores do que os afro-americanos (11); alguns quantificaram especificamente que na raça negra possam existir valores 10 a 15% inferiores e que indivíduos mestiços obtenham valores intermédios (2). Outros artigos descrevem que os caucasianos geralmente apresentam volumes pulmonares 10 a 15% superiores aos africanos e asiáticos, para alturas equivalentes. Pensa-se que tal poderá justificar-se com detalhes antropométricos, ou seja, maior volume de caixa torácica e membros inferiores mais pequenos nos caucasianos (o que implica um quociente tronco/perna superior). Estas diferenças étnicas também se verificam na infância, mesmo ajustando fatores como diferenças culturais e socioeconómicas, bem como crescimento intrauterino (1). Outras publicações estimaram que os afroamericanos apresentam valores 10% inferiores aos caucasianos e os asiáticos 2 a 8% menos que os caucasianos (13).
-excesso de peso/obesidade (1) (2)/IMC (1) superior a 30 kg/m2 (por limitações na expiração) (11); outros realçam que tal se altera apenas para situações de obesidade grave (2); ainda que alguns considerem que a obesidade é a principal justificação para um resultado restritivo (18). Mesmo assim, a contribuição do peso costuma ser menos relevante que a idade e a altura (1). Alguns autores salientam que não se deve registar o peso mencionado pelo indivíduo, mas sim medi-lo diretamente (10).
-altura (5) (10) (17) (indivíduos com alturas extremas poderão ter a sua função pulmonar classificada como anormal (2)). Também se encontra publicado que se verifica uma correlação positiva desta com a altura (1) (13). Alguns investigadores consideram até que o parâmetro que mais influencia o volume pulmonar é a altura (13). Chama-se a atenção de que não se deve registar a altura dita pelo indivíduo, mas sim medi-la efetivamente e sem calçado (10).
-sexo (2) (5) (10) (17) (o género masculino apresenta geralmente valores pulmonares mais elevados (2)). Entre adultos, considera-se que este costuma apresentar maior capacidade vital, bem como CVF e VEF1 10 a 15% superiores (1), mesmo considerando idade e altura equivalentes (1) (13); dai que, dentro de cada população, existam curvas para cada sexo.
-idade (2) (5) (10) (17) (a capacidade cardiorrespiratória demonstrou-se superior nos mais jovens (1) (19)); os valores mais elevados ocorrem geralmente por volta dos 25 e 20 anos, nos sexos masculino e feminino, respetivamente (2) ou aumenta até os 18 a 20 anos no sexo feminino e 20 a 24 no masculino (13). Também se encontraram dados relativos ao facto de que a CVF e o VEF1 geralmente aumentam até os 18- 20 anos, mantêm-se constantes até cerca dos 40 anos e, posteriormente, surge um declínio (ainda que este esteja dependente do sexo e da etnia) (1).
-altitude, ou seja, Indivíduos que habitem em zonas elevadas têm geralmente pulmões maiores (2).
A função pulmonar depende ainda do ambiente, genética e fatores socioeconómicos. Compara-se o resultado obtido com o que seria esperável para um indivíduo do mesmo sexo, idade e caraterísticas físicas (17). Aliás considera-se que a CVF = constante + coeficiente x idade + coeficiente x altura (1).
Outros parâmetros que modulam o resultado da Espirometria
Para além dos parâmetros mencionados na secção anterior, o resultado é ainda influenciado por:
Para além disso, existem situações particulares, como o facto de alguns asmáticos puderem apresentar broncoespasmo após uma inspiração profunda; por sua vez, com fibrose pulmonar grave a expiração pode terminar antes dos seis segundos, interferindo com os critérios de qualidade do exame (1).
Também se verificou que, em algumas populações, ocorreu alteração das condições de vida, o que implicou melhorias na função pulmonar, sobretudo em adultos de meia idade e idosos (1).
Instituições de referência
A última estandardização das normas saiu em 2005 (1) (17), orientada pela ATS (American Thoracic Society) e a ERS (European Respiratory Society) (1) (5) (8) (17) (21). Contudo, nem todos os modelos, mesmo aqueles que assim o publicitam, cumprem estas normas, mesmo que certificados (22). A Canadian Thoracic Society (CTS) também desenvolveu normas para orientar/acreditar e aferir a qualidade das espirometrias efetuadas fora do ambiente hospitalar, nomeadamente nos cuidados de saúde primários; baseando-se, ainda assim, nos índices da ATS e ERS, de 2005 (13). O não cumprimento das normas de boas práticas para a execução deste exame subestima a função pulmonar de forma significativa (9).
Em 2008 a US Preventive Task Force recomendou que este exame não fosse realizado devido aos falsos positivos e respetivas consequências. Em 2014, a Global Iniciative for Chronic Obstructive Lung Disease recomendou que a espirometria fosse realizada apenas em indivíduos com mais de quarenta anos e sintomas (dispneia, tosse crónica, expetoração crónica) ou antecedentes familiares de DPOC (23).
Curvas e valores de referência
Os indivíduos selecionados para obter os valores de referência são saudáveis e assintomáticos; considera-se os 95% com valores centrais, ou seja, excluindo os 2,5% inferiores e superiores; dos 8 aos 80 anos. Os valores de referência devem ser adequados à população em causa. A amostra-referência também se deverá emparelhar por questões socioeconómicas e ambientais contudo, tratam-se de parâmetros mais complexos de aferir (1).
A seleção da equação é por isso fundamental na correta interpretação do exame. Todas estas questões deveriam ser levadas em conta antes de comprar determinado espirómetro e respetivo software. Se as equações não forem adequadas, erros substanciais na interpretação poderão surgir e respetivas decisões associadas. Mesmo dentro de um mesmo país, poderá haver a necessidade de usar referências diferentes. O executante pode realizar vários procedimentos e considerar para análise a melhor CVF e o melhor VEF1, mesmo que estejam em curvas diferentes. A troca de equações pode ocorrer após a execução do teste (1).
Os valores de referência mais usados são os provenientes da European Coal and Steel Community; outras populações foram, entretanto, estudadas, mas nem todos os espirómetros as têm incluídas (10).
Em alguns países são usados valores de referência antigos, por vezes desadequados, devido às melhorias na saúde global e pulmonar, sobretudo em indivíduos de meia-idade e idosos (17), como já se referiu.
As curvas de referência são obtidas a partir de indivíduos voluntários considerados representativos da população, ainda que, por vezes, os fumadores sejam excluídos. Para se realizarem as equações de regressão julga-se ser necessário um mínimo de 150 indivíduos de cada sexo. Alguns grupos de investigação elaboraram curvas para caucasianos, afro- americanos e asiáticos, inseridas no software dos equipamentos, para seleção do executante. Outras equipas, por sua vez, tentaram criar valores de referência que se apliquem a qualquer indivíduo (1).
A generalidade dos espirómetros possui algoritmos para interpretar os dados, classificando em normal, obstrução, restrição ou padrão misto (1).
Trabalhadores muito jovens (até os vinte anos) poderão não ser adequadamente avaliados por valores de referência das crianças ou dos adultos (24).
Boas práticas na interpretação do exame- avaliação da qualidade
Espirometrias de má qualidade poderão levar a decisões erradas (23). A indicação para fazer o exame deve ser clara e ficar registada (12).
Como boas práticas na interpretação está recomendado desligar/desconsiderar a leitura do resultado automático; rever os parâmetros que definem a qualidade e repetibilidade do exame; confirmar se a equação adequada foi selecionada; examinar o formato da curva, bem como parâmetros como FVC, FEV1 e FVC/FEV1; comentar as alterações encontradas no padrão ventilatório e respetiva gravidade; bem como comentar a resposta ao broncodilatador, se usado; responder à questão clínica que suscitou a execução do exame; comparar com espirometrias anteriores, se disponíveis e/ou recomendar outros exames, se necessário (1).
A avaliação da qualidade poderá ser feita numa escala de A e F, na qual o A representa que se superaram os critérios exigidos pela ATS/ERS; B que esses critérios foram atingidos; para C e D, ainda que esse patamar não tenha sido atingido, os dados são clinicamente usáveis e F quando tal não acontece (13) (23).
A qualidade deverá ser avaliada em função de:
-clarificação do início e término do teste (12)
-aceitabilidade da curva gerada (12)
-existência de, pelo menos, três manobras, para calcular a CVF (12)
-tosse (12)
-manobra de valsalva (12)
-hesitação (12)
-fugas (12)
-obstrução pela peça intra-oral (12)
-expiração por, pelo menos, seis segundos (12).
Outros autores consideram que o indivíduo deve fazer no máximo cinco (21) ou oito manobras intervaladas por um ou dois minutos e o exame será aceitável se:
-a curva fluxo-volume tiver um início abrupto e vertical, seguido do fluxo expiratório (4)
-a curva volume-tempo apresentar início vertical, volume expiratório superior a 150 ml ou 5% CVF ou VEF6 (4)
-não apresentar tosse, encerramento da glote ou fugas (1) (4) (10)
-critérios de término: curva fluxo-volume com seis segundos e de volume-tempo com variação superior a 25 ml no final da expiração por pelo menos um segundo (4)
-expirar seis segundos de forma contínua e/ou com plateau (alteração menor que 25 ml) por, pelo menos, um segundo (1)
-maior FVC e FEV1 com 150 ml do segundo FVC e FEV1, respetivamente (1) (23); as antigas normas da ATS consideram 200 ml para a segunda situação (23).
Um estudo concluiu que apenas 2,1% dos indivíduos sujeitos a espirometria consegue fazer três manobras que gerem uma CVF aceitável (8).
Por sua vez, um estudo italiano concluiu que a generalidade das espirometrias executadas neste contexto não cumpria as normas da ATS (7).
A nível gráfico a curva deverá atingir um plateau de pelo menos um segundo (10). Sugere-se a obtenção de pelo menos três curvas aceitáveis e com pelo menos duas a cumprir os critérios de repetibilidade (12). No final deve-se verificar se os dados do indivíduo estão gravados, se as manobras efetuadas foram tecnicamente aceitáveis e se algum parâmetro sugere erro técnico (10). O gráfico deve mostrar a inspiração e expiração da manobra, bem como o último segundo antes da expiração forçada (13).
A pinça nasal não é obrigatória, mas potencia a qualidade (10).
Autorização/Acreditação para executar Espirometrias
Existem vários países (como a Austrália) onde não existe qualquer entidade oficial que tenha as funções de regular/controlar a técnica de execução das espirometrias (25).
Em Inglaterra, por sua vez, os médicos e enfermeiros dos cuidados de saúde primários precisam de renovar o comprovativo de competências para executar a espirometria, de três em três anos, no sentido de provarem que a conseguem executar e/ou interpretar, após uma prova inicial de competências (18).
No Canadá apenas podem executar espirometrias profissionais de saúde treinados e registados como terapeutas respiratórios ou como técnicos de cardiopneumologia e outros profissionais de saúde com bons conhecimentos de anatomia e fisiologia dos sistemas respiratório e após curso de espirometria. Em qualquer destas situações deverá sempre existir um mês de treino supervisionado. Neste país é legalmente aceite que a interpretação do exame seja efetuada por médicos ou até enfermeiros com preparação específica, ainda que existam formações presenciais e online para colmatar tal (13).
De forma sucinta, as principais questões associadas à acreditação são: médico ou enfermeiro treinado em espirometria (interpretação e/ou execução), monitorização de competências, relatório focar os aspetos necessários, resultados serem enviados em tempo adequado, comentários do executante estarem disponíveis para quem interpreta, existir um manual de procedimentos atualizado anualmente relativo a como se efetua o controlo de qualidade, existirem guidelines relativas ao risco biológico e procedimentos pré-determinados para emergências médicas (13).
O equipamento deve estar aprovado/homologado para este efeito, bem como calibrado e sujeito a procedimentos de controlo de qualidade (12). As reparações devem ficar devidamente documentadas, bem como alterações de software e hardware (13).
Calibração
Esta é relevante para obter um exame com qualidade (8). Os aparelhos devem ser regularmente calibrados e anualmente certificados, mesmo quando a marca publicita algo diferente. O processo deve ser diário (10) (12) (13) ou de dez em dez indivíduos, consoante o que ocorrer primeiro (10) ou então duas vezes por dia ou sempre que a temperatura oscilar razoavelmente durante o turno. A validação certifica que a calibração foi feita corretamente. Devem ficar registadas a temperatura, pressão e fase do dia (12). A seringa de calibração vem como acessório de alguns modelos (13).
Risco biológico
Por questão de risco biológico, o aparelho deve ser limpo/desinfetado adequadamente (10).
A nível de material descartável, devem ser usadas luvas de plástico para manusear o dispositivo oral e o clip/pinça nasal. A lavagem das mãos deve ocorrer antes de manusear o espirómetro e entre cada indivíduo. Elementos com suspeita de patologia infeciosa não deverão realizar o teste, não só pelo risco de contaminar o espirómetro, mas também pela eventual não validade dos resultados. Para além disso, indivíduos imunocomprometidos deverão ser os primeiros a serem testados em cada turno (10). O risco de infeção é pequeno mas real, sobretudo através de aerossóis. Este atenua-se com a já mencionada lavagem das mãos, uso de luvas, esterilização ou descarte de componentes após uma utilização (12).
Instruções a fornecer antes de executar o exame
É recomendado fornecer previamente instruções ao elemento testado (que também podem juntar-se ao consentimento pelo procedimento), nomeadamente:
-evitar o consumo de álcool nas últimas quatro horas (12) (13)
-não fazer uma refeição volumosa nas últimas quatro horas (10) (12) (13)
-não fazer exercício intenso nos últimos trinta minutos (10) (12) (13)
-se medicados com broncodilatadores, estes deverão ser trazidos (10)
-chegar antecipadamente, para sentar, relaxar e/ou ir à casa de banho, atempadamente (10).
Qualquer incumprimento deverá ficar registado (12).
Acredita-se que o café não alterará nada (3).
Instruções a fornecer durante o exame
Uma vez que o exame exige cooperação, devem ser dadas indicações, por vezes, com recurso a vídeos (12) (13); as instruções devem ser simples (12) (10). Para além disso, se o técnico exemplificar antes, poderá passar mais informação do que a mera descrição em palavras do que se pretende.
Para executar o exame:
-o indivíduo testado deve sentar-se com as costas direitas e com ambos os pés no chão, uma vez que as expirações forçadas podem causar tonturas e, secundariamente, mais problemas caso o indivíduo esteja de pé e caia (10) (12); será desejável que a cadeira tenha braços, de forma a diminuir o risco de cair ao chão (em caso de síncope) (12) (13) e alguns também mencionam que a cadeira não deve ter rodas. Por sua vez, com obesidade central, a postura sentada mantida pode prejudicar a inspiração profunda, pelo que se pode recomendar que fique de pé (12).
-não usar tacões (13).
-próteses dentárias deverão ser removidas, sobretudo se pouco ajustadas (10) (12)
-colocar uma pinça nasal (ou pedir que o indivíduo coloque os seus dedos para obter o mesmo efeito) (10)
-inserir o bocal, firmemente selado pelos lábios, tentando afastar o mesmo da língua e dentes e solicitar uma grande inspiração (10) e
-exalar, suave e homogeneamente, encorajando até o final (10).
Execução do exame
Deve-se registar a altura (quantificada (12) diretamente com estadiómetro) (13) e o peso (também avaliado presencialmente) (12), bem como etnia, idade e sexo (12) (13) (18). É necessário ainda recolher-se informação relativa ao consumo de tabaco (12) (13), doenças recentes relevantes (13) e fármacos que possam influenciar o exame (incluindo dose e data de administração (12), sobretudo os que possam alterar a função respiratória). Se o teste pretender obter um diagnóstico, não devem ser usados broncodilatadores (nomeadamente 12 horas para o salbutamol e formoterol ou 24h para o brometo de tiotrópio, indacaterol e montelucaste); se a espirometria pretender avaliar a eficácia da terapêutica, o seu consumo é necessário (13).
O FEV1 e FVC não devem variar mais que 150 ml e este deverá observar o formato da curva referência (18). O indivíduo deve inalar até à sua capacidade pulmonar máxima e depois exalar também intensamente (5). Na execução do exame o técnico deverá solicitar a inspiração máxima, expiração rápida forçada, até o final, para a obtenção do CVF (12). De seguida, proporciona-se que o indivíduo recupere num prazo de um a dois minutos e repete-se (10). O uso de mola nasal está muito recomendado (12).
Durante e antes do exame o indivíduo deverá estar relaxado e confortável. Não deverão existir distrações (12).
Elaboração do Relatório do exame
No relatório deverão ser mencionados nome (12) (13), género, idade, altura e peso (12), data de nascimento, número identificativo ao procedimento ou instituição, se existir (13), etnia (12) (13), motivo de se ter requisitado o exame (13), forma como o indivíduo conseguiu ou não seguir as instruções (10); bem como referências usadas, última calibração e interpretação do exame em si (12). Os comentários do técnico deverão potenciar a leitura; deve ainda referir quantas vezes fez cada manobra e justificar uma interrupção precoce do exame, caso esta exista (13).
Erros mais frequentes
Os erros mais comuns são a existência de um esforço submáximo (menos de 100 ml), ocorrência de tosse, não esvaziar totalmente os pulmões, manobras lentificadas e ocorrer fuga de ar (mais frequente em situações de paralisia facial e dentes falsos) (10).
Contraindicações absolutas
Quem solicita o exame deverá colocar informação relativa a contraindicações que conheça. O técnico, antes de iniciar o exame deve sempre conferir se existe alguma contraindicação (10).
As absolutas para este exame são a infeção respiratória aguda e enfarte do miocárdio (há menos que um mês) (12). Outros autores consideram estas duas questões (ainda que no caso do enfarte reduzam para sete dias) e acrescentam a instabilidade hemodinâmica, tromboembolismo pulmonar, hemoptise, angina instável, aneurisma da aorta torácica superior a seis centímetros, hipertensão intracraniana, descolamento de retina, pré-eclampsia, hipertensão arterial sistólica superior a 200 e diastólica superior a 120 mmHg (4).
Contraindicações relativas
As contraindicações relativas para a espirometria são:
-traumatismo recente; aneurisma cerebral, cirurgia cerebral recente; cirurgia oftalmológica recente ou glaucoma grave (devido às alterações nas pressões intracraniana e/ou intraocular); sendo que para as cirurgias atrás mencionadas recomenda-se aguardar pelo menos três a seis semanas (13)
-cirurgia ou infeção recente sinusal ou do ouvido médio (também devido ao aumento da pressão) (13)
-pneumotórax, aneurisma aórtico relevante, cirurgia torácica ou abdominal recentes e/ou gravidez (devido ao aumento das pressões intratorácica ou abdominal) (13)
-hipotensão sistémica ou hipertensão arterial grave (superior a 200/120 mmHg), disritmias relevantes, insuficiência cardíaca descompensada, enfarte agudo do miocárdio recente (curiosamente) ou embolia pulmonar e síncope associada a tosse e/ou expiração forçada (13)
-tuberculose ativa, hepatite b, hemoptise ou hemorragia oral (devido ao risco biológico) (13)
-estado confusional (12) (13), demência (4) (12) (13), criança pequena e/ ou indivíduo que fale outro idioma (devido à maior incapacidade em cumprir as indicações) (13).
Outros autores, a este nível, citam apenas a toracalgia, dor abdominal (4) (12), dor facial, incontinência de stress e enfizema grave (12) ou então idade inferior a cinco anos, incontinência de esforço, traqueostomia, infeções óticas, cirurgia aos tecidos moles de três a doze meses, cirurgia torácica ou abdominal, contraindicações para usar beta-agonistas, tireotoxicose, disritmias, insuficiência cardíaca, hipertensão arterial, cirurgia cerebral (de três a seis semanas), cirurgia aos ouvidos, cirurgia ocular (de uma semana a seis meses), diarreia/ vómitos, alterações na cavidade oral que dificultem o uso do dispositivo oral, derrame pleural (24 horas após toracocentese), pneumotórax (até duas semanas) e enfarte agudo do miocárdio (até um mês depois) (4).
Espirometria com teste de broncodilatador
A lógica num teste de reversibilidade consiste em determinar se a obstrução das vias aéreas reverte com a inalação de um broncodilatador; este, se previamente prescrito (sobretudo os de ação prolongada) deve ser interrompido, pelo menos, por doze horas (12). Outros investigadores especificaram para vários tipos de broncodilatadores: no caso dos beta agonistas interromper 4 a 6 horas antes, para antagonistas muscarínicos 12 horas, beta agonistas de ação longa 24 horas e antagonistas muscarínicos de ação prolongada 36 a 48 horas. Os corticoides inalados, por sua vez, podem ser mantidos (3).
A espirometria deve ser repetida dez a quinze (12) ou vinte (1) minutos depois da inalação de brometo de ipatrópio (12) ou 400 microgramas de salbutamol (1). Considera-se o teste positivo quando o CVF melhora 200 ml e 12% (1) (12).
Interpretação dos resultados
Os resultados devem ser comparados com a população referência e expressos percentualmente; caso contrário, obter-se-ão alterações (12). O VEF1 e VEF1/ CVF será normal se maior ou igual a 0,7 (4). Uma alteração obstrutiva carateriza-se por apresentar uma diminuição do fluxo máximo pulmonar, ou seja, VEF1/CVF menor (3) que 70% (4) (5) (12) (15) ou VEF1/VEF6 menor que 0.7 ou ainda CVF menor que 80% (4) (12); O PEF está diminuído, tal como o FEF25-75%. Numa alteração restritiva há diminuição da CPT (menor que o percentil 5); o VEF1/CVF é normal ou elevado e a CVF está diminuída. Pode ser causado por fibrose, doença pleural e neuromuscular (12). Um padrão misto pode ocorrer nas bronquiectasias e DPCO com fibrose. O VEF1/CVF e a CPT são menores que o percentil 5 (12). Ou seja, no padrão restritivo o VEF1/CVF está normal e a CPT diminuída. No obstrutivo tal está diminuído e normal, respetivamente e no misto estão ambos diminuídos (3).
A obtenção de um resultado restritivo é razoavelmente frequente na espirometria (cerca de 7 a 13%). Este resultado conjugado com a ausência de sintomas adquire uma validade dúbia; pode ocorrer em indivíduos com excesso de peso e obesos, pós-tuberculose pulmonar e com alterações na espinal medula; ainda que alguns estudos defendam a existência de uma morbilidade acrescida em indivíduos com espirometrias restritivas, tal pode ficar enviesado pela idade mais avançada, excesso de peso e/ou tabagismo (26). É necessário identificar espirometrias alteradas devido a um esforço expiratório desadequado (27)- um esforço muscular insuficiente mimetizará uma obstrução ou restrição; por sua vez, um esforço excessivo poderá resultar num exame teoricamente normal ou quase (5).
As curvas podem ser de fluxo-volume (l/seg) ou de volume/tempo (l) (4).
Espirometrias executadas fora do ambiente hospitalar
Alguns artigos consideram que geralmente a qualidade da espirometria realizada fora do hospital é baixa (20) (25); no entanto, cada vez mais frequentemente ela é executada nesse contexto, pelo que a monitorização da qualidade da mesma torna-se mais necessária e, ainda por cima, o custo do equipamento torna-a muito acessível (20).
Os erros mais frequentes num estudo polaco relativos às espirometrias efetuadas em cuidados de saúde primários foram o número deficiente de manobras de expiração forçada (em 33% dos exames esse procedimento havia sido feito apenas uma vez) e em 30% dos casos o tempo de expiração foi muito breve (20).
Formação/ treino para executar o exame
Obtêm-se espirometrias com qualidade nas instituições de maior dimensão e com indivíduos treinados, independentemente da experiência prévia com este exame, devido à orientação de colegas com mais conhecimentos, protocolos de acreditação e controlo de qualidade, previamente implementados (28). O treino/formação originou inspirações mais profundas (8).
A participação num curso de aperfeiçoamento de conhecimentos técnicos relativos à espirometria aumenta de forma estatisticamente significativa a qualidade do exame; quer a nível hospitalar, quer nos cuidados de saúde primários; a partir das vinte semanas de curso, mantendo-se os resultados por todo o período de seguimento do estudo em causa (doze meses) (25). Outro estudo, por sua vez, divulgou que um programa de apoio de e-learning, conjugado com dois momentos mensais de feedback em relação aos exames previamente realizados por enfermeiros dos cuidados de saúde primários. Ainda que no final do mesmo (dozes meses) se tenham observado algumas melhorias discretas, os investigadores não consideraram que tal fosse muito relevante, sobretudo quando comparado com cursos/treinos mais intensivos (29). Outras publicações concluíram que Workshops presenciais e on line melhoram a situação, sobretudo quando se proporciona comentários aos exames previamente realizados (25).
Uma revisão norte-americana publicou que os farmacêuticos podem executar espirometrias com qualidade a variar entre os 70 e 88%, seguindo normas internacionais (ATS e ERS), desde que tenham treino adequado. Posteriormente à fase formativa, é também necessário a credenciação de quem está ou não habilitado a continuar a executar o exame (23).
Presentemente é possível executar este exame a nível dos cuidados de saúde primários, mas é necessário que haja treino adequado para que exista qualidade (10). A formação relativa à espirometria potenciou a qualidade dos exames em contexto de cuidados de saúde primários (27), segundo um dos estudos selecionados. Contudo, em alguns contextos, estes apresentam treino limitado para a espirometria (21). Um estudo australiano publicou que profissionais inseridos nos cuidados de saúde primários não tiveram mais que algumas horas de treino prático (40% teve menos que duas horas), o que se demonstrou insuficiente: são necessárias mais horas e informação de retorno dos exames realizados (30).
No Reino Unido, quantificou-se que apenas 20% dos enfermeiros a realizar regularmente espirometrias tinham tido formação específica (10).
DISCUSSÃO/CONCLUSÃO
Foram muito poucos os artigos que mencionaram dados diretos relativos à validade e utilidade das espirometrias realizadas em contexto ocupacional, pelo que os autores extrapolaram os dados obtidos relativos, por exemplo, à comparação da qualidade dos exames efetuados em contexto de cuidados de saúde primários versus hospitais e formação dos profissionais que aí as executam, situação esta onde se encontraram vários documentos publicados.
Assimilando o que genericamente está descrito sobre a espirometria no seu global, poder-se-á inferir que, em função das condições em que o exame geralmente é executado na Saúde Ocupacional e das habilitações/treino dos profissionais que as tentam executar e ler, será muito provável que não sejam uma mais valia para a classificação de aptidão laboral ou tomada de outras decisões, devido a falsos positivos e negativos.
Seria desejável que o exame fosse executado apenas por funcionários habilitados e motivados para elaborarem resultados fiáveis, capazes de cumprir com os critérios mínimos de qualidade e de elaborar relatórios completos e exatos, com marcações intervaladas com prazos exequíveis; bem como proporcionar treino de leitura aos Médicos do Trabalho menos familiarizados com o exame.
Seria muito interessante que existisse uma ou mais equipas de Saúde Ocupacional com capacidade logística e ousadia para se autoavaliarem em relação à capacidade de execução e leitura de espirometrias, divulgando os dados e conclusões obtidas, bem como sugestões de melhoria, uteis a qualquer profissional a exercer neste setor, publicados em artigo científico.