Introdução
A onicomadese corresponde ao descolamento espontâneo e completo da placa ungueal a partir da prega proximal da unha, que resulta da paragem temporária do crescimento celular da matriz ungueal devido a uma agressão grave ou prolongada à mesma. As linhas de Beau são uma forma mais ligeira de onicomadese, que se apresenta como depressões/sulcos transversais esbranquiçados na placa ungueal e que, como a onicomadese, resultam da interrupção temporária do crescimento celular da matriz ungueal, mas devido a uma agressão de menor intensidade.1-2
As causas de onicomadese e linhas de Beau são inúmeras, como, por exemplo, infeções, trauma, doenças autoimunes, medicamentos. Podem surgir tanto durante a doença aguda como várias semanas depois. Também existem formas idiopáticas ou familiares, mas que são mais raras. Na idade pediátrica, a causa mais comum é a doença mão-pé-boca (DMPB), podendo manifestar-se três a oito semanas após a doença. 3-4 Embora a DMPB possa também ocorrer em adultos, é mais frequente em crianças, sobretudo com idades inferiores a cinco anos. O primeiro caso de associação entre onicomadese e DMPB foi relatado no ano de 2000, em Chicago, e desde então o número de casos têm vindo a aumentar por todo o mundo. 5 De facto, a incidência de onicomadese associada a DMPB parece ser maior em crianças com idades inferiores a cinco-sete anos e predominantemente com infeção causada pelo vírus Coxsackie A6 (60-75%).1-2 O mecanismo de desenvolvimento da onicomadese na DMPB ainda é desconhecido. No entanto, é discutido se a inibição resulta da inflamação periungueal a partir de lesões cutâneas ao redor das unhas ou do envolvimento direto do vírus Coxsackie na proliferação da matriz ungueal, causando distrofia. 1,6
A DMPB é uma infeção comum na infância causada pelo grupo dos enterovírus, incluindo o vírus Coxsackie A16 e o Enterovírus 71, que são os mais frequentemente responsáveis pela doença; no entanto, o virus Coxsackie A6 é habitualmente o mais virulento e é, por isso, associado a ocorrência de infeção no adulto, bem como a complicações tardias, como a onicomadese. 5,7-8 Ocorre principalmente no Verão e no Outono e a maioria é benigna e autolimitada. 7 Na fase prodrómica surge febre, que pode persistir durante 24 a 48 horas, associada a diarreia e secreções respiratórias superiores. Posteriormente, na fase exantemática, regista-se o aparecimento de máculas na mucosa oral que evoluem para vesículas rodeadas por um halo eritematoso. As lesões cutâneas são pápulo-vesiculares e ocorrem nas extremidades distais dos membros. O diagnóstico diferencial inclui herpangina, estomatite aftosa, varicela, sarampo e outras doenças exantemáticas, pelo que uma forte suspeita clínica é essencial para um diagnóstico precoce. 4,7,9 O tratamento é sintomático e baseia-se na administração de analgésicos, hidratação oral e vigilância dos sinais e sintomas de possíveis complicações.
Relata-se um caso clínico de onicomadese secundária à DMPB que, apesar de ser uma manifestação relativamente incomum, tem sido verificada com mais frequência nos últimos anos. A manifestação de onicomadese secundária a DMPB é muito variável (5-75%), uma vez que depende do vírus envolvido, sendo mais comum na infeção causada por vírus Coxsackie A6 (60-75%).1-2
O reconhecimento desta associação permite orientar os pais sobre a situação autolimitada e benigna que pode surgir com esta infeção viral, evitando ansiedade, sobreutilização dos cuidados de saúde e tratamentos desnecessários.
Descrição do caso
Criança do sexo feminino de quatro anos, natural e residente no Porto. Família nuclear em estadio III do ciclo de vida familiar de Duvall. Sem antecedentes pré-natais e pessoais de relevo. O Plano Nacional de Vacinação estava cumprido, sem vacinas extra-plano. Não havia história de viagens recentes nem contacto com doenças potencialmente contagiosas.
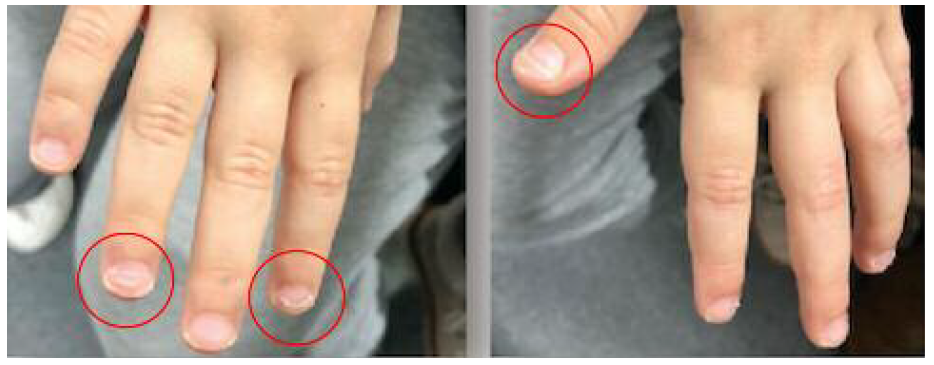
Recorreu, acompanhada pelo pai (seu representante legal), a consulta aberta (CA) com quadro de febre alta, vesículas e pústulas na mucosa oral, língua e palato mole com recusa da ingesta. À observação, além das lesões papulo-vesiculares anteriormente descritas, verificaram-se vesículas no períneo, palmas e plantas das mãos e pés. Foi-lhe então diagnosticada DMPB. Instituiu-se tratamento sintomático com analgésicos, hidratação e dieta mole e fria. Após três semanas recorre novamente à CA, com resolução completa do quadro viral, por alterações ungueais. Ao exame objetivo observou-se descolamento da placa ungueal em ambas as mãos, sem alterações sugestivas de traumatismo (Figura 1). Foi feito o diagnóstico de onicomadese secundária à DMPB, uma complicação tardia da infeção viral.
Comentário
A onicomadese secundária à DMPB caracteriza-se pelo descolamento da placa ungueal a partir da prega proximal da unha e resulta da paragem de crescimento da unha. As linhas de Beau consistem em depressões/sulcos transversais na placa ungueal e resultam de uma agressão menos grave ou prolongada, sendo que ambas podem surgir como complicações tardias da DMPB. 1,3
Não sendo um achado muito frequente em crianças, a onicomadese gera grande preocupação entre os pais.
O diagnóstico de onicomadese é clínico, motivo pelo qual é imprescindível a realização de uma anamnese minuciosa e adequada e um exame objetivo completo. 5 Na anamnese dever-se-á questionar sobre a ocorrência de infeções recentes e a sua relação temporal com o evento de onicomadese, bem como excluir história de traumatismo, uso de medicação nova, sinais ou sintomas de doença sistémica e ainda restrições alimentares. Ao exame objetivo é comum o atingimento de várias ou todas as unhas, tanto ao nível das mãos como dos pés. As alterações ungueais iniciam-se com o aparecimento de uma mancha esbranquiçada na região proximal da unha, que se espalha até ao bordo livre da mesma. De seguida, verifica-se o descolamento da unha, no mesmo sentido, com o desenvolvimento concomitante da nova unha. 10 Por norma, a onicomicose é assintomática e as unhas voltam a crescer, em média, em dois ou três meses, embora por vezes mais frágeis do que as anteriores. Não é necessário nenhum tratamento específico, apenas evicção de trauma e medidas de higiene. 2,4
Nas crianças que recorram aos cuidados de saúde com um quadro de onicomadese deve-se investigar a história de infeção viral nos dois meses anteriores. A causa mais comum é a DMPB, mas pode surgir na doença de Kawasaki, infeção por Parvovírus B19, síndroma de Gianotti-Crosti, síndroma de Stevens-Johnson, herpangina, varicela, escarlatina, doença cutânea local (dermatite e paroníquia), na sequência de trauma (onicotilomania, ao cortar unhas e usar calçado apertado), associada a fármacos (citostáticos, antibióticos, retinoides, valproato de sódio), na forma idiopática e/ou familiar. 2,4,7,9
A onicomadese secundária à DMPB é uma manifestação relativamente incomum, mas que causa bastante ansiedade aos pais. O médico de família apresenta um papel importante na suspeição atempada do diagnóstico e orientação, em situações cujas manifestações clínicas são incomuns, permitindo, por vezes, evitar condutas intempestivas e recorrência aos cuidados de saúde desnecessariamente. Por isso, pais e cuidadores devem ser avisados da possibilidade de ocorrência de alterações ungueais três a oito semanas após a infeção viral, que se resolvem espontaneamente com a formação de uma unha nova, saudável, mas normalmente mais fina. Este processo, que pode durar dois a três meses, é habitualmente indolor e não deixa cicatriz ou outras sequelas, que permitirá tranquilizá-los e evitar encaminhamentos, investigações e tratamentos desnecessários. 7