Introdução
O pé pendente define-se pela incapacidade em elevar o pé por diminuição da força dos músculos dorsiflexores. Pode resultar de um distúrbio a nível muscular, esquelético ou nervoso, sendo necessário determinar a sua etiologia para elaborar um plano de tratamento. A ausência deste pode resultar em diminuição da mobilidade e compromisso funcional do membro inferior, afetando negativamente a qualidade de vida do paciente.1-2
O pé pendente pode constituir um desafio diagnóstico. Cabe ao médico de família saber identificá-lo precocemente e reconhecer em que circunstâncias a gestão poderá ser feita em cuidados de saúde primários, diferenciando-as das que exigem articulação com os cuidados de saúde secundários.
Descrição do caso
Homem de 71 anos, com problemas ativos de hipertensão arterial e dislipidemia bem controlados, e doença do refluxo gastroesofágico. Medicado habitualmente com indapamida 1,5mg por dia. Sem história de alergias medicamentosas. Sem hábitos tabágicos ou alcoólicos. Sem antecedentes cirúrgicos. Atualmente aposentado, tendo exercido funções de bancário, com um estilo de vida fisicamente ativo, encontrando-se no estádio VIII do ciclo de vida familiar de Duvall.
A 24 de abril de 2020 recorreu à consulta de doença aguda com o seu médico de família, referindo que, há dois dias, após permanecer sentado por duas horas com a perna direita cruzada sobre o membro inferior contralateral (uma posição que adotava habitualmente) notou, ao levantar-se, dormência que se estendia do dorso do pé direito a todos os dedos, os quais não conseguia elevar. À data da consulta mantinha as queixas inalteradas. Referiu que a dormência era um sintoma que surgia de forma recorrente depois de se sentar com a perna cruzada; porém, nunca excedia os cinco minutos de duração e nunca antes tinha sido incapaz de elevar os dedos do pé. Receou que se tratasse de um acidente vascular cerebral (AVC); contudo, dado o contexto de pandemia COVID-19, preferiu não ir diretamente ao serviço de urgência e aguardar por uma consulta no centro de saúde. Quando questionado negou alterações do perfil tensional nos últimos dias, cefaleia ou sintomas sugestivos de patologia neurológica, como alteração do estado mental, diminuição da força muscular ou alteração da sensibilidade de outras partes do corpo, assimetria das expressões faciais, alterações da visão, afasia, disartria ou incontinência de esfíncteres. Negou também dor da região afetada ou história de traumatismo, além da compressão da perna, bem como sintomas referentes a outras regiões do corpo.
À observação destacou-se logo à entrada do gabinete uma marcha em steppage, ouvindo-se o pé direito a embater no chão. Apresentava limitação completa da dorsiflexão ativa do pé e dos dedos, bem como diminuição da sensibilidade no dorso do mesmo. A dorsiflexão passiva do pé estava mantida, indolor, e os pulsos pediosos palpáveis e simétricos.
Não apresentou outras alterações relevantes ao exame objetivo, nomeadamente ao exame neurológico e exame das restantes estruturas músculo-tendinosas e osteo-articulares.
Perante este quadro, e após a anamnese e exame objetivo, colocou-se como principal hipótese diagnóstica uma lesão neuronal a nível do membro inferior direito, em algum ponto do seu percurso. Deste modo, foi proposta investigação com eletromiografia. Foi pedida também ecografia das partes moles do tornozelo e pé, com o intuito de investigar lesões ocupando espaço ou lesões tendinosas. Optou-se por não solicitar nenhum exame de imagem crânio-encefálico, uma vez que se considerou escassa a probabilidade de um evento cerebral agudo. Foram feitos ensinos de prevenção de quedas e instrução para evicção de condução. Foi proposto que iniciasse pregabalina empiricamente na tentativa de aliviar as parestesias.
Após quatro dias foi realizada teleconsulta para vigilância e acompanhamento. Havia iniciado a pregabalina; no entanto, suspendeu por sensação de sonolência e náuseas, sem notar alívio das parestesias. Mantinha também inalterada a incapacidade de realizar dorsiflexão do pé. Não relatava outros sintomas de novo.
Duas semanas depois, a 6 de maio de 2020, entregou o resultado da eletromiografia, que documentava acentuada lesão axonal subaguda do nervo peroneal comum direito, abaixo do colo do perónio, compatível com compressão prolongada, sem critérios de polineuropatia. A ecografia do tornozelo e pé não evidenciou alterações. Relativamente às queixas, estas mantinham-se inalteradas.
No dia seguinte, na sequência deste resultado, que corroborou a principal suspeita diagnóstica, explicou-se ao paciente que o seu hábito de traçar a perna de forma prolongada e repetida tinha condicionado uma lesão do nervo responsável pela elevação do pé, a nível do joelho, resultando num pé pendente e dormente. Informou-se que, ainda assim, na maioria dos casos a lesão provocada era reversível apenas com tratamento conservador, podendo, no entanto, demorar em média três meses até resolução do quadro. Foi proposto, então, tratamento com fisioterapia, com boa aceitação por parte do doente. Não havendo queixas de dor, não houve necessidade de terapêutica sintomática.
Passados três meses, a 6 de agosto de 2020, o paciente voltou a uma consulta de vigilância com o médico de família, descrevendo gradual melhoria da mobilidade e diminuição da dormência do pé, até resolução completa do quadro clínico, objetivada na referida consulta.
Discussão
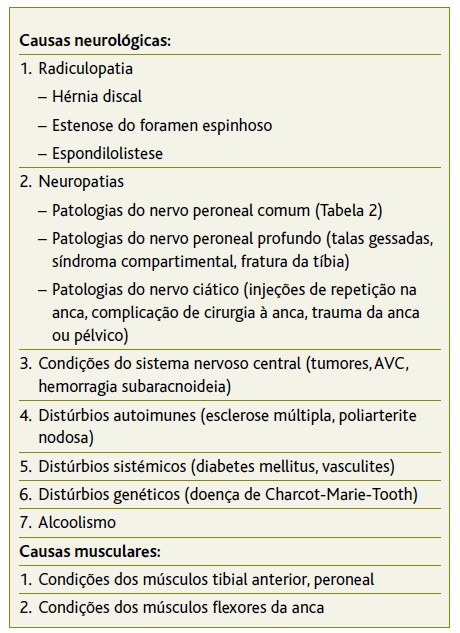
A neuropatia do nervo peroneal comum é a causa predominante de pé pendente. É a mononeuropatia mais comum dos membros inferiores e representa 15% das mononeuropatias dos adultos, tornando-a a terceira neuropatia focal mais frequente, depois do nervo mediano e do nervo cubital.1-4 Existem inúmeras etiologias para a lesão do nervo peroneal comum, sendo a mais frequente a compressiva, por exemplo, na sequência do cruzar habitual de pernas - como no presente caso. Na Tabela 1 encontram-se listadas as causas de pé pendente, incluindo a neuropatia do nervo peroneal comum, cujas causas se enumeram também na Tabela 2.3-5
O nervo peroneal comum é responsável pela inervação dos músculos tibial anterior e extensores longos dos dedos e do hálux, responsáveis pela dorsiflexão do pé e extensão dos dedos, e dos músculos peroneais longo e curto, responsáveis pela rotação externa do pé.1-2,6
O local mais frequente de lesão é onde o nervo contorna o colo da fíbula, quer pela própria proeminência óssea da cabeça da fíbula quer pela superficialidade do trajeto do nervo nesse ponto. Quando existe compressão nesse local, como no presente caso, a manifestação típica é o pé pendente agudo, caracterizado pela diminuição da força dos músculos dorsiflexores e eversores do pé e extensores dos dedos. Este défice de força provoca várias alterações na marcha, como uma tendência para o paciente tropeçar e incapacidade em controlar a descida do pé afetado no chão. Como mecanismo de compensação, o paciente adquire uma marcha em steppage (figura 1), que se caracteriza por um exagero na flexão da anca e joelho ipsilaterais para compensar a incapacidade de dorsiflexão e permitir que todo o pé saia do chão e não se arraste. Por outro lado, quando o mesmo embate no chão, provoca um som em “estalo” pela falta de controlo na descida - correspondendo ao último passo da imagem.1-2,5,7-8
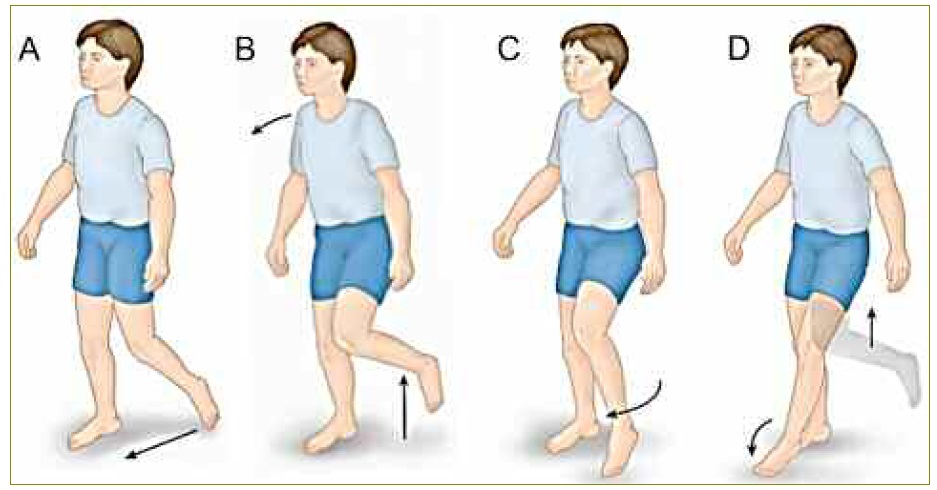
Figura 1 Representação da marcha em steppage: A - dedos do pé pendente incapazes de impulsionar o pé na fase de balanço. B - O tronco inclina-se para o lado contralateral para compensar. C - Balanço do pé de fora para dentro na descida. D - Embate do pé no chão.5
Para além do pé pendente, a compressão do nervo peroneal comum pode provocar parestesias ou hipostesias na região dorsal do pé e margem lateral, reproduzíveis pelo teste de Tinel. Este pode ser realizado na suspeita de irritação ou compressão do nervo peroneal comum, através da percussão do nervo ao nível da cabeça do perónio, sendo considerado positivo quando a manobra causa parestesias ao longo da distribuição distal do nervo. Não é comum existir dor na etiologia compressiva.1-2,7-8
O pé pendente pode ser parcial, quando é possível algum grau de dorsiflexão do pé, elevação dos dedos ou rotação externa do tornozelo, ou completo, perante uma total limitação destes movimentos, e de instalação aguda ou ao longo de dias ou semanas. Esta caracterização é importante na medida em que sugere a etiologia e auxilia no diagnóstico diferencial. Ora, se em lesões traumáticas, como entorses, luxação do joelho, fraturas acetabulares ou do colo do fémur ou radiculopatia aguda, a instalação do pé pendente é aguda e unilateral, em etiologias como distrofias musculares, doença de Charcot-Marie-Tooth, diabetes mellitus ou esclerose múltipla, a instalação é geralmente gradual e bilateral.5,9 Neste caso específico de pé pendente por traçar de perna, a compressão nervosa prolongada e repetida culminou com a instalação aguda de pé pendente completo.
Algumas manobras ao exame objetivo podem ser sugestivas do local de lesão nervosa subjacente ao pé pendente, como a avaliação dos reflexos osteotendinosos. Acontece que estes não costumam estar alterados no caso de pé pendente por lesão do nervo peroneal comum, mas podem ser alterados caso a lesão seja a nível de outro nervo. Por exemplo, a diminuição do reflexo aquiliano poderá sugerir lesão a nível do nervo ciático ou patologia do plexo lombossagrado.4-5,9
O diagnóstico de pé pendente por compressão externa do nervo peroneal comum é habitualmente clínico, uma vez que a história e exame objetivo são muito sugestivos, como o caso do traçar de perna frequente, agachamento prolongado ou uso de gessos. Ainda assim, a maioria dos pacientes necessita de realizar eletromiografia. Este é o exame mais eficaz na identificação do segmento nervoso periférico lesionado, detetando sinais de desmielinização (parcial, se há atraso na velocidade de condução; ou completa, se há bloqueio total da condução) nos segmentos dos nervos com suspeita de lesão, por exemplo ao nível do colo do perónio. Embora tenha um papel confirmatório na maior parte dos distúrbios nervosos, como no caso descrito de lesão do nervo peroneal comum, pode ter um papel diagnóstico nas radiculopatias. Ao indicar a severidade da lesão funciona também como um indicador de prognóstico.
Em caso de suspeita de lesão do nervo peroneal comum por outras alterações anatómicas será útil efetuar um exame de imagem. A radiografia é o exame de primeira linha na suspeita de lesão nervosa por fraturas, exostoses ou tumores. A tomografia computorizada pode também ser útil para excluir anomalias ósseas, das quais fraturas, massas ou processos inflamatórios. Já a ressonância magnética tem utilidade na identificação de alterações da coluna lombar ou lesões dos tecidos moles no joelho e tornozelo que possam comprimir o nervo peroneal. A ecografia pode ser também muito útil a identificar neuropatias inflamatórias, traumáticas e compressivas, entre as quais alterações nos tecidos moles que envolvem o nervo, em locais comuns de compressão.1-2,4-5,7
Perante um paciente com pé pendente e suspeita de distúrbios autoimunes, sistémicos (como diabetes mellitus) ou do sistema nervoso central (como AVC), estes devem ser estudados de acordo com os respetivos algoritmos de investigação.
O tratamento do pé pendente depende claramente da etiologia subjacente. O tratamento cirúrgico de neuropatias compressivas do membro inferior restringe-se, na maioria das vezes, à remoção da fonte de compressão. No entanto, contrariamente às neuropatias do membro superior, este não é com frequência possível ou tem benefício limitado, embora possa ser necessário em algumas situações. Constitui uma exceção o pé pendente por compressão do nervo peroneal comum, em que a maioria dos pacientes recupera a mobilidade após três a quatro meses de tratamento conservador, sendo geralmente a única situação em que este leva de forma fiável/segura à resolução dos sintomas no que se refere ao membro inferior.1-2,5-9
O tratamento conservador envolve, primeiramente, cessar a fonte de compressão - neste caso, a posição de sentar de perna cruzada. São propostas sessões de fisioterapia, que visam o alongamento e fortalecimento dos músculos afetados e seus contralaterais. Esta deve ser progressiva, iniciando-se com movimentos passivos, passando para movimentos ativos e, por último, resistidos. O treino de marcha é particularmente importante na recuperação destes doentes. Propõe-se também a imobilização com ortótese do tornozelo e pé, de forma a estabilizar a marcha. O seu objetivo é manter a dorsiflexão até que se recupere o movimento ativo, deixando posteriormente de ser necessária. Se for necessário alívio sintomático sugere-se terapêutica farmacológica com analgésicos, anti-inflamatórios (tópicos ou orais) ou neuromoduladores, como gabapentina, pregabalina ou antidepressivos tricíclicos.1-2,7-8 Caso o tratamento conservador decorra sem intercorrências e sem sintomas de novo ou agravamento dos descritos, o acompanhamento destes pacientes pode ser feito exclusivamente nos cuidados de saúde primários até completar pelo menos três a quatro meses de doença (quando é descrito que a maioria dos pacientes retoma a mobilidade do pé), sem necessidade de referenciação a consulta da especialidade.
Perante ausência de resposta ao tratamento conservador num período de cerca de seis meses existe indicação para tratamento cirúrgico. Em caso de progressão dos sintomas sugere-se descompressão cirúrgica precoce, sem cumprir os três a quatro meses de tratamento conservador, sendo que a mesma também é considerada em casos graves de paresia com atrofia muscular associada, pelo que, mediante estas situações, deverá ser feita referenciação aos cuidados hospitalares. Apesar de o verdadeiro encarceramento do nervo peroneal comum ser raro, o prognóstico após a descompressão total da bainha nervosa é favorável no que toca à melhoria dos sintomas motores.1-2,4,7
O prognóstico e recuperação dependem da duração e severidade da compressão e extensão da lesão nervosa. A remielinização do nervo pode ocorrer dentro de semanas; o crescimento dos axónios lesados é normalmente mais lento. Assim, é mais frequente a recuperação total dos pacientes com lesão parcial do nervo peroneal comum do que aqueles que têm lesão completa do nervo. Estes estão, por sua vez, mais sujeitos a complicações a longo prazo, como persistência do pé pendente e deformidade do pé equinovaro, podendo ocorrer até 35% dos casos de pé pendente deixado por tratar.2-3,7-9
Considera-se este caso interessante na medida em que relata uma condição que poderá ser pouco frequente na prática clínica em medicina geral e familiar, que pode gerar grande impacto funcional ao paciente, e cuja abordagem poderá muitas vezes ser feita exclusivamente em cuidados de saúde primários. Assim, é importante primeiramente apurar a etiologia do pé pendente. Tratando-se de compressão do nervo peroneal comum, como verificado na maior parte dos casos, é importante tranquilizar os pacientes quanto à semiologia e potencial de remissão completa e explicar que o tratamento é conservador numa primeira abordagem, embora seja orientado conforme a evolução do quadro clínico. Sublinha-se também a importância de considerar os vários diagnósticos diferenciais do pé pendente, recorrendo a exames complementares quando for pertinente e articulando com os cuidados de saúde secundários para exclusão de outras patologias importantes, que podem ter nesta manifestação uma pista diagnóstica.