Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Acta Obstétrica e Ginecológica Portuguesa
versão impressa ISSN 1646-5830
Acta Obstet Ginecol Port vol.13 no.2 Coimbra jun. 2019
NORMAS DE ORIENTAÇÃO CLÍNICA/ GUIDELINES
Anemia na gravidez e no puerpério Normas de Orientação da SPOMMF
Anemia in pregnancy and postpartum
Ana Luísa Areia1, Cristina Nogueira-Silva2, Fátima Serrano3, João Mairos4, Mariana Guimarães5, Nuno Clode6
1 Assistente Hospitalar do Serviço de Ginecologia e Obstetrícia do Centro Hospitalar e Universitário de Coimbra; Professora Auxiliar Convidada da Faculdade de Medicina da Universidade de Coimbra
2 Assistente Hospitalar do Serviço de Ginecologia e Obstetrícia do Hospital de Braga; Professora Auxiliar da Escola de Medicina da Universidade do Minho; Investigadora do Instituto de Investigação em Ciências da Vida e da Saúde (ICVS), da Universidade do Minho e Laboratório Associado ICVS/3B’s, Braga/Guimarães, Portugal
3 Assistente Hospitalar Graduada de Ginecologia e Obstetrícia do Centro Hospitalar Universitário de Lisboa Central; Professora Auxiliar Convidada da NOVA MEDICAL SCHOOL/ Faculdade de Ciências Médicas - Universidade Nova de Lisboa
4 Consultor da Carreira Especial Médica em Ginecologia e Obstetrícia do Serviço de Ginecologia e Obstetrícia, Hospital da Forças Armadas, Pólo de Lisboa
5 Assistente Hospitalar Graduada de Ginecologia e Obstetrícia do Serviço de Ginecologia e Obstetrícia do Centro Hospitalar Universitário de São João, Porto; Assistente Convidada do Departamento de Ginecologia e Obstetrícia e Pediatra da Faculdade de Medicina da Universidade do Porto
6 Assistente Hospital Graduado Sénior de Ginecologia e Obstetrícia do Centro Hospitalar Universitário de Lisboa Norte - Hospital de Santa Maria
Introdução
A anemia tem etiologia multifatorial: patologias genéticas, deficiência da ingestão de micronutrientes (ferro, folato, vitamina B12) ou outras condições que induzem perda ou necessidade aumentada ou absorção diminuída dos mesmos (infeção aguda ou crónica, doença inflamatória intestinal, insuficiência cardíaca crónica, doença renal crónica, neoplasias, doenças autoimunes)1-3.
A anemia na gravidez é definida por valores de hemoglobina (Hb) <11 g/dL e hematócrito (Hct) <33% no 1º e no 3º trimestres da gravidez; Hb <10,5 g/dL e Hct <32% no 2º trimestre, e Hb <10 g/dL no puerpério4,5.
A anemia constitui um problema global de saúde pública, afetando cerca de um quarto da população mundial6. Em 2011, a OMS estimou uma prevalência de anemia gestacional de 38%, sendo de 26% na Europa1. Em Portugal, um estudo prospetivo de 2016 refere uma prevalência de anemia na grávida de 2,5% (mas com uma prevalência de défice de ferro > 38%)7, enquanto que o estudo EMPIRE descreveu uma prevalência de anemia de 54,2% nas mulheres grávidas, com variações regionais4,5. Assim, a SPOMMF recomenda que se realize o rastreio de anemia e ferropenia na gravidez, através do hemograma e da determinação da ferritina sérica.
Rastreio da anemia na gravidez
Fisiologicamente, na gravidez ocorre aumento de cerca de 35% da massa eritrocitária e aumento de 40 a 50% do volume plasmático. Tal condiciona hemodiluição e diminuição fisiológica da hemoglobina e hematócrito. Para além disso, assiste-se a um aumento progressivo das necessidades de ferro durante o 2º e 3º trimestres de gravidez, propiciado pelo desenvolvimento fetoplacentar e tecidular materno. De facto, a anemia ferropénica é a causa mais frequente de anemia gestacional8.
Na gravidez, o défice de ferro apresenta um espectro que vai desde o estado de depleção de ferro sem anemia (ausência de reservas de ferro, com hemoglobina normal), até à anemia ferropénica. Tal aumenta o risco de transfusão periparto, pré-eclâmpsia, descolamento prematuro de placenta normalmente inserida (DPPNI), falência cardíaca e até morte8. Relativamente ao feto, o défice em ferro é raro, uma vez que a placenta é responsável pelo transporte ativo do mesmo. Contudo, situações de anemia ferropénica grave (Hb <7 g/dL) associam-se a desfechos perinatais adversos (parto pré-termo (PPT), restrição de crescimento fetal (RCF) e morte fetal), sendo a incidência desses acontecimentos tanto maior quanto mais precoce for a idade gestacional de instalação da anemia8,9.
Estudos para estabelecer diagnóstico
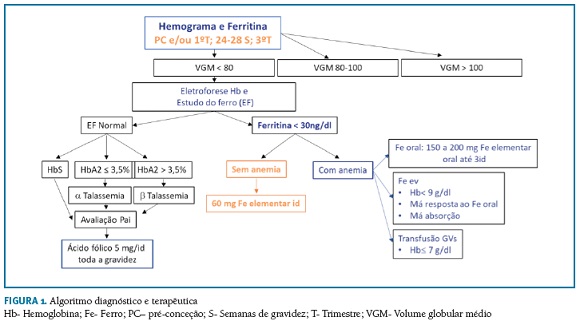
Hemograma e ferritina na 1ª consulta (pré-conceção e/ou 1º trimestre), às 24-28 semanas e no 3º trimestre;
Eletroforese da hemoglobina para diagnóstico de hemoglobinopatias, na presença de microcitose (mesmo sem anemia) na pré-conceção e/ou 1º trimestre ou perante certas etnias ou história familiar; necessidade também do estudo do parceiro caso se identifique existência de hemoglobinopatia10.
Devido às alterações hematológicas fisiológicas da gravidez, ao aumento das necessidades de ferro, às potenciais complicações associadas à anemia gestacional grave e à prevalência de anemia na população, algumas entidades (tais como a OMS e a FIGO) advogam a suplementação universal das grávidas. No entanto, não existe consenso que a suplementação universal e sistemática da mulher grávida com ferro melhore os desfechos maternos e neonatais11,12. Tradicionalmente pensava-se que a anemia materna era causa de desenvolvimento fetal insuficiente, com consequente compromisso da aprendizagem e da memória, que poderiam persistir até à idade adulta13,14. Contudo, estudos recentes indicam mesmo que a suplementação desnecessária com ferro se associa a um risco aumentado de desfechos adversos, como PPT, baixo peso ao nascer e diabetes gestacional15.
Assim, de acordo com a evidência mais atual, e tendo em conta os riscos de uma suplementação desnecessária, a SPOMMF recomenda o rastreio universal da anemia na gravidez, com hemograma e ferritina na pré-conceção e/ou 1º trimestre, entre as 24 e 28 semanas de gravidez e no 3º trimestre de gravidez. É essencial que todas as mulheres recebam aconselhamento dietético, relativamente a como aumentar a ingestão e absorção de ferro16.
Tipos de anemia na gravidez
Anemia microcítica e hipocrómica
Define-se pela presença de eritrócitos microcíticos (volume globular médio (VGM) <80 fL) e hipocrómicos (concentração de hemoglobina corpuscular média (CHCM) <27 pg/dL), na ausência de deficiência de vitamina B12 ou de folatos, podendo contudo em fases mais precoces não haver microcitose10.
A anemia microcítica e hipocrómica apresenta três mecanismos de desenvolvimento: défice da produção das globinas (talassemias), defeitos sideroblásticos e distúrbios da produção do grupo heme (em que o défice de ferro é o mais comum)1,17. De facto, a anemia ferropénica é a causa mais frequente de anemia microcítica e hipocrómica e de anemia na gravidez (representando 75 a 85% dos casos), caraterizando-se por diminuição do ferro sérico, ferritina e saturação da transferrina; aumento da transferrina; e ausência de reticulócitos no sangue periférico8.
A ferritina sérica é o parâmetro mais útil para avaliar os depósitos de ferro do organismo. Considera-se défice de ferro se a ferritina apresentar valores <30 ng/mL. Contudo, valores falsamente normais podem ocorrer em situações de infeção/inflamação, entre outras. Em caso de suspeita de ferropenia, mediante valores de ferritina sérica normais, pesquisar a proteína C reativa (PCR)10.
Abordagem terapêutica
Para tratar a anemia ferropénica são opção:
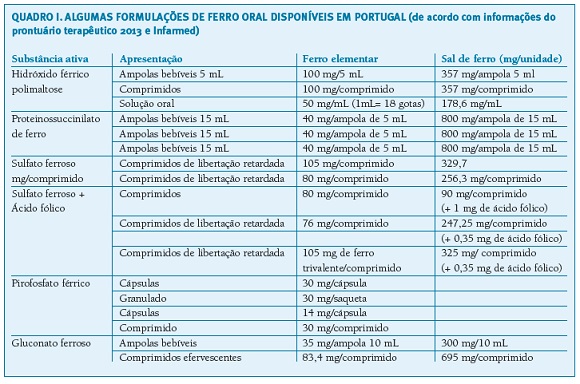
- Ferro oral (opção de primeira linha): 150 a 200mg de ferro elementar, por via oral, 1 a 3 vezes por dia8,18. Avaliação da resposta: aumento dos reticulócitos em 5 a 10 dias e aumento da Hb em 1-2g/dL após 2-4 semanas. A suplementação deve continuar após 3 meses da normalização da Hb e no mínimo 6 semanas após o parto8,18. Na Tabela 1 apresentam-se algumas formulações de ferro disponíveis atualmente em Portugal.
- Ferro endovenoso: indicado para situações de anemia moderada a grave (Hb 7-9 g/dL)10, falha de resposta ou contraindicação para ferro oral (pacientes com doença inflamatória intestinal ou submetidas a cirurgia da obesidade (bypass Roux-en-Y) ou procedimentos biliopancreáticos)19, intolerância ao ferro oral (náuseas, vómitos, diarreia, obstipação, mal-estar), má absorção ou necessidade de reposição rápida8,20.
São contraindicações para a administração de ferro endovenoso na gravidez o 1º trimestre, a infeção aguda ou crónica ativa e a doença hepática ativa. No 2º e 3º trimestres de gravidez e no pós-parto, com base nos ensaios randomizados disponíveis, a carboximaltose férrica (CMF) é a fórmula de ferro endovenoso de primeira linha, uma vez que demonstrou, relativamente às fórmulas comparadas (óxido férrico sacarosado e complexo ferro-dextrano) um aumento mais rápido e eficiente dos valores da Hb e uma taxa inferior de efeitos secundários (a dose total deve ser calculada pela tabela do RCM). Apresenta, também, como benefício a necessidade de uma única administração20-25. O óxido férrico sacarosado deverá ser usado como segunda linha, se carboximaltose férrica não disponível8,20.
A avaliação da resposta deve ser efetuada com doseamento da ferritina, cerca de 4 semanas após o tratamento, exceto no pós-parto, em que os valores de ferritina poderão permanecer erroneamente elevados (nesse caso utilizar a saturação da transferrina, que deverá ser > 30%)10,20.
- Transfusão de eritrócitos: recomendada se anemia grave (Hb £7 g/dL) ou anemia com sintomatologia, e situações de hemorragia aguda com compromisso hemodinâmico8,10.
Anemia normocítica
Por anemia normocítica entende-se aquela que se associa a valores normais de VGM do eritrócito (80-100 fL), sendo acompanhada duma resposta medular objetivada pelo aumento de reticulócitos periféricos.
Na gravidez, a causa mais frequente da descida do valor da hemoglobina com VGM normal é a hemodiluição decorrente do aumento fisiológico do volume plasmático da grávida, não acompanhada por um igual incremento da massa eritrocitária. Este efeito é máximo no 3º trimestre e raramente se associa a anemia26. Na gravidez as causas mais comuns de anemia normocítica são as mesmas que na mulher não grávida: hemorragia aguda ou hemólise. Podem, também, ser causa de anemia normocítica a anemia ferropénica em fase inicial e a anemia associada a doença crónica26.
As anemias hemolíticas podem ocorrer por causas intrínsecas (enzimopatias, hemoglobinopatias, anomalias da membrana eritrocitária) ou extrínsecas ao eritrócito. Das várias causas de anemia hemolítica extrínseca, a que é desencadeada por microangiopatia é a mais frequente na gravidez. Associa-se à pré-eclâmpsia ou Síndrome de HELLP (e aos raros casos de síndrome hemolítico urémico e de púrpura trombótica trombocitopénica), cursando com trombocitopenia e presença de fragmentos de eritrócito identificáveis em esfregaço de sangue periférico (esquizócitos). Outras formas de anemia extrínseca (hiperesplenismo e anemia hemolítica auto-imune) são raras na gestação. Por sua vez, as anemias hemolíticas de causa intrínseca ao eritrócito são, na sua grande maioria, hereditárias26.
Hemoglobinopatias
As hemoglobinopatias são as doenças hereditárias mais frequentes a nível mundial e, se inicialmente originárias da África subsariana, Ásia e subcontinente indiano, atualmente a sua distribuição é heterogénea, como consequência de múltiplos fenómenos migratórios27. Apresentam uma transmissão autossómica recessiva e pressupõem ou uma anomalia estrutural da Hb (ex. drepanocitose) ou um défice da produção de cadeias da globina (talassemias).
A deteção de portadores de hemoglobinopatias é feita com base no hemograma (anemia frequente) e o diagnóstico pela eletroforese da hemoglobina. A eletroforese da hemoglobina é recomendada perante microcitose e hipocromia independentemente do valor da hemoglobina ou perante um hemograma normal mas em que a mulher/grávida (ou família) seja oriunda dos distritos com maior prevalência de HbS (Beja, Faro, Santarém e Setúbal), assim como de comunidades com uniões consanguíneas frequentes, ou comunidades de imigrantes de zonas de risco27,28.
As mulheres com formas homozigóticas devem ser avaliadas em consulta pré-concecional para estudo da repercussão da doença em órgãos-alvo ou otimização da terapêutica e proceder-se à administração de vacinas anti-pneumocócica e anti-meningocócica nas esplenectomizadas. Na grávida portadora de hemoglobinopatia, o progenitor deve também ser estudado e, caso seja portador da doença, sugerido o diagnóstico pré-natal do feto28.
Nas grávidas com hemoglobinopatia, exceto em situações de ferropenia concomitante, a suplementação com ferro está desaconselhada, recomendando-se a suplementação durante toda a gravidez com ácido fólico (5 mg/dia)29. Relativamente à via de parto nestas situações, deve reger-se por critérios obstétricos e a analgesia loco-regional deve ser permitida. Nas formas homozigóticas das hemoglobinopatias deve ser mantida hidratação endovenosa por 24 horas no puerpério imediato e, caso seja realizada cesariana, pelo maior risco de eventos tromboembólicos, deve-se iniciar profilaxia com heparina de baixo peso molecular em doses profiláticas durante 6 semanas30. As hemoglobinopatias não contraindicam a amamentação.
- Drepanocitose (anemia de células falciformes): Carateriza-se por anomalia da estrutura da cadeia b. As formas heterozigóticas (HbAS) apresentam 35-40% de HbS e, para além de uma maior incidência de infeções urinárias, não apresentam riscos acrescidos durante a gravidez, pelo que devem vigiadas como uma gestação de baixo risco. As formas homozigóticas (HbSS) manifestam-se por anemia normocítica normocrómica e crises vaso-oclusivas repetidas, e por obstrução microvascular, com interrupção da perfusão em vários órgãos. Na gravidez há um maior risco de RCF, eventos tromboembólicos, infeções (respiratórias e génito-urinárias), pré-eclâmpsia e parto pré-termo Podem ocorrer outras hemoglobinopatias em heterozigotia com a HbS (HbSC e HbS/b-talassemia), ocasionando quadros clínicos semelhantes à drepanocitose homozigótica e devendo, por isso, ser abordados da mesma forma31.
As formas homozigóticas, pelo risco aumentado de pré-eclâmpsia, devem iniciar ácido acetilsalicílico 100 mg/dia, ao deitar , às 12 semanas e que deve ser mantido até à 36ª semana. A vigilância da gravidez deve ser mensal até às 28 semanas e depois a cada duas semanas, com avaliação ecográfica do crescimento fetal às 28, 32 e 36 semanas. Se houver necessidade de internamento por complicação médica (ex. infeção ou crise vaso-oclusiva) ou complicação obstétrica (ex. rotura prematura de membranas ou pré-eclâmpsia) deve ser administrada heparina de baixo peso molecular. Não está recomendada, de forma profilática, a transfusão ou exsanguineotransfusão, pois apenas diminuem o número de crises vaso-oclusivas e não melhoram o desfecho da gravidez31. A exsanguineotransfusão pode ser necessária em complicações como a anemia aguda e a síndrome torácica aguda. Perante uma crise vaso-oclusiva (que ocorre sobretudo no 3º trimestre, parto e pós-parto), a grávida deve ser internada para realizar fluidoterapia, oxigenoterapia e analgesia e, pelo risco aumentado de hipoxia fetal, deve ser implementada uma vigilância mais frequente do bem-estar fetal. Específico desta doença é a síndrome torácica aguda, que corresponde a um enfarte pulmonar, e que se manifesta por febre, tosse (seca ou produtiva), dispneia, taquipneia ou hipoxemia, em associação com infiltrados pulmonares na radiografia torácica. Deve ser tratada com hidratação e antibioterapia endovenosa (macrólidos ou cefalosporinas)28.
- a-Talassemia: resulta de uma deleção de cópias do gene da a globina e, consoante o número de cópias em falta, a clínica pode ser mais ou menos exuberante. Doentes com apenas uma das cópias ausente (-/a a/a) são geralmente portadores assintomáticos e possuem eritrócitos de tamanho normal ou ligeiramente reduzido. Quando estão afetados dois alelos, os doentes apresentam sintomas ligeiros de anemia hipocrómica microcítica. Nos doentes que têm unicamente uma cópia, a chamada HbH, tetrâmero instável (b4), surgem quase sempre manifestações de anemia hemolítica ou anemia microcítica hipocrómica moderada, com necessidade de transfusões sanguíneas vitalícias. Quando existe uma ausência completa do gene da a globina (-/-/-), a síntese de cadeias a é totalmente suprimida e os portadores apresentam a chamada doença da Hemoglobina de Barts, que resulta em hidrópsia fetal, incompatível com a vida. O diagnóstico de a-talassemia é de presunção, através da exclusão de b-talassemia (já que HbA2 <3,5%) e de défice de ferro8,29.
- â-Talassemia: é causada por uma mutação no gene da b-globina, resultando em défice ou ausência de HbA1(a2b2). Os indivíduos heterozigóticos para a mutação apresentam b-talassemia minor. Em geral, apresentam uma anemia microcítica hipocrómica ligeira e a gravidez não se associa a maior risco materno ou perinatal, pelo que deve ser vigiada como gestação de baixo risco. Os homozigóticos para a doença classificam-se em b-talassemia major ou intermédia, consoante a necessidade persistente ou esporádica de transfusões sanguíneas. Embora na forma major a gravidez seja rara, porque a doença conduz geralmente à morte na infância ou adolescência, quando ocorre associa-se a risco elevado de RCF, miocardiopatia e endocrinopatia maternas por sobrecarga de ferro, eventos tromboembólicos e complicações infeciosas (sobretudo quando há antecedentes de esplenectomia). Os achados laboratoriais são anemia microcítica hipocrómica, presença de células em alvo no esfregaço de sangue periférico, eletroforese das hemoglobinas com percentagem elevada de HbA2 (>3,5%) e em 50% dos casos há, também, elevação da HbF.
Anemia macrocítica
A anemia macrocítica define-se pela presença de eritrócitos com VGM >100 fL, podendo ser classificada em megaloblástica e não megaloblástica, de acordo com a presença ou ausência de neutrófilos hipersegmentados. A anemia megaloblástica associa-se a défices nutricionais por ingestão deficiente ou má absorção; medicamentos (anticonvulsivantes, metformina, zidovudina, imunossupressores); doenças primárias da medula óssea (síndromes mielodisplásicos); e reticulocitose secundária à hemólise. Por sua vez a anemia macrocítica não megaloblástica associa-se, principalmente, a hipotiroidismo, esplenectomia, hepatopatia e consumo excessivo de álcool31.
Anemia Megaloblástica
A anemia megaloblástica carateriza-se por macrocitose e presença de neutrófilos hipersegmentados (seis ou mais segmentos), podendo a contagem de reticulócitos ser baixa ou normal. Nas formas mais graves pode coexistir leucopenia e trombocitopenia18,32,33. Embora pouco frequente (menos de 5% das anemias diagnosticadas na gestação), a anemia megaloblástica é a segunda causa mais comum de anemia nutricional na gestação8,32. Associa-se geralmente a um défice de ácido fólico, podendo também ser causada por carência de vitamina B12. Estes défices, geralmente devidos a má nutrição ou à diminuição da absorção, embora raros, poderão vir a ser mais frequentes devido ao aumento de grávidas com antecedentes de cirurgia bariátrica e adesão a novos regimes alimentares, nomeadamente dietas vegetarianas estritas8,18,32,33.
Diagnóstico causal
Perante uma situação de anemia macrocítica devem ser solicitados esfregaço de sangue periférico, doseamento de ácido fólico sérico (baixo se ≤4 ng/mL) e vitamina B12 sérica (baixo se ≤200 pg/mL), provas de função hepática e função tiroideia e, em algumas situações, mielograma31.
Abordagem terapêutica
Em situações de anemia macrocítica, a estratégia terapêutica é dependente da causa etiológica:
- Deficiência de ácido fólico: ácido fólico, 5 mg/dia, via oral, durante 4 meses. A administração parentérica de ácido fólico na mesma dose pode ser utilizada nas situações de má absorção (uma resposta reticular é esperada ao fim de 2 a 3 dias de tratamento);
- Deficiência de vitamina B12: administrar vitamina B12 1000 µg/semana, via intramuscular (IM), durante 8 semanas, seguida de 1000 µg/mês, IM (uma resposta reticular é esperada após 3 a 5 dias de tratamento). A via oral poderá também ser utilizada (1000 µg/dia)34;
- Toxicidade por fármacos: redução da dose/ suspensão do fármaco, se possível;
- Outras causas: tratamento da doença de base.
Suplementação
A suplementação com 400 µg/dia de ácido fólico (peri-concecional e até à 12ª semana de gestação) é uma medida universalmente preconizada para a prevenção dos defeitos do tubo neural, sendo esta dose suficiente para prevenir a deficiência materna em folatos.
- As grávidas com hemoglobinopatias ou sob terapêutica associada à diminuição da biodisponibili- dade do ácido fólico, devem realizar diariamente, durante toda a gravidez, ácido fólico na dose de 5 mg/dia8,14,29.
- Relativamente à suplementação com ferro, em mulheres sem anemia, a SPOMMF recomenda a suplementação em grávidas com ferritina <30 ng/mL, através da administração diária por via oral de pelo menos 60 mg de ferro elementar. Poderá ser considerada a administração intermitente, em dias não consecutivos, para diminuir os efeitos secundários e aumentar a absorção e a adesão15,35.
- Nas grávidas com risco aumentado de carência de vitamina B12, nomeadamente grávidas com dieta vegetariana estrita ou submetidas a cirurgia bariátrica, deve ser considerada a suplementação com vitamina B12 oral (1000 µg/dia)32-34.
Algoritmo diagnóstico e terapêutica
REFERÊNCIAS BIBLIOGRÁFICAS
1. WHO. The global prevalence of anaemia in 2011: World Health Organization; 2015. Available from: http://apps.who.int/iris/bitstream/10665/177094/1/9789241564960_eng.pdf?ua=1&ua=1. [ Links ]
2. Camaschella C. New insights into iron deficiency and iron deficiency anemia. Blood Rev. 2017;31(4):225-33. [ Links ] DOI: 10.1016/j.blre.2017.02.004. PubMedPMID: 28216263.
3. Peyrin-Biroulet L, Williet N, Cacoub P. Guidelines on the diagnosis and treatment of iron deficiency across indications: a systematic review. Am J Clin Nutr. 2015;102(6):1585-94. [ Links ] DOI: 10.3945/ajcn.114.103366. PubMedPMID:26561626.
4. Fonseca C, Marques F, Robalo Nunes A, Belo A, Brilhante D, Cortez J. Prevalence of anaemia and iron deficiency in Portugal: the EMPIRE study. Intern Med J. 2016;46(4):470-8. [ Links ] DOI: 10.1111/imj.13020. PubMed PMID:26841337.
5. Robalo Nunes A, Fonseca C, Marques F, Belo A, Brilhante D, Cortez J. Prevalence of anemia and iron deficiency in older Portuguese adults: An EMPIRE substudy. Geriatr Gerontol Int. 2017;17(11):1814-22. [ Links ] DOI: 10.1111/ggi.12966. PubMed PMID:28188967.
6. McLean E, Cogswell M, Egli I, Wojdyla D, de Benoist B. Worldwide prevalence of anaemia, WHO Vitamin and Mineral Nutrition Information System, 1993-2005. Public Health Nutr. 2009;12(4):444-54. [ Links ] DOI: 10.1017/S1368980008002401. PubMed PMID:18498676.
7. Gomes da Costa A, Vargas S, Clode N, L MG. Prevalence and Risk Factors for Iron Deficiency Anemia and Iron Depletion During Pregnancy: A Prospective Study. Acta Med Port. 2016;29(9):514-8. [ Links ] DOI: 10.20344/amp.6808. PubMed PMID:28060688.
8. Clode N. Patologia Hematológica na Gravidez. Medicina Materno-Fetal 5ª Edição ed: LIDEL; 2017. p. 477-80. [ Links ]
9. Daru J, Zamora J, Fernandez-Felix BM, Vogel J, Oladapo OT, Morisaki N, et al. Risk of maternal mortality in women with severe anaemia during pregnancy and post partum: a multilevel analysis. Lancet Glob Health. 2018;6(5):e548-e54. [ Links ] DOI: 10.1016/S2214-109X(18)30078-0. PubMed PMID:29571592.
10. DGS. Abordagem, Diagnóstico e Tratamento da Ferropénia no Adulto: Norma 030/2013. Direção Geral da Saúde; 2013.
11. Rukuni R, Knight M, Murphy MF, Roberts D, Stanworth SJ. Screening for iron deficiency and iron deficiency anaemia in pregnancy: a structured review and gap analysis against UK national screening criteria. BMC Pregnancy Childbirth. 2015;15:269. [ Links ] DOI: 10.1186/s12884-015-0679-9. PubMed PMID:26487281;PubMed Central PMCID:PMCPMC4618150.
12. Cantor AG, Bougatsos C, Dana T, Blazina I, McDonagh M. Routine iron supplementation and screening for iron deficiency anemia in pregnancy: a systematic review for the U.S. Preventive Services Task Force. Ann Intern Med. 2015;162(8):566-76. [ Links ] DOI: 10.7326/M14-2932. PubMed PMID:25820661.
13. Achebe MM, Gafter-Gvili A. How I treat anemia in pregnancy: iron, cobalamin, and folate. Blood. 2017;129(8):940-9. [ Links ] DOI: 10.1182/blood-2016-08-672246. PubMed PMID:28034892.
14. DGS. Programa Nacional para a Vigilância da Gravidez de Baixo Risco. Direção Geral da Saúde; 2015.
15. Brannon PM, Taylor CL. Iron Supplementation during Pregnancy and Infancy: Uncertainties and Implications for Research and Policy. Nutrients. 2017;9(12). DOI: 10.3390/nu9121327. PubMed PMID:29210994;PubMed Central PMCID:PMCPMC5748777.
16. Pavord S, Myers B, Robinson S, Allard S, Strong J, Oppenheimer C, et al. UK guidelines on the management of iron deficiency in pregnancy. Br J Haematol. 2012;156(5):588-600. [ Links ] PubMed PMID:22512001.
17. Casanova R CA, Goepfert A, Hueppchen N, Weiss P, Beckmann C. Beckmann and Ling’s Obstetrics and Gynecology. 8th edition ed. business WK, editor2018.
18. ACOG. American College of Obstetricians and Gynecologists: Practice Bulletin No. 95: Anemia in pregnancy. Obstet Gynecol. 2008; updated 2017;112(1):201-7. DOI: 10.1097/AOG.0b013e3181809c0d. PubMed PMID:18591330.
19. Auerbach M, Adamson JW. How we diagnose and treat iron deficiency anemia. Am J Hematol. 2016;91(1):31-8. DOI: 10.1002/ajh.24201. PubMedPMID26408108. [ Links ]
20. Breymann C, Honegger C, Hosli I, Surbek D. Diagnosis and treatment of iron-deficiency anaemia in pregnancy and postpartum. Arch Gynecol Obstet. 2017;296(6):1229-34. DOI: 10.1007/s00404-017-4526-2. PubMedPMID:28940095. [ Links ]
21. Breymann C, Milman N, Mezzacasa A, Bernard R, Dudenhausen J, investigators F-A. Ferric carboxymaltose vs. oral iron in the treatment of pregnant women with iron deficiency anemia: an international, open-label, randomized controlled trial (FER-ASAP). J Perinat Med. 2017;45(4):443-53. DOI: 10.1515/jpm-2016-0050. PubMed PMID:27278921. [ Links ]
22. Breymann C, Gliga F, Bejenariu C, Strizhova N. Comparative efficacy and safety of intravenous ferric carboxymaltose in the treatment of postpartum iron deficiency anemia. Int J Gynaecol Obstet. 2008;101(1):67-73. DOI: 10.1016/j.ijgo.2007.10.009. PubMedPMID:18234203. [ Links ]
23. Pfenniger A, Schuller C, Christoph P, Surbek D. Safety and efficacy of high-dose intravenous iron carboxymaltose vs. iron sucrose for treatment of postpartum anemia. J Perinat Med. 2012;40(4):397-402. DOI: 10.1515/jpm-2011-0239. PubMed PMID:22752771. [ Links ]
24. Christoph P, Schuller C, Studer H, Irion O, De Tejada BM, Surbek D. Intravenous iron treatment in pregnancy: comparison of high-dose ferric carboxymaltose vs. iron sucrose. J Perinat Med. 2012;40(5):469-74. DOI: 10.1515/jpm-2011-0231 PubMed PMID:22945271. [ Links ]
25. Rathod S, Samal SK, Mahapatra PC, Samal S. Ferric carboxymaltose: A revolution in the treatment of postpartum anemia in Indian women. Int J Appl Basic Med Res. 2015;5(1):25-30. DOI: 10.4103/2229-516X.149230. [ Links ] PubMe PMID:25664264;PubMedCentralPMCID:PMCPMC4318097.
26. Whittaker PG, Macphail S, Lind T. Serial hematologic changes and pregnancy outcome. Obstet Gynecol. 1996;88(1):33-9. DOI: 10.1016/0029-7844(96)00095-6. PubMed PMID:8684758. [ Links ]
27. DGS. Prevenção das formas graves de hemoglobinopatia. Direção Geral da Saúde; 2004.
28. Costa S MS, Sobral M, Delgadinho G. Hemoglobinopatias em Portugal e a intervenção do médico de família. Rev Por Med Ger Fam 2016. 2016;32:416-24. [ Links ]
29. Lao TT. Obstetric care for women with thalassemia. Best Pract Res Clin Obstet Gynaecol. 2017;39:89-100. DOI: 10.1016/j.bpobgyn.2016.09.002. PubMed PMID:28341055. [ Links ]
30. Villers MS, Jamison MG, De Castro LM, James AH. Morbidity associated with sickle cell disease in pregnancy. Am J Obstet Gynecol. 2008;199(2):125 e1-5. DOI: 10.1016/j.ajog.2008.04.016. PubMed PMID:18533123. [ Links ]
31. Malinowski AK, Shehata N, D’Souza R, Kuo KH, Ward R, Shah PS, et al. Prophylactic transfusion for pregnant women with sickle cell disease: a systematic review and meta-analysis. Blood. 2015;126(21):2424-35; quiz 37. DOI: 10.1182/blood-2015-06-649319. PubMed PMID:26302758.
32. Horowitz KM, Ingardia CJ, Borgida AF. Anemia in pregnancy. Clin Lab Med. 2013;33(2):281-91. DOI: 10.1016/j.cll.2013.03.016. PubMed PMID:23702118. [ Links ]
33. Goonewardene M, Shehata M, Hamad A. Anaemia in pregnancy. Best Pract Res Clin Obstet Gynaecol. 2012;26(1):3-24. DOI: 10.1016/j.bpobgyn.2011.10.010. PubMedPMID:22138002. [ Links ]
34. Langan RC, Goodbred AJ. Vitamin B12 Deficiency: Recognition and Management. Am Fam Physician. 2017;96(6):384-9. [ Links ] PubMed PMID:28925645.
35. Stoffel NU, Cercamondi CI, Brittenham G, Zeder C, Geurts-Moespot AJ, Swinkels DW, et al. Iron absorption from oral iron supplements given on consecutive versus alternate days and as single morning doses versus twice-daily split dosing in iron-depleted women: two open-label, randomised controlled trials. Lancet Haematol. 2017;4(11):e524-e33. DOI: 10.1016/S2352-3026(17)30182-5. PubMedPMID:29032957. [ Links ]