Introdução
Os linfomas representam 5% de todas as neoplasias malignas de cabeça e pescoço, podendo envolver áreas nodais ou extranodais.1 É a terceira neoplasia mais frequente, constituindo 3% dos tumores malignos.2 São divididos, em linfomas de Hodgkin (LH), caracterizados pela presença das células linfocíticas de Reed‑Sternberg, e não‑Hodgkin (LNH), nos quais elas estão ausentes.3,4
A etiologia do LNH é multifatorial, envolvendo fatores genéticos, imunossupressão e vírus, como o vírus Epstein‑Barr (EBV) e o vírus da imunodeficiência humana (HIV).5,6O EBV tem preferência por alguns subtipos de linfoma, também por locais anatómicos específicos e pacientes imunossuprimidos.5
O LNH não apresenta diferenças significativas na predilecção por género (55% homens) e 71 anos é a idade média de acometimento.7,8Em 40% dos casos, ocorre em sítios extranodais, não sendo comum casos observados na região de cabeça e pescoço.9 Esta é, ainda assim, a segunda região mais afetada, ficando atrás apenas do trato gastrointestinal.1 O LNH manifesta‑se em gânglios linfáticos aproximadamente em dois terços dos casos.7
Apresenta diversos subtipos histológicos, sendo o mais comum o linfoma difuso de grandes células B (DLBCL), seguido do linfoma associado a mucosa (MALT), linfoma de células T, linfoma folicular e linfoma de células do manto.1,6,7,10
As regiões intrabucais mais afetadas são maxila (osso palatino), mandíbula, palato mole, fundo de vestíbulo e língua.6,7,8
Clinicamente, observa‑se edema local e ulceração, na maioria dos casos.8 A característica radiográfica mais comum é a destruição ou rarefação óssea.8 Por ser uma lesão rara na cavidade bucal, o LNH extranodal pode ser confundido com lesões de origem odontogénica, sendo, em muitos casos, diagnosticado de forma errada.11
A quimioterapia é a forma de tratamento mais comum para o LNH e, dependendo do estágio clínico e resultados obtidos, pode‑se combinar também a radioterapia como tratamento de escolha.12
O objetivo do presente estudo foi relatar um caso de linfoma não‑Hodgkin extranodal, na cavidade bucal, numa paciente do género feminino, 54 anos.
Caso clínico
Paciente do género feminino, 54 anos, leucoderma, foi encaminhada pela sua dentista, clínica geral, para avaliação do aumento de volume no palato. A anamnese revelou tratar‑se de uma pessoa sistemicamente saudável, que não fazia uso de nenhuma medicação de uso contínuo. A paciente relatava ter observado a lesão havia mais de um ano, porém como não havia nenhum desconforto local, só procurou atendimento quando observou que a mesma vinha aumentando de tamanho.
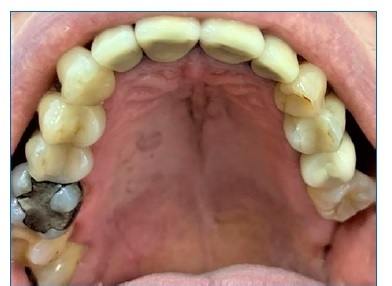
O exame físico extraoral não revelava nenhuma alteração da normalidade, porém a palpação de cadeias linfáticas submandibulares e cervicais superiores direitas revelou linfadenopatia local. O exame intraoral evidenciou massa nodular na região palatina direita, cruzando a rafe, estendendo‑se da altura do dente 13 ao 18, macia à palpação, assintomática, superfície lisa e íntegra; na sua porção mais posterior, observava‑se a presença de vasos dilatados na superfície mucosa (Figura 1).
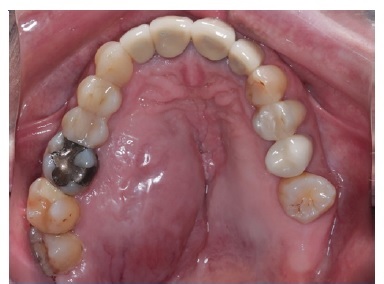
Figura 1 Aspeto intraoral inicial, evidenciando massa nodular na regiao palatina direita, com dilatacao dos vasos superficiais na regiao posterior
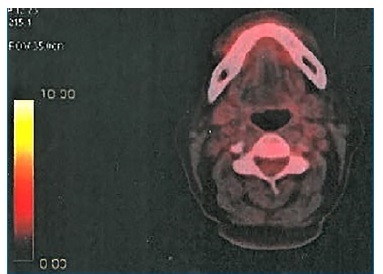
A ortopantomografia não evidenciava nenhuma alteração da normalidade. A tomografia computadorizada, no entanto, revelava rompimento da cortical óssea palatal. (Figura 2).
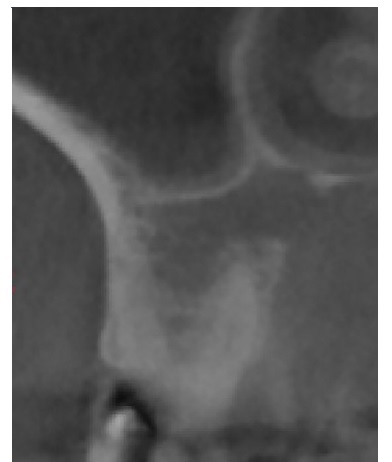
Figura 2 Corte sagital de tomografia computadorizada evidenciando rompimento da cortical ossea palatina
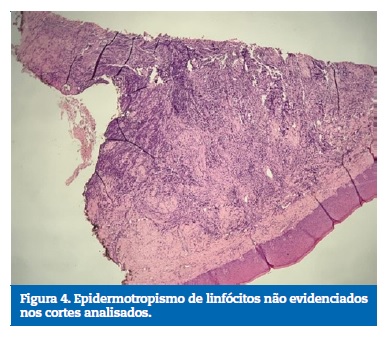
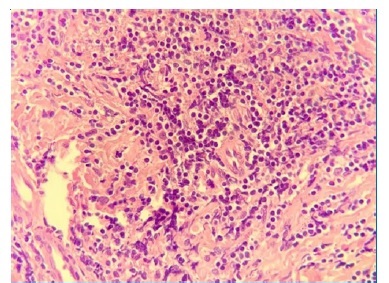
Solicitados os exames pré‑operatórios (hemograma, coagulograma, glicemia, creatinina), estavam todos dentro dos parâmetros normais. Sob anestesia local, realizou‑se biopsia incisional, retirando‑se dois fragmentos da lesão, com o auxílio de um punch. O exame anatomopatológico inicial foi inconclusivo, sugerindo proliferação linfóide atípica em tecido fibroconjuntivo, podendo corresponder à hiperplasia linfóide de caráter reacional ou a neoplasia linfóide (Figuras 3 e 4).
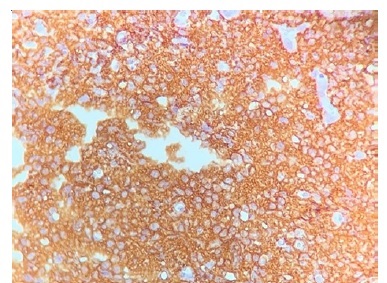
Realizado exame imunohistoquímico, o mesmo foi positivo para os marcadores BCL‑2, CD10, CD20, CD23 e Ki‑67, estabelecendo‑se o diagnóstico final de linfoma não‑Hodgkin folicular de células B (Figuras 5 e 6).
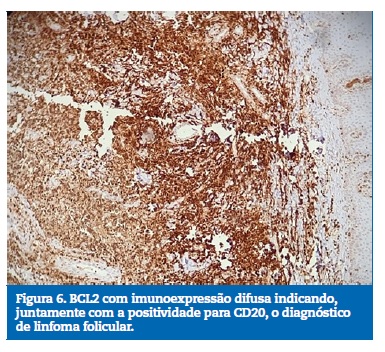
Figura 6 BCL2 com imunoexpressao difusa indicando, juntamente com a positividade para CD20, o diagnostico de linfoma folicular
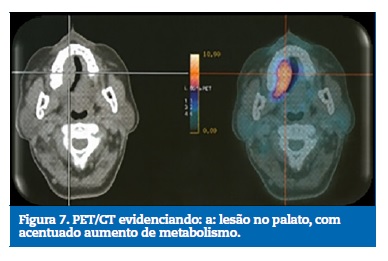
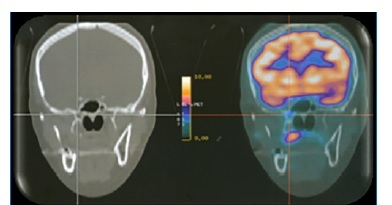
A doente foi encaminhada ao Serviço de Oncologia do Hospital Erasto Gaertner, onde realizou uma tomografia computorizada, do tipo PET/CT, para estadiamento do linfoma, a qual mostrou atividade em nódulo na região parietal e palatina direita com extensão para processo pterigóideo direito e linfonodos (Figuras 7 e 8). Observava-se também lesão nodular no tecido adiposo subcutâneo profundo na região parietal direita, linfonodos e linfoadenomegálias na cadeia cervical direita e axilar bilateral, áreas de acentuado aumento de metabolismo na região central dos segmentos hepáticos, lesão sólida vegetante no reto inferior e áreas de espessamento nodular na região pré‑sacral à esquerda.
A doente realizou 6 sessões de quimioterapia, iniciando em maio de 2019 e finalizado em agosto do mesmo ano. A medicação usada na quimioterapia foi ciclofosfamida e rituximab, havendo completa regressão da massa nodular palatina (Figura 9).
Foi realizada nova tomografia do tipo PET/CT, demonstrando remissão da lesão palatina (Figura 10). A paciente permanece em acompanhamento semestral com o oncologista responsável.
Discussão e conclusões
O linfoma não‑Hodgkin (LNH) é uma neoplasia maligna que atinge regiões de nódulos linfáticos e raramente atinge áreas extranodais.1,4Em outros estudos, entretanto, o LNH manifestou‑se na região extranodal em 40% dos pacientes.9,12A localização intraoral é rara, acometendo de 3 a 5% dos casos de LNH.2,6
Um dos fatores etiológicos mais importantes do LNH é associadoà presença do vírus Epstein‑Barr (EBV), além de outros fatores, ambientais e genéticos. O vírus (EBV) tem preferência por alguns subtipos de linfoma, também por locais anatómicos específicos e doentes imunossuprimidos.5 O vírus HIV também foi relatado como fator causal do LNH.6
Em estudo com 58 pacientes com LNH de cavidade bucal, as idades variaram de 7 a 81 anos.7 Numa análise de 42 pacientes com LNH,(10) foi obtida uma idade média de 64 anos. Esta foi um pouco mais elevada, 71 anos, num outro estudo.8 No entanto, num terceiro estudo,6 foi encontrada uma idade média mais baixa, 43,2 anos.
O género dos pacientes acometidos por LNH, é, na sua maioria, masculino. Num estudo com 58 pacientes, 55% eram homens; 7 em outro com 7 pacientes, 5 eram do género masculino.6
No entanto, num estudo anterior8 com 40 pacientes com LNH, os autores encontraram prevalência por género estaticamente igual. A localização palatina da lesão, observada no presente caso, é apontada como a mais comum na boca.8 Além desta, a ocorrência no fundo de vestíbulo, língua, glândulas salivares, seios paranasais, anel de Waldeyer, órbita e região de osso alveolar, também são relatadas.2,5‑8
As manifestações bucais de maior prevalência são: edema, ulceração, dor presente ou não, macroglossia, sangramento, e mobilidade dentária.2,7‑10,13No presente caso, o edema estava presente, porém a mucosa estava íntegra, apresentando apenas a presença de vasos dilatados. Os achados extraorais comuns, linfadenopatia cervical e submandibular, foram também observados no nosso paciente.9
Os achados radiográficos demonstram destruição óssea com bordos difusos, imagens hipodensas, alargamento do canal mandibular e lesões radiotransparentes periapicais.8,9,11‑13
No presente caso, apesar da ortopantomografia não evidenciar alterações da normalidade, o exame tomográfico revelava rompimento de cortical óssea palatina e imagens hipodensas irregulares, próximas aos ápices dentários, reforçando a importância deste exame na análise de lesões ósseas.4,14
O diagnóstico do LNH de cavidade bucal pode ser feito de maneira errônea, pelo fato da lesão, em alguns casos, se manifestar como uma área radiotransparente associada ao ápice dentário, sendo inicialmente diagnosticada como uma lesão periapical.11,12Num estudo com 29 casos de linfoma na região periapical, mais da metade foi tratada com endodontia (51,7%).12 A tomografia computadorizada por emissão de positrões (PET/CT), biópsia e posterior exame imunohistoquímico com marcadores específicos, são fundamentais para o diagnóstico do LNH.4,8,14O alargamento do canal da mandíbula, observado em radiografias panorâmicas, é também um sinal importante para auxílio no diagnóstico.13 O exame clínico cauteloso, rápido diagnóstico e a correta análise histopatológica, são essenciais para garantir um melhor prognóstico ao paciente.2,7
A Organização Mundial da Saúde (OMS), classifica o linfoma em mais de 50 tipos histológicos, entre eles, o linfoma de células B, tipo observado neste caso e que representa 98% das lesões.1,3,7,8No entanto, num estudo anterior,6 o linfoma de grandes células B foi o segundo mais encontrado, ficando atrás do linfoma plasmablástico. Para a diferenciação de cada tipo de linfoma, o imunohistoquímico é o exame de eleição, sendo utilizado para o diagnóstico dos linfomas Hodgkin e não‑Hodgkin.16 Para isso são usados marcadores, chamados de anticorpos CD10, CD20, BLC‑2, entre outros. As análises dos subtipos são feitas de acordo com a classificação da OMS.15
A maioria dos casos de LNH é tratada com quimioterapia, a base de Rituximab (anticorpo monoclonal que atinge linfócitos B), o mesmo tratamento utilizado no presente caso.10,12,13
A radioterapia, com doses de até 4000 cGy, e a quimioterapia combinada a radioterapia são também citadas como formas de tratamento.4,6
Num estudo anterior10 é relatada uma taxa de recidiva de 31% dependendo do tipo linfoma e sobrevida de 17 meses, nos casos de linfoma de células B. Este, em outro estudo7 com acompanhamento de 5 anos, apresentou prognóstico pior que os linfomas do tecido linfóide associado a mucosa (MALT).
O linfoma não‑Hodgkin da cavidade bucal é raro, apresentando manifestações radiográficas que podem ser confundidas com lesões periapicais, o que acaba por atrasar o seu diagnóstico.
O Médico Dentista deve estar atento a qualquer alteração da normalidade nos tecidos bucais, realizando um diagnóstico precoce e, desta forma, garantindo um melhor prognóstico para o doente.