Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Jornal Português de Gastrenterologia
versão impressa ISSN 0872-8178
J Port Gastrenterol. vol.20 no.4 Lisboa jul. 2013
https://doi.org/10.1016/j.jpg.2012.10.003
CASO CLÍNICO
Síndrome de Bouveret como forma de apresentação de doença de Crohn: relato de uma associação rara
Bouveret syndrome as presentation of Crohns disease: Report of a rare association
Iolanda Ribeiroa,∗, Rolando Pinhoa, Fayaz Agzamovb, Carlos Fernandesa, Marta Sousab, António Ferreirac, João Carvalhoa, Vitor Diasb e José Fragaa
aServiço de Gastrenterologia, Centro Hospitalar Vila Nova de Gaia/Espinho, Espinho, Portugal
bServiço de Medicina Interna, Centro Hospitalar Vila Nova de Gaia/Espinho, Espinho, Portugal
cServiço de Cirurgia Geral, Centro Hospitalar Vila Nova de Gaia/Espinho, Espinho, Portugal
*Autor para correspondência
RESUMO
A doença de Crohn do trato gastrointestinal superior é pouco comum, apresentando manifestações clínicas, endoscópicas e histológicas inespecíficas, sendo necessário um elevado índice de suspeita para o seu diagnóstico.
A doença de Crohn encontra-se frequentemente relacionada com a formação de cálculos vesiculares; no entanto, o desenvolvimento de uma fístula bilioentérica é raro. Os cálculos de maiores dimensões são mais suscetíveis de provocar obstrução, mas cálculos mais pequenos podem originar sintomas obstrutivos em locais atingidos por alterações inflamatórias, como acontece na doença de Crohn.
A síndrome de Bouveret é uma forma rara de ileus biliar, em que a obstrução ocorre a nível duodenal. Existem raros casos descritos na literatura sobre a associação da doença de Crohn com o ileus biliar.
Os autores apresentam um caso clínico de um doente com sintomas obstrutivos inicialmente interpretados e tratados como uma síndrome de Bouveret. No entanto, a manutenção da sintomatologia e uma investigação mais detalhada permitiu-nos o diagnóstico de doença de Crohn. Tanto quanto é do nosso conhecimento, este é o primeiro caso descrito sobre a associação da doença de Crohn à síndrome de Bouveret.
Palavras-chave: Doença de Crohn; Síndrome de Bouveret; Ileus biliar; Fístula colecistoentérica
ABSTRACT
Crohns disease of the upper gastrointestinal tract is uncommon. It has clinical, endoscopic and histological features that are nonspecific, requiring a high index of suspicion for its diagnosis.
Crohns disease is related with gallstone disease. However, the development of cholecystoenteric fistula is rare. Large gallstones are more likely to cause obstruction, but smaller ones can also cause obstructive symptoms if they lodge in segments of the gastrointestinal tract that are affected by inflammatory disorders, like Crohns disease.
Bouveret Syndrome is a rare form of gallstone ileus which causes obstruction in the duodenum. The association between Crohns disease and gallstone ileus has rarely been described.
The authors present the case of a patient with obstructive symptoms initially interpreted and treated as a cholecystoenteric fistula with Bouveret syndrome. However, persistence of the symptoms and further investigation allowed the diagnosis of Crohns disease. To the best of our knowledge, this is the first report about the association between Crohns disease and Bouveret syndrome.
Keywords: Crohns disease; Bouveret syndrome; Biliary Ileus; Cholecystoenteric fistula
Introdução
O ileus biliar é uma complicação rara da litíase vesicular, que ocorre com uma frequência de 0,3-0,5% e se caracteriza pela impactação de um ou mais cálculos no intestino delgado1. Em 50-90% dos casos, a obstrução ocorre no íleo distal, seguida pelo íleo proximal/jejuno (20-40%) e duodeno (< 5%)2. Na maioria dos doentes, deve-se à formação de uma fístula bilioentérica ou, mais raramente, à passagem dos cálculos pela papila de Vater ou pela formação «in situ» de cálculos em segmentos intestinais estenosados2. Os sintomas biliares são comuns, mas o diagnóstico é pré-operatório em menos de 50% dos casos3.
A síndrome de Bouveret (SB) é uma forma rara de ileus biliar em que a obstrução se localiza no duodeno, devido à formação de uma fístula colecistoduodenal4.
As fístulas bilioentéricas ocorrem em menos de 1% dos doentes com litíase vesicular, sendo que, em mais de 60% dos casos, a sua localização é a nível duodenal2. A maioria é assintomática (40-60%), originando ileus biliar em apenas 6-14% dos doentes e maioritariamente no íleo terminal (60%)5. Em cerca de 3-10% dos casos, a obstrução ocorre no duodeno, originando a SB6.
As manifestações clínicas da SB são inespecíficas, dependendo de vários fatores, nomeadamente do tamanho do cálculo e da existência de estenose7. Embora os cálculos de maiores dimensões sejam mais suscetíveis de provocar obstrução, cálculos de menor tamanho podem igualmente provocar sintomas obstrutivos em segmentos com alterações inflamatórias, como acontece na doença de Crohn (DC)2,8.
A DC pode atingir qualquer área do trato gastrointestinal; no entanto, a sua localização duodenal é rara (0,5-4%)9. O bulbo é o local mais atingido, mas, na maioria dos casos, o íleo e/ou cólon estão simultaneamente afetados10. A manifestação clínica mais comum da DC duodenal é a dor abdominal; as náuseas, vómitos e perda de peso predominam nos casos de obstrução intestinal11.
A DC, em especial a de longa data, está frequentemente associada a litíase vesicular por alterações na circulação entero-hepática dos ácidos biliares, secundária à doença do íleo distal. Nos casos de obstrução intestinal não complicada, o tratamento médico é geralmente a primeira opção, uma vez que a estenose se relaciona com a inflamação que pode ser tratada farmacologicamente12,13. A cirurgia, que consiste na enterotomia e remoção do cálculo, está indicada nos doentes que não respondem ao tratamento conservador. Na DC, o procedimento cirúrgico é mais complexo, consistindo na remoção do segmento intestinal estenosando12,13. A colecistectomia e o encerramento da fístula colecistoentérica devem ser procedimentos a realizar posteriormente, uma vez que não trazem qualquer vantagem numa situação de urgência12.
Estão descritos menos de 10 casos na literatura sobre a associação da DC com o ileus biliar, mas, em todos estes, a localização do cálculo é a nível do íleo. Tanto quanto é do nosso conhecimento, este é o primeiro caso que descreve a associação da DC ao SB.
Caso clínico
Doente do sexo masculino, 70 anos de idade, admitido no serviço de urgência (SU) por astenia marcada, dor abdominal e vómitos alimentares pós-prandiais com 5 dias de evolução, associados a uma perda ponderal de aproximadamente 15 kgs em 2 meses. Nega melenas, hematémeses ou alterações do trânsito intestinal.
Destacam-se antecedentes pessoais de cardiopatia isquémica e colelitíase sem cólica biliar ou colecistite aguda.
Ao exame objetivo, o doente encontrava-se hemodinamicamente estável, apirético e anitérico. O abdómen era mole, depressível e difusamente doloroso à palpação, sem sinais de irritação peritoneal e com ruídos hidroaéreos presentes e de características normais. O Murphy vesicular era negativo.
Analiticamente, apresentava anemia ligeira microcítica e hipocrómica com hemoglobina de 11,4 g/dl (13-18 g/dl), leucocitose de 21,18 x 109/L (3,8-10,6 x 109/L), proteína C-reativa de 6,76 mg/dl (0,01-0,5 mg/dl), com ionograma, parâmetros hepáticos e amilase normais.
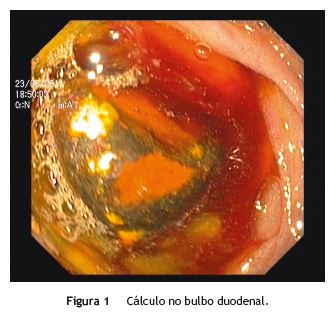
A ecografia abdominal revelou uma distensão do duodeno proximal e estômago, assim como um espessamento parietal no segundo (DII) e terceiro (DIII) segmentos duodenais e do íleo terminal, sugestivos de um processo inflamatório. No sentido de esclarecer estas alterações, realizou endoscopia digestiva alta (EDA), que revelou corpo gástrico com abundante conteúdo de estase e bulbo duodenal com mucosa tumefacta e ulcerada condicionando estenose e cálculo de 15mm no seu interior, impedindo a progressão do endoscópio (fig. 1).
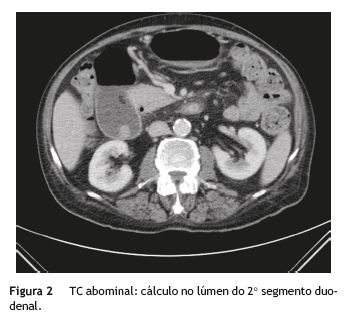
A tomografia computorizada (TC) abdominal evidenciou cálculo de 15mm no lúmen de DII (fig. 2), vesícula colapsada com cálculo de 20mm e aerobilia. Foi também possível identificar uma fístula colecistoduodenal e espessamento do íleo distal, com cálculo de 7 mm não oclusivo.
O doente melhorou após instituição de terapêutica médica, que incluiu descompressão com sonda nasogástrica e fluidoterapia. Foi posteriormente orientado para realização de colecistectomia e encerramento de fístula colecistoduodenal. Na cirurgia, foi possível identificar a fístula e a existência de uma vesícula escleroatrófica com múltiplas aderências duodenais. O exame histológico da vesícula biliar revelou lesões de colecistite aguda e o retalho da parede duodenal evidenciou um discreto infiltrado polimórfico.
Foi novamente internado 2 meses mais tarde, com um quadro clínico semelhante. Rx abdominal sem níveis hidroaéreos. Repetiu EDA, onde se voltou a observar estenose na transição do bulbo para DII, não ultrapassável pelo endoscópico, mas desta vez sem cálculo endoluminal. Biopsias duodenais com alterações inflamatórias inespecíficas. Melhorou clinicamente com tratamento médico (pausa alimentar, sonda nasogástrica e fluidoterapia).
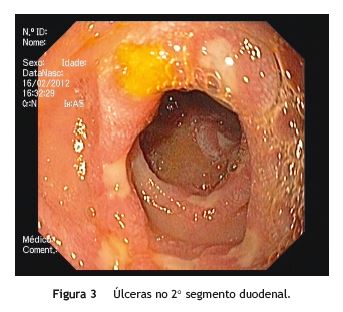
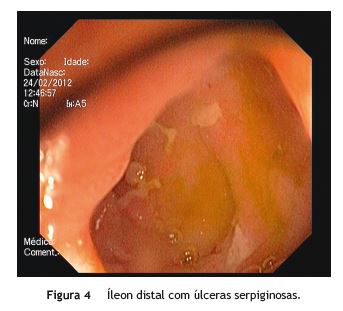
Cinco meses depois, regressou ao SU por vómitos pós-prandiais associados a diarreia aquosa. Na EDA, observou-se subestenose na transição para DII, com úlceras profundas em DII e DIII (fig. 3). No sentido de esclarecer o espessamento do íleo observado na TC abdominal anteriormente realizada e pela suspeita de DC após a repetição da EDA, efetuou colonoscopia, em que se verificou válvula ileocecal com subestenose e íleo com úlceras serpiginosas (fig. 4). As biopsias do íleo, após revisão por 2 anatomopatologistas, demonstraram exsudado fibronecrótico próprio de fundo de úlcera e infiltrado inflamatório linfoplasmocitário. O exame micobacteriológico foi negativo. A enterografia por TC revelou espessamento do duodeno e íleo e excluiu a presença de formações ganglionares.
O doente apresentou boa resposta clínica e analítica à corticoterapia, mantendo este tratamento (em esquema de redução) até ao efeito clínico da azatioprina, na dose de 2,5 mg/kg. Desde há 6 meses que está assintomático.
Discussão
Os cálculos vesiculares são diagnosticados em 25% dos doentes com DC, representando um risco relativo de 1,8 comparado com a população geral9. O atingimento do íleo distal reduz a circulação entero-hepática dos ácidos biliares, contribuindo para a diminuição da solubilidade do colesterol na bílis e o consequente desenvolvimento de cálculos8. No entanto, a formação de uma fístula bilioentérica é pouco comum e resulta da conjugação de vários fatores: cálculos de grandes dimensões (> 2,5 cm), episódios repetidos de colecistite aguda, antecedentes de doença biliar e idade avançada (> 60 anos)14.
Os cálculos biliares podem provocar uma inflamação crónica por aumento da pressão intravesicular, o que reduz o fluxo arterial, a drenagem venosa e linfática, favorecendo a necrose da parede e a consequente fistulização5. Episódios anteriores de colecistite aguda são também importantes para a formação de fístulas, uma vez que resultam numa inflamação extensa e aderência entre a vesícula e o duodeno, facilitando a erosão da parede vesicular pelo cálculo2. Embora o nosso doente não apresentasse episódios prévios de colecistite aguda sintomática, a existência de uma vesícula atrófica com múltiplas aderências duodenais parece relacionar-se com processos inflamatórios vesiculares repetidos que, juntamente com os cálculos e o processo inflamatório transmural da DC duodenal, podem ter contribuído para a formação da fístula.
Estão descritos na literatura casos raros sobre o envolvimento da vesícula pela DC, com identificação de granulomas epitelioides, infiltração linfoplasmocitária e agregados linfoides15,16. No caso do nosso doente, apesar do atingimento duodenal e da formação da fístula bilioentérica, não parece haver envolvimento da vesícula pela DC, uma vez que o exame histológico identificou apenas lesões de colecistite aguda. Além disso, os achados da laparotomia eram consistentes com uma fístula colecistoentérica vulgar, não se identificando indícios de DC.
As manifestações clínicas resultantes da presença de cálculos a nível intestinal são variáveis, dependendo do seu tamanho, segmento intestinal envolvido e existência de estenoses7. A maioria dos autores sugere que, na ausência de patologia intestinal que origine estenose, são necessários cálculos com tamanho superior a 2,5 cm para ocorrer obstruc¸ão5. No caso do nosso doente, as alterações inflamatórias da mucosa duodenal contribuíram para a impactação de um cálculo de menores dimensões e, consequentemente, para os sintomas obstrutivos da SB.
A raridade da SB, associada a manifestações clínicas inespecíficas, contribui para que esta síndrome permaneça um importante desafio diagnóstico. A dor abdominal, as náuseas e os vómitos pós-prandiais de início súbito são os sintomas mais frequentes. Os exames imagiológicos e endoscópicos são importantes para o diagnóstico de SB. Os achados radiológicos típicos, aerobilia, obstrução intestinal alta e cálculo biliar ectópico17 foram também identificados no nosso doente. A EDA permite a observação do cálculo e da fístula bilioentérica, embora, neste caso, apenas tenha sido possível a identificação da fístula pelo estudo imagiológico.
Na maioria dos casos de SB descritos na literatura, o tratamento é cirúrgico, consistindo na remoção do cálculo e da vesícula biliar e no encerramento da fístula colecistoentérica7. Apesar disso, decidiu-se instituir inicialmente um tratamento médico, com resolução sintomática. Uma vez que o cálculo não tinha grandes dimensões, a descompressão com sonda nasogástrica e a pausa alimentar foram suficientes para reduzir o edema da mucosa e permitir a eliminação do cálculo por via intestinal.
No entanto, o doente apresentou posteriormente 2 recidivas sintomáticas. No último episódio de internamento, a identificação de várias úlceras em DII/DIII não observadas nas EDA anteriores por estenoses inultrapassáveis, juntamente com os achados clínicos e imagiológicos, foram essenciais para a suspeita de DC duodenal e ileal. De salientar que o espessamento do duodeno e íleo inicialmente identificados na TC foram interpretados no contexto de alterações inflamatórias resultantes da impactação dos cálculos. As úlceras do íleo distal identificadas na colonoscopia e os achados histológicos constituíram os últimos dados para o diagnóstico definitivo de DC.
Existem raros casos na literatura mundial que descrevem a associação da DC a ileus biliar, mas, em todos os eles, a obstrução ocorre no íleo distal, uma vez que é um dos locais mais atingidos na DC e o que apresenta menor diâmetro e peristaltismo. No nosso doente, a obstrução ocorreu no bulbo duodenal, o que poderá ser explicado pelas alterações inflamatórias mais pronunciadas a este nível.
No primeiro episódio de internamento, o doente apresentava sintomas com um tempo de evolução máximo de 2 meses. É possível que as alterações inflamatórias já estivessem presentes há mais tempo; no entanto, as manifestações clínicas surgiram apenas aquando da formação de uma fístula bilioentérica e da impactação do cálculo no bulbo duodenal.
A DC duodenal é incomum e apresenta manifestações clínicas, endoscópicas e histológicas inespecíficas. No exame histológico, os granulomas nem sempre são identificados. No entanto, alterações inflamatórias inespecíficas ou mesmo uma biopsia normal não nos deve fazer excluir uma DC. A DC duodenal com envolvimento isolado é rara. Cerca de 30% dos doentes com DC proximal não têm evidência de envolvimento de outros segmentos intestinais, mas, com o tempo, a maioria acaba também por apresentar atingimento de segmentos distais, tal como verificado neste caso11.
O tratamento médico é a primeira opção nos doentes com DC duodenal sem sintomas obstrutivos10. A presença de obstrução requer um tratamento mais agressivo. Se os tratamentos médicos, incluindo os biológicos, não reduzirem os sintomas, a cirurgia deve ser considerada10. A dilatação endoscópica também é uma opção em estenoses fibróticas curtas, sem sinais endoscópicos de atividade e não associadas a trajetos fistulosos18. O nosso doente apresentou uma boa resposta clínica à corticoterapia associada aos imunossupressores, o que é explicado pelo significativo caráter inflamatório da estenose duodenal. Considerando que a DC apresentava uma atividade moderada a severa, com localização duodenal e ileal, optou-se por fazer um tratamento de indução da remissão com corticoide e de manutenção com imunossupressor.
A DC é uma patologia com formas de apresentação muito diversificadas, dependendo da localização da doença, intensidade da inflamação, presença de manifestações intestinais ou extraintestinais, razões que nos devem alertar para a necessidade de manter um elevado índice de suspeita para o seu diagnóstico.
Salienta-se a forma de apresentação atípica deste caso de DC, em que o doente se apresenta com as manifestações típicas de SB --- sintomas obstrutivos, fístula colecistoentérica e cálculos biliares ectópicos. No entanto, a recidiva da sintomatologia e uma investigação clínica mais atenta e detalhada permitiram-nos o diagnóstico final de DC.
Bibliografia
1. Beuran M, Ivanov I, Venter MD. Gallstone ileus. Clinical and therapeutic aspects. J Med Life. 2010;3:365-71. [ Links ]
2. Crespo Pérez L, Angueira Lapena T, Defarges Pons V, Foruny Olcina JR, Cano Ruiz A, Benita León V, et al. Una causa infrecuente de obstruccion gástrica: síndrome de Bouveret. Gastroenterol Hepatol. 2008;31:646-51. [ Links ]
3. Cooperman AM, Dickson ER, ReMine WH. Changing concepts in the surgical treatment of gallstone ileus: a review of 15 cases with emphasis on diagnosis and treatment. Ann Surg. 1968;167:377-83. [ Links ]
4. Masannat YA, Caplin S, Brown T. A rare complication of a common disease: Bouveret syndrome, a case report. World J Gastroenterol. 2006;12:2620-1. [ Links ]
5. Rodríguez Hermosa JI, Codina Cazador A, Gironès Vilà J, Roig García J, Figa Francesch M, Acero Fernández D. Íleo biliar: resultados del análisis de una serie de 40 casos. Gastroenterol Hepatol. 2001;24:489-94. [ Links ]
6. Mallvaux P, Degolla R, de Saint-Hubert M, Farchakh E, Hauters P. Laparoscopic treatment of gastric outlet obstruction caused by gallstone (Bouverets syndrome). Surg Endosc. 2002;16:1108-9. [ Links ]
7. Iancu C, Bodea R, Al Hajjar N, Todea-Iancu D, Bălă O, Acalovschi I. Bouveret syndrome associated with acute gangrenous cholecystitis. J Gastrointestin Liver Dis. 2008;17:87-9. [ Links ]
8. Senofky GM, Stabile BE. Gallstone ileus associated with Crohns Disease. Surgery. 1990;108:114-7. [ Links ]
9. Shapiro M, Greenstein AJ, Byrn J, Corona J, Greenstein AJ, Salky B, et al. Surgical management and outcomes of patients with duodenal Crohns disease. J Am Coll Surg. 2008;207:36-42. [ Links ]
10. Yamamoto T, Nakahigashi M, Umegae S, Kitagawa T, Matsumoto K. Acute duodenal Crohns disease successfully managed with low-speed elemental diet infusion via nasogastric tube: a case report. World J Gastroenterol. 2006;12:649-51. [ Links ]
11. Sands BE, Siegel CA. Clinical features of Crohns diasease. In: Feldman M, Friedman LS, Brandt LJ, editores Sleisenger and Fordtrans Gastrointestinal and Liver Disease. Pathophysiology/Diagnosis/Management. 9th ed Canada: Elsevier; 2010.p. 1833-42. [ Links ]
12. Basili G, Lorenzetti L, Celona G, Biondi G, Preziuso E, Angrisano C, et al. Gallstone ileus in patient with Crohns disease: report of a clinical observation. Surg Endosc. 2006;20:703-4. [ Links ]
13. Almogy G, Bauer JJ, Venturero M, Presen DH. Gallstone ileus and Crohn s disease without biliary-enteric fistula: report of a unique case. Mt Sinai J Med. 2000;67:159-62. [ Links ]
14. Rivera Irigoín R, Ubina Aznar E, García Fernández G, Navarro Jarabo JM, Fernández Pérez F, Sánchez Cantos A. Successful treatment of Bouverets syndrome with endoscopic mechanical lithotripsy. Rev Esp Enferm Dig. 2006;98:790-2. [ Links ]
15. Post AB, van Stolk R, Broughan TA, Tuthill RJ. Crohns disease of the gallbladder. J Clin Gastroenterol. 1993;16:139-42. [ Links ]
16. Andoh A, Endo Y, Kushima R, Hata K, Tsujikawa T, Sasaki M, et al. A case of Crohns disease involving the gallbladder. World J Gastroenterol. 2006;12:977-88. [ Links ]
17. Pickhardt PJ, Friedland JA, Hruza DS, Fisher AJ. Case report. CT, MR cholangiopancreatography, and endoscopy findings in Bouverets syndrome. AJR Am J Roentgenol. 2003;180:1033-5. [ Links ]
18. Despott EJ, Gupta A, Burling D, Tripoli E, Konieczko K, Hart A, et al. Effective dilation of small-bowel strictures by double-balloon enteroscopy in patients with symptomatic Crohns disease (with video). Gastrointest Endosc. 2009;70:1030-6. [ Links ]
Responsabilidades éticas
Proteção de pessoas e animais. Os autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dados. Os autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escrito. Os autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interesses
Os autores declaram não haver conflito de interesses.
*Autor para correspondência
Correio eletrónico: iolandacribeiro@gmail.com (I. Ribeiro).
Recebido a 30 de julho de 2012; aceite a 13 de outubro de 2012













