Contextualização da Malnutrição
A malnutrição, ou malnutrição associada à doença, define-se como “um estado resultante da falta de ingestão ou absorção de nutrientes que leva à alteração da composição corporal (diminuição da massa muscular) e massa celular corporal, levando à diminuição da função motora e cognitiva e ao comprometimento da evolução da condição clínica”, de acordo com a definição mais recente da European Society for Clinical Nutrition and Metabolism (ESPEN).1
A malnutrição traduz-se na perda de peso involuntária, ou seja, não programada. Os sinais físicos da malnutrição revelam-se pela perda de massa muscular, que levam a fragilidade e comprometimento funcional, redução da força muscular e sarcopenia, fadiga, comprometimento da cicatrização de feridas crónicas e maior incidência de infeções.2-4
A malnutrição é multifatorial, afeta todas as faixas etárias, com especial prevalência nos idosos, e é um fator independente do índice de massa corporal (IMC), podendo estar presente em utentes com IMC de magreza, eutrofia, excesso de peso ou obesidade.2
As causas mais frequentes da malnutrição, na comunidade, definem-se pela presença de anorexia (falta de apetite), alterações no paladar, xerostomia, falta de dentição, disfagia ou dificuldade na mastigação, presença de doenças crónicas que aumentem as necessidades proteicas e energéticas, alterações da função gastrointestinal (náuseas, vómitos, malabsorção, diarreia, obstipação), isolamento, incapacidade na realização das atividades do dia a dia como cozinhar, entre outras.2-4
Sumariamente, as consequências clínicas da malnutrição são5-11:
A diminuição da força muscular e fragilidade (ex.: comprometimento musculosquelético);
O aumento do risco de quedas, e de quedas com fratura associada;
O atraso na recuperação da doença / pós-cirúrgica;
Piores outcomes clínicos (ex.: aumento na mortalidade);
A diminuição da funcionalidade psicossocial (ex.: ansiedade, depressão, alteração da função cognitiva);
O comprometimento da função imunitária;
O atraso na cicatrização de feridas crónicas;
O aumento do consumo de recursos de saúde (ex.: maior número de visitas aos cuidados de saúde primários);
A diminuição da qualidade de vida.
Desta forma, a malnutrição constitui um grave problema de saúde pública, implicando gastos na ordem dos 170 mil milhões de euros apenas na Europa.12
Os grupos de risco para a presença de malnutrição, incluem os utentes que necessitam de intervenção nutricional devido a13,14:
Doença crónica (ex.: doença pulmonar obstrutiva crónica, doença oncológica, doença gastrointestinal, doença renal ou hepática, artrite reumatóide, doença inflamatória intestinal);
Doença neurológica progressiva (ex.: demência, doença de Parkinson, acidente vascular cerebral, esclerose lateral amiotrófica);
Doença aguda / agudização de doença crónica: quando não é efetuada uma alimentação adequada e suficiente por um período superior a 5 dias;
Fragilidade (ex.: imobilidade, doentes/síndromes geriátricos, alta hospitalar recente, sarcopenia - incluindo os utentes com sarcopenia associada a fragilidade ou a obesidade - obesidade sarcopénica);
Reabilitação: necessidade de apoio contínuo, na comunidade, após um episódio agudo (ex.: pós-cirúrgico, AVC, terapêuticas antineoplásicas, alta hospitalar e/ou cuidados intensivos);
Utentes com dificuldade na deglutição (disfagia);
Utentes idosos.
Estima-se que a malnutrição afete um em cada três idosos no seu domicílio e um em cada três utentes em instituições de cuidados de idosos. Dados publicados no Reino Unido e Irlanda revelam que 10% da população que procura os cuidados de saúde primários se encontra em risco de malnutrição.13,15-19
A malnutrição é reversível desde que o utente tenha acesso a um atempado rastreio e intervenção nutricional, ou seja, desde que a malnutrição seja identificada precocemente e instituída uma intervenção nutricional individualizada tendo em conta a condição clínica, as necessidades nutricionais (com recurso à nutrição clínica, se necessário) e preferências do mesmo.1,2,4
A nutrição clínica, para efeitos deste documento, contempla o recurso a nutrição entérica (suplementos nutricionais orais ou bolsas de nutrição entérica por sonda) e a nutrição parentérica (intravenosa).1
A evidência clínica e o envelhecimento da população indicam que a incidência da malnutrição na comunidade continua a aumentar, em parte devido à ausência da implementação efetiva de um sistema de rastreio do risco nutricional para utentes no ambulatório/domicílio.20-22
Além da ausência de rastreio nutricional, outros fatores levam a que a gestão da malnutrição nos cuidados de saúde primários continue aquém das recomendações nutricionais, nomeadamente14,21:
Falta de recursos humanos e formação:
Baixos níveis de sensibilização e falta de corresponsabilização das equipas multidisciplinares relativamente à gestão da malnutrição;
Obesidade e excesso de peso percecionados como uma prioridade de saúde pública;
Restrições de tempo e falta de recursos/recomendações relativos à gestão da malnutrição na comunidade;
Ausência de acessibilidade equitativa à nutrição clínica na comunidade.
A malnutrição associada à doença continua a ser percecionada como um problema secundário nos cuidados de saúde primários, pelo que a implementação do rastreio do risco nutricional, como um parâmetro de rotina, é o primeiro passo na melhoria do acesso aos cuidados nutricionais no ambulatório/domicílio. Ao identificar os utentes com risco nutricional, a equipa multidisciplinar poderá instituir o plano de cuidados nutricionais de acordo com a gravidade do risco.14,20,23
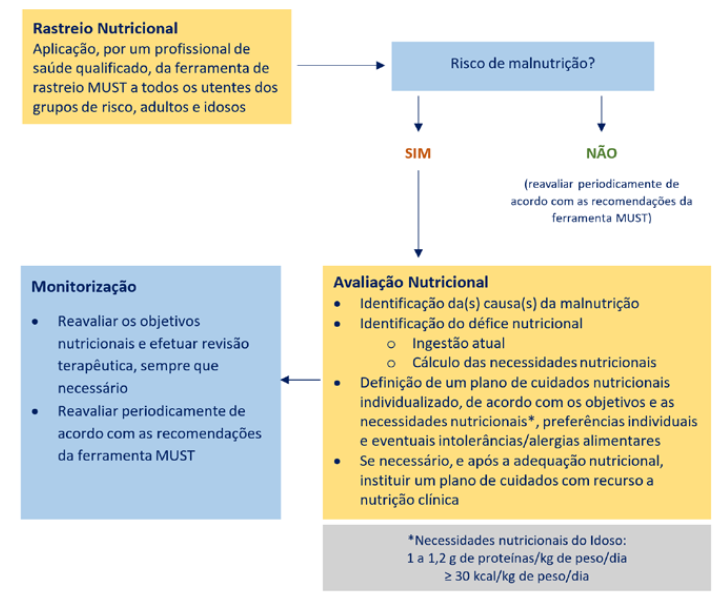
2. Rastreio da Malnutrição em Cuidados de Saúde Primários
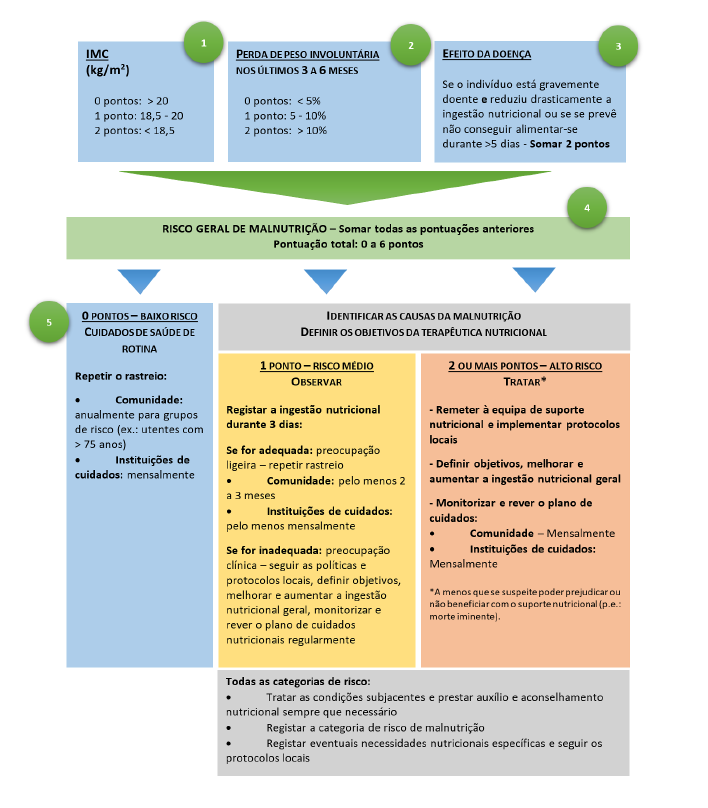
O MUST (Malnutrition Universal Screening Tool) é uma das ferramentas de rastreio do risco nutricional validadas, sendo de fácil e rápida aplicação. Foi desenvolvida em 2003 por um grupo de trabalho multidisciplinar, que incluiu representantes do Malnutrition Advisory Group (MAG) e do Comité Permanente da British Association for Parenteral and Enteral Nutrition (BAPEN). É a ferramenta de rastreio nutricional recomendada pela ESPEN e pelo National Institute for Health and Care Excellence (NICE), para identificação do risco de malnutrição na comunidade.1,4,24,25
Sendo uma ferramenta geralmente aceite pelos profissionais de saúde, a maioria dos estudos que testaram a validade da MUST foram realizados em contexto hospitalar e residencial. Um estudo de validação aplicado em contexto de comunidade demonstrou boa sensibilidade (100%) e especificidade (98%) quando comparado com a avaliação clínica de um nutricionista especializado. Em idosos institucionalizados, a ferramenta de rastreio nutricional MUST revela-se como um fator preditor de mortalidade (p < 0,05). Em estudos de validade de critério, em que a MUST foi comparada com outras ferramentas validadas, esta mostrou-se com boa especificidade (87% e 98%) e com sensibilidades de 48% e 77%.21,24,26
Importa referir que existem inúmeras ferramentas úteis e validadas para o rastreio nutricional. Pela sua relevância e facilidade de aplicação, citam-se as ferramentas: Mini Nutritional Assessment - Short Form versão 1 (MNA-SF), também validada para aplicação na comunidade e com bons resultados de especificidade e sensibilidade; Malnutrition Screening Tool (MST) e a Nutritional Risk Screening (NRS-2002), ambas ferramentas que foram desenhadas para aplicação em contexto hospitalar, mas não validadas para aplicação na comunidade.21
Além da ferramenta MUST identificar o risco nutricional de adultos, incluindo idosos, inclui ainda linhas de orientação que podem ser utilizadas para desenvolver um plano de cuidados individualizado. Pode ser aplicada por todos os profissionais de saúde. Inclui, ainda, linhas de orientação e aconselhamento sobre o plano de ação a implementar, consoante a pontuação obtida (baixo, médio ou alto risco de malnutrição).21,22,24,25
O MUST identifica o risco de malnutrição em cinco passos 24,25(Fig. 1):
Passo 1: Medir a altura e o peso e calcular o IMC. Se não for possível obter a altura e o peso, utilizar procedimentos alternativos de cálculo (por exemplo, calcular a altura a partir do comprimento cubital; calcular a categoria de IMC a partir da circunferência da linha média do braço);
Passo 2: Calcular a perda de peso não intencional (ou involuntária). Se não for possível, utilizar a perda de peso indicada pelo indivíduo (se for fiável e realista);
Passo 3: Estabelecer o efeito da doença;
Passo 4: Somar as pontuações dos passos anteriores e obter a pontuação de risco geral de malnutrição;
Passo 5: Aplicar as linhas de orientação e/ou procedimen-tos locais para desenvolver um plano de cuidados nutricionais.
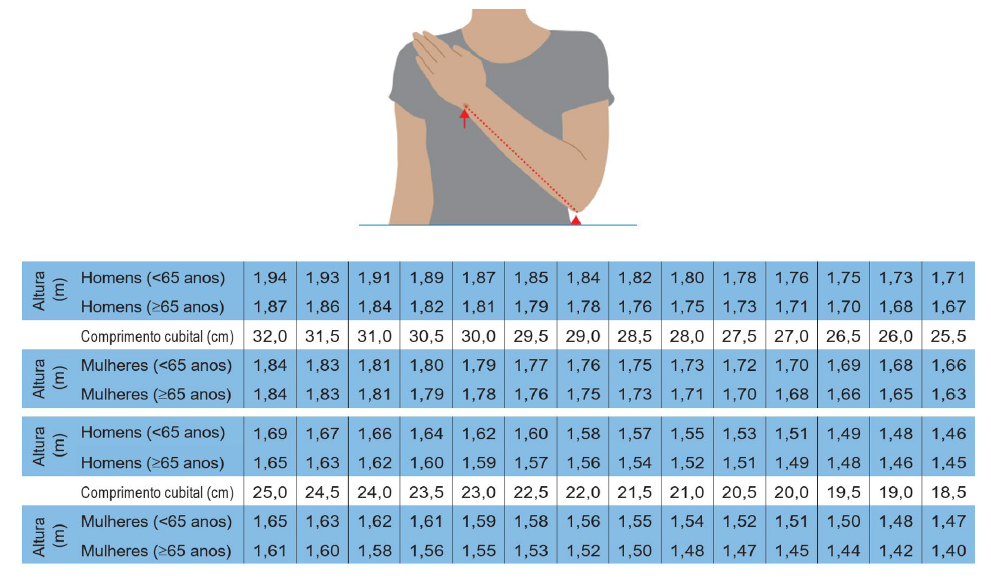
2.1 QUANDO NÃO É POSSÍVEL OBTER OS DADOS / MEDIÇÕES ALTERNATIVAS (Fig. 2)
Se não for possível medir a altura
Utilizar a altura recentemente documentada ou indicada pelo utente (se for fiável e realista). Se o utente não souber ou não tiver capacidade para indicar a altura, utilizar uma das medições alternativas para calcular a altura (cúbito, altura do joelho ou envergadura).
Se não for possível calcular a perda de peso recente Utilizar a perda de peso indicada pelo utente (se for fiável e realista).
Critérios subjetivos, se não for possível obter a altura, o peso ou o IMC
IMC
Impressão clínica - magro, peso aceitável, peso a mais. O enfraquecimento óbvio (bastante magro) e a obesidade (peso a mais visível) também devem ser anotados.
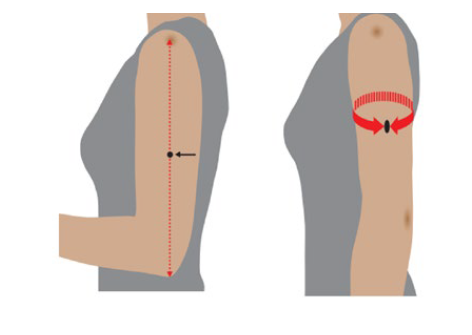
Indicação geral do IMC - calcular a categoria do IMC a partir da circunferência da linha média do braço (CLMB) - (Fig. 3):
O membro superior esquerdo do indivíduo deve estar dobrado no cotovelo, num ângulo de 90º entre o braço e o antebraço, com o braço assente em paralelo à parte lateral do corpo.
Medir a distância entre a protuberância óssea no ombro (acrómio) e o ponto do cotovelo (extremidade do olecrânio).
Marcar o ponto médio.
Pedir ao indivíduo para deixar o braço solto e medir em volta do braço no ponto médio, certificando-se de que a fita métrica está bem assente, mas não apertada. Se a CLMB for < 23,5 cm, é provável que o IMC seja <20 kg/m2.
Se a CLMB for > 32,0 cm, é provável que o IMC seja >30 kg/m2.
Perda de peso involuntária
O vestuário e/ou os acessórios (ex.: cintos, anéis) já não assentam bem (perda de peso).
As causas prováveis de perda de peso são o historial de ingestão alimentar reduzida, a diminuição do apetite ou problemas de deglutição há mais de 3 a 6 meses e doença subjacente ou incapacidade psicossocial/física.
2.2 APLICAÇÃO DO RASTREIO DE RISCO NUTRICIONAL MUST EM FORMATO REMOTO
Se a consulta for realizada em formato remoto13:
1. Utilizar os dados de peso corporal atual, altura e peso corporal anterior reportados pelo utente para calcular os Passos 1 e 2 do MUST (se disponíveis).
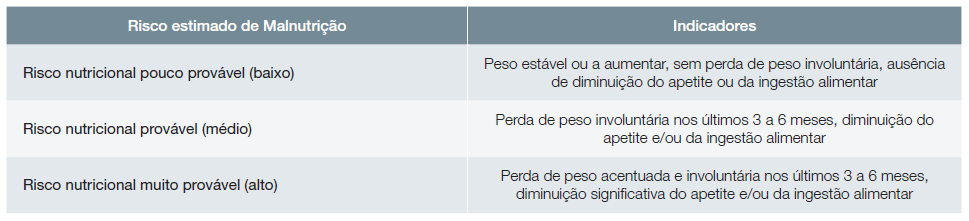
2. Quando não é possível obter as medições do peso/altura ou o utente não as consegue reportar, podem ser utilizados indicadores subjetivos. As seguintes questões podem ajudar na obtenção subjetiva do risco de mal-nutrição e a determinar a intervenção nutricional mais apropriada:
Tem falta de apetite? Quantas refeições realiza por dia?
Como descreve o seu peso atual? Qual é o seu peso habitual?
Sente que o seu peso se alterou nas últimas semanas ou meses?
Como é que as suas roupas e joias lhe assentam? Sente que lhe assentam de forma diferente do habitual
3. Gestão da malnutrição nos Cuidados de Saúde Primários
Após a aplicação da ferramenta de rastreio nutricional é essencial intervir de acordo com a presença ou ausência de risco de malnutrição:
O plano de cuidados nutricionais deve considerar:
Aconselhamento nutricional, tendo em conta opções alimentares equilibradas, saborosas e variadas;
Recomendar pequenas refeições, várias vezes ao dia, com alto teor proteico e energético;
Assegurar uma adequada ingestão diária de macro (proteínas, lípidos e hidratos de carbono) e micronutrientes (vitaminas, minerais e oligoelementos);
Assegurar um adequado aporte hídrico diário;
Assegurar que, sempre que necessário, o utente tenha auxílio na compra e/ou preparação dos alimentos, assim como auxílio no momento da refeição;
Em caso de disfagia, assegurar uma adequada, segura e adaptada consistência alimentar;
Assegurar um ambiente calmo, sem distrações e agradável durante a refeição.
A ESPEN recomenda que, na gestão nutricional da malnutrição em contexto de tratamentos de longa duração na comunidade ou em instituições residenciais, se implemente em primeiro lugar um aconselhamento nutricional individualizado, incluindo a fortificação da alimentação habitual. Assim, após a adequação alimentar, através da recomendação de uma dieta equilibrada e variada, é necessário aconselhar o aumento do aporte nutricional diário através da ingestão adicional de alimentos com elevado teor energético e proteico (ex.: leite e derivados, incluindo leite em pó, ovos, carne/peixe, frutos secos, azeite), que seja suficiente para atingir as necessidades diárias.1,4
Quando, mesmo após a adequação alimentar individualizada, continua a não ser possível atingir as necessidades nutricionais diárias, a ESPEN recomenda que o défice nutricional seja colmatado com aconselhamento nutricional e recurso a suplementos nutricionais orais (SNO). Os SNO são alimentos para fins medicinais específicos, especificamente destinados à gestão da malnutrição associada à doença, ou seja, quando a dieta por si só se mostra insuficiente para responder às necessidades nutricionais diárias. Existem numa grande variedade de densidades nutricionais (normoproteico/ normocalórico a hiperproteico / hipercalórico), densidades energéticas (1 a 5 kcal/mL), estilos e sabores (lácteo, sumo, frutado), formatos (líquido, em pó, pudim, pré-espessado), volumes, tipos (isento em determinado nutriente, com e sem fibra), para que seja possível a personalização a uma ampla gama de necessidades e exigências dos utentes. Os SNO são classificados como completos, quando contêm todos os macro e micronutrientes em proporções adequadas, ou incompletos, como por exemplo, os modulares de energia e proteína. São “hiperproteicos” quando fornecem >20% de energia total proveniente das proteínas e “hipercalóricos” quando fornecem >1,25 kcal/mL ou grama.1,4
Qualquer terapia nutricional deve ter em atenção os antecedentes de cada utente, em particular a presença de diabetes, doença cardiovascular e hipertensão. A utilização de SNO nunca pode ser dissociada do aconselhamento nutricional individualizado e devem ser utilizados sob supervisão médica. A ESPEN destaca, ainda, que estas diferentes opções terapêuticas não devem ser vistas como mutuamente exclusivas, mas como opções que se podem complementar entre si.1,4
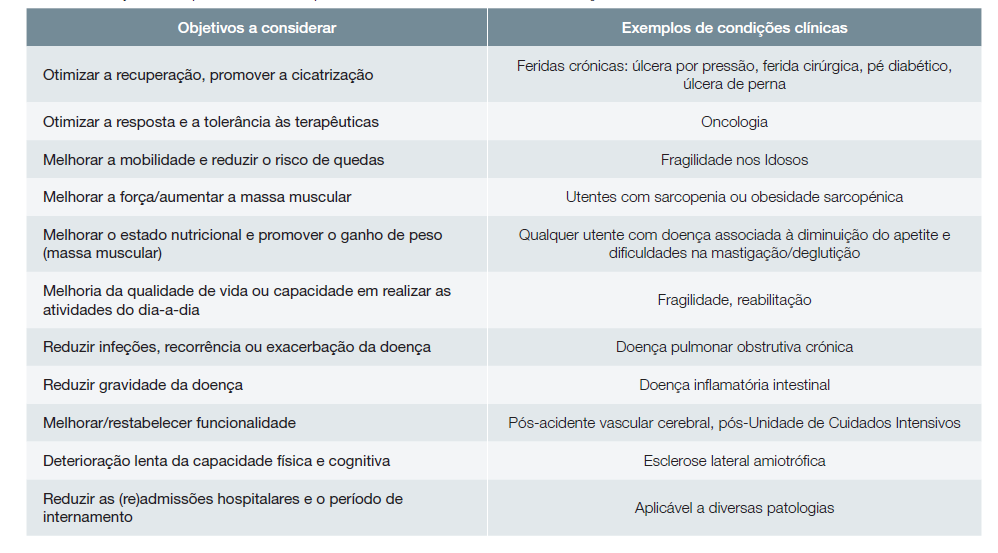
Exemplo de objetivos específicos da terapêutica nutricional na gestão da malnutrição13.
Em utentes com hospitalização recente, a Norma Organizacional nº 017/2020 da DGS, assegura que os Grupos de Nutrição Entérica e Parentérica (GNEP) devem articular com os Cuidados de Saúde Primários a continuidade e monitorização dos cuidados nutricionais com recurso a nutrição clínica, no ambulatório/domicílio.27
É importante reforçar que, de acordo com as mais recentes recomendações, a gestão da malnutrição requer uma abordagem multimodal individualizada e adaptada, nomeadamente no que concerne à terapêutica nutricional e plano de exercícios, bem como na abordagem farmacológica e psicossocial do doente.3,4,20,28
4. Malnutrição como um Indicador dos Cuidados de Saúde Primários
Pela dimensão do problema e com vista a agilizar a implementação desta ferramenta de rastreio e divulgá-la mais rapidamente pelos clínicos tanto em contexto de Cuidados de Saúde Primários como em contexto dos Cuidados de Saúde Secundários que lidem com utentes em ambulatório, os autores sugerem a criação e aplicação do indicador descrito na Tabela 3.