Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Medicina Interna
versão impressa ISSN 0872-671X
Medicina Interna vol.25 no.2 Lisboa jun. 2018
https://doi.org/10.24950/rspmi/original/253/2/2018
ARTIGOS ORIGINAIS / ORIGINAL ARTICLES
Perfil e Casuística numa Consulta de Diabetologia
Profiling and Case Study of Patients in a Diabetology Visit
Lúcia Meireles Brandão1, António Ferreira1, Cátia Barreiros1, Duarte Silva1, Joana Rodrigues1, Carmélia Rodrigues1, Cristina Roque1, Diana Guerra1
1Serviço de Medicina 1, Unidade Local de Saúde do Alto Minho, Hospital de Santa Luzia, Viana do Castelo, Portugal
RESUMO
Introdução: A diabetes mellitus (DM) constitui um dos maiores desafios na saúde do século XXI. Os autores pretendem caracterizar um grupo de doentes com DM e realizar a análise de fatores de risco vascular, perfil metabólico e estratégias terapêuticas adotadas.
Material e Métodos: Estudo observacional retrospetivo, com inclusão aleatória de 300 doentes com DM, seguidos em consulta de Diabetologia durante três anos. Os dados foram recolhidos na primeira e última consulta realizadas neste período, através do Sclínico®. A análise estatística foi efetuada em Excel® e SPSS®.
Resultados: A idade mediana foi de 65 anos, 61,7% eram do sexo masculino e 83,3% tinham o diagnóstico de DM tipo 2. Os valores de mediana da hemoglobina A1C diminuíram de 8,2% para 7,2%, com o índice de massa corporal estável e constatou-se a intensificação da terapêutica antidiabética. Relativamente aos restantes fatores de risco vascular, 72,7% dos doentes tinham hipertensão arterial, 62,7% dislipidemia, 42,7% obesidade, 38,7% eram sedentários e 9,3% fumadores. Verificou-se que 83% dos doentes apresentavam LDL> 70 mg/dL. A doença coronária foi a complicação macrovascular mais encontrada (14,0%), a complicação microvascular mais frequente foi a nefropatia (30,7%) e, globalmente, a mediana do clearance creatinina foi de 84,3 mL/min. A mediana do risco cardiovascular global foi elevada (27,7%), embora 77,0% dos doentes estivessem sob hipolipemiantes, 72,6% sob anti-hipertensores, 41,3% sob antiagregação plaquetária e 4,0% com hipocoagulação oral.
Conclusão: Constatamos uma evolução favorável do perfil metabólico destes doentes, sendo relevante a intensificação e ajuste das terapêuticas antidiabéticas instituídas.
Palavras-chave:Angiopatias Diabéticas; Complicações da Diabetes; Diabetes Mellitus; Doenças Cardiovasculares; Dislipidemias; Hipertensão.
ABSTRACT
Background: Diabetes mellitus (DM) is one of the 21st centurys greatest challenges in health. The authors aimed to characterize a group of patients with DM and to analyze their vascular risk factors, metabolic profile, and the therapeutic strategies used.
Material and Methods: In this retrospective observational study, 300 patients with DM who had been followed in Diabetology visits for three years were randomly included. Data were collected in the first and last visit in that period, using Sclínico®. Excel® and SPSS® were used for the statistical analysis.
Results: The median age of the patients was 65 years, 61.7% were male, and 83.3% had been diagnosed with type 2 DM. During the analyzed period, the median hemoglobin A1C decreased from 8.2% to 7.2%, with a stable body-mass index, and the antidiabetic therapy was intensified. Regarding the remaining vascular risk factors, 72.7% of the patients had arterial hypertension, 62.7% had dyslipidemia, 42.7% were obese, 38.7% were sedentary, and 9.3% were smokers. Moreover, 83% of the patients had LDL> 70 mg/dL. The most common macrovascular complication was coronary heart disease (14.0%), the most frequent microvascular complication was nephropathy (30.7%) and globally, the median creatinine clearance was of 84.3 mL/min. The median global cardiovascular risk was high (27.7%), even though 77.0% of the patients were taking hypolipidemic drugs, 72.6% antihypertensive drugs, 41.3% anti-platelet aggregation drugs, and 4.0% oral anticoagulation drugs.
Conclusion:The patients metabolic profile showed a favorable progression, with the intensification and adjustment of antidiabetic therapies playing an important role.
Keywords:Cardiovascular Diseases; Diabetes Complications; Diabetes Mellitus; Diabetic Angiopathies; Dyslipidemias; Hypertension.
Introdução
A diabetes mellitus (DM) constitui um dos maiores desafios na saúde do século XXI e Portugal posiciona-se entre os países Europeus que registam uma das mais elevadas taxas de prevalência da diabetes.1
O tratamento da AH deve ser etiológico. Da mesma forma que existe uma grande panóplia de tipos de AH, também estão disponíveis diversas opções terapêuticas que devem ser adaptadas e otimizadas em cada caso, não esquecendo o tratamento de suporte e sintomático.12
Segundo o último relatório anual do observatório nacional da diabetes, a prevalência da DM em Portugal no ano de 2014 foi de 13,1%, numa população com idades compreendidas entre os 20 e os 79 anos, o que corresponde a mais de 1 milhão de indivíduos nesta faixa etária. O impacto do envelhecimento na estrutura etária da população portuguesa refletiu-se num aumento de 1,4 pontos percentuais da taxa de prevalência da Diabetes entre 2009 e 2014. Verificou-se também a existência de uma diferença estatisticamente significativa na prevalência da DM entre os homens (15,8%) e as mulheres (10,8%), assim como um aumento considerável da prevalência da DM com a idade. Em termos de composição da taxa de prevalência da diabetes, em 56% dos indivíduos esta já havia sido diagnosticada.2
A patologia cardiovascular mantém-se nas últimas décadas como a principal causa de morte em Portugal e na União Europeia. Tem um importante impacto económico, uma vez que induz elevada morbilidade e custos de tratamento elevados.3 Face a este cenário, um dos grandes objetivos, na atualidade, centra-se na implementação de medidas e práticas clínicas de carácter preventivo, associadas à adoção de estilos de vida saudáveis e correção de fatores de risco modificáveis.
A DM está intimamente associada à doença cardiovascular e as complicações macrovasculares continuam a ser uma das causas mais comuns de mortalidade.2,3
Com este trabalho, os autores pretendem analisar um grupo de doentes com DM seguidos numa consulta de Diabetologia, caracterizar o perfil metabólico (evolução da hemoglobina glicada, perfil lipídico, presença de hipertensão arterial) de forma global e individualizada nos doentes com DM tipo 1 e tipo 2, determinar o risco cardiovascular (RCV), a consistência das estratégias terapêuticas seguidas e equacionadas, assim como a sua evolução durante o período de observação.
Material e Métodos
Estudo observacional retrospetivo, com inclusão de 300 doentes seguidos em consulta de Medicina Interna-Diabetes durante o período compreendido entre 2012 e 2015. Este grupo de doentes foi determinado por amostragem aleatória simples e correspondeu a 38,2% dos doentes com DM seguidos nesta consulta no período referido.
A taxa de filtração glomerular (TFG) foi estimada através da fórmula de Crockcoft-Gault (CCG). Foram considerados os seguintes estadios de doença renal crónica (DRC): estadio 1 com TFG normal/aumentada (> 90 mL/min/1,73m2), estadio 2 com TFG entre 60-89 mL/min/1,73m2, estadio 3 com TFG entre 30-59 mL/min/1,73m2, estadio 4 com TFG entre 15-29 mL/ min/1,73m2 e o estadio 5 com TFG <15 mL/min/1,73m2, com necessidade de tratamento de substituição da função renal.
Os fatores de risco cardiovascular (FRCV) considerados foram a hipertensão arterial (HTA), a obesidade, o sedentarismo, a dislipidemia, o tabagismo e a história de alcoolismo.
O sedentarismo foi definido como a inexistência de qualquer atividade física para além das atividades da vida diária.
Os doentes com índice de massa corporal (IMC) <25 kg/ m2 foram classificados como normoponderais, aqueles com IMC entre 25 e =29,9 kg/m2 como estando em sobrepeso e os doentes com IMC> = 30 kg/m2 foram identificados como obesos.
A HTA foi considerada nos doentes de idade igual/superior a 18 anos, não medicados com terapêutica anti-hipertensora, cuja medição regular de valores de pressão sistólica e/ou diastólica eram superiores a 139 e 89 mmHg respetivamente, e nos doentes com diagnóstico prévio de HTA sob terapêutica anti-hipertensora.
O RCV aos 10 anos foi determinado pelo score ASCVD, nos indivíduos com idades compreendidas entre os 40 e os 79 anos, tendo por objetivo identificar aqueles doentes, em prevenção primária, nos quais seria necessário considerar uma intensificação na implementação das regras higieno-dietéticas e na terapêutica modificadora de risco.4,5
Consideraram-se doentes de baixo risco aqueles com um score < 5%, risco intermédio com score entre 5 e 7,5% e de alto risco aqueles com score> 7,5%. Este score de risco foi utilizado na medida em que releva como fator inicial de cálculo do seu algoritmo a existência de DM, HTA e a eventual terapêutica anti-hipertensora.
Um doente de alto risco foi definido como um doente que preenche um ou mais dos seguintes critérios: doença coronária estabelecida, doença vascular cerebral (DVC), doença arterial periférica (DAP), aneurisma da aorta abdominal, DM, DRC e um score ASCVD> 7,5%.
Tratando-se de uma população de doentes diabéticos foram definidos como valores alvo LDL =70 mg/dL e HDL> = 60 mg/dL.
Os dados foram recolhidos na primeira e última consulta realizadas no período referido, através dos registos clínicos no Sclínico® e analisados em Excel® e SPSS® (versão 23).
A determinação da normalidade das variáveis em estudo foi obtida através do teste Shapiro-Wilk com um a = 0,05. De acordo com a distribuição normal/não normal foi aplicado média e desvio padrão/mediana e intervalo de quartis, respetivamente. Para comparação de variáveis categóricas foi aplicado o teste qui-quadrado de Pearson. Para comparação da evolução de variáveis contínuas ao longo do tempo foi aplicado o teste não paramétrico de Wilcoxon signed rank test e o teste t de student para amostras em pares, de acordo com a normalidade das variáveis.
Resultados
Neste estudo, 61,7% dos doentes eram do sexo masculino e 38,3% do sexo feminino, com idades compreendidas entre os 19 e os 93 anos. A mediana da idade foi de 65 anos (Tabela 1). A faixa etária mais prevalente no sexo masculino foi entre os 61-70 anos e no sexo feminino entre os 71-80 anos.
No grupo de doentes incluídos no estudo (n = 300), 83,3% (n = 250) tinham DM tipo 2, 14,0% (n = 42) tinham DM tipo 1 (Tabela 1), 2,0% (n = 6) apresentavam DM secundária a pancreatectomia, 0,3% (n = 1) DM secundária a corticoterapia e 0,3% (n = 1) DM tipo MODY.
Nos diferentes grupos de doentes, a idade mediana foi de 67,3 anos na DM tipo 2 e de 32,5 anos na DM tipo 1 (Tabela 1); na DM secundária a pancreatectomia a idade média foi de 54,5 anos. O doente com DM tipo MODY tinha 40 anos de idade e o doente com DM secundária a corticoterapia tinha 59 anos de idade. Globalmente, a mediana da idade de descoberta da doença foi aos 48 anos. A idade média de descoberta na DM tipo 1 foi aos 19,2 anos e na DM tipo 2 aos 49,8 (Tabela 1). Já na DM secundária a pancreatectomia a mediana da idade de descoberta foi aos 44,3 anos. No doente com DM secundária a corticoterapia a idade de descoberta foi aos 55 anos, enquanto na DM tipo MODY foi aos 30 anos. A idade de descoberta mais baixa foi aos 4 anos (DM tipo 1) e a mais tardia aos 82 anos (DM tipo 2).
Verificou-se um tempo médio de evolução de doença de 17 anos, sendo que 33,3% dos doentes com DM tipo 1 e 30,0% com DM tipo 2 apresentava doença com mais de 20 anos de evolução.
O período médio de observação em consulta foi de 22 meses.
As três maiores fontes de referenciação foram a consulta de Medicina Interna (46,3%), o Médico de Família/Assistente (25,0%) e a consulta de Endocrinologia (13,3%). Os restantes doentes foram referenciados pelo internamento de Medicina (13,0%), Serviço de Urgência (7,0%), Serviço de Pediatria (1,3%), Consulta de Podologia (1,3%), Nutrição (0,3%), Cardiologia (0,3%) e em 0,7% dos doentes não se encontrou a origem de referenciação.
Durante o período de observação o IMC, no geral, manteve-se estável. No início do estudo, 17,7% dos doentes eram normoponderais, 34,3% encontravam-se em sobrepeso e 47,9% eram obesos. No final, verificou-se que 19,6% de doentes eram normoponderais, 32,8% tinham sobrepeso e 47,5% eram obesos. O valor mais baixo de IMC foi de 18,7 kg/ m2 (DM tipo 1) e o mais elevado de 53,5 kg/m2 (DM tipo 2). Na análise por subgrupos, nos doentes com DM tipo 1, não se verificou uma descida na mediana do IMC (Tabela 1). Destes, 60% apresentavam um IMC <25 kg/m2 no início da observação, tendo a percentagem aumentado para 65,7% posteriormente. Enquanto na primeira observação havia 34,3% de doentes com sobrepeso, na última houve uma diminuição para 28,6%. Finalmente 5,7% dos doentes eram obesos e assim se mantiveram durante o estudo. Nos doentes com DM tipo 2, houve uma diminuição do IMC em 53,6% dos casos (p = 0,01), com redução da mediana de 30,8 para 30,5, correspondente a uma descida de 0,9% (Tabela 1). Inicialmente havia 9,8% de doentes normoponderais e no final 11,2%. Relativamente aos doentes com sobrepeso, no início do estudo encontraram-se 34,4% e no final 33,5%. No que concerne aos doentes obesos, a percentagem manteve-se estável, inicialmente de 55,8% e no final 55,4%.
Da análise da hemoglobina A1C (HbA1C), constatou-se uma diminuição dos valores da mediana de 8,2% para 7,2% (p < 0,001), que correspondeu a uma redução de 12,1%. Mais concretamente, na DM tipo 1 houve uma diminuição da HbA1C em 69,2% dos doentes (p = 0,001), observando-se uma descida de 8,6% para 7,6%, que correspondeu a uma diminuição de 11,6%. Nos doentes com DM tipo 2, verificou-se redução dos níveis de HbA1C em 78,7% dos casos (p = 0,000), tendo a mediana descido de 8,2 para 7,1%, correspondendo a uma diminuição de 13,4% (Tabela 1).
Após analisar o número de antidiabéticos (orais e injetáveis) prescritos por doente, constatou-se uma intensificação da terapêutica antidiabética (Fig 1).
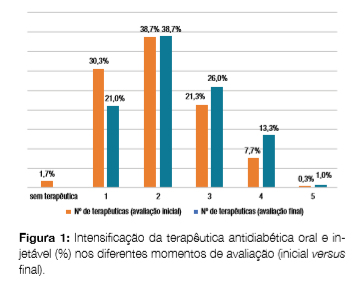
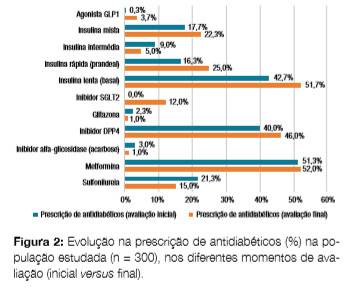
Durante o período avaliado, houve um aumento da prescrição dos agonistas GLP1, de insulina mista, de ação rápida e basal, assim como dos inibidores DPP4; a terapêutica com os inibidores STGL2 foi iniciada em 12,0% dos casos e o uso de metformina manteve-se estável. Registou-se uma redução no uso de insulina intermédia, glitazonas, inibidores da alfa-glicosidase e de sulfonilureias ((Fig 2)). Mais especificamente, nos doentes com DM tipo 1 houve uma diminuição do uso de insulinas mistas de 21,4% para 19,0% e de ação intermédia de 4,8% para 2,4%; verificou-se um aumento do uso de insulinas basais de 73,8% para 81,0% e de ação rápida de 63,4% para 71,4%. Neste grupo de doentes, também se registou o uso de metformina em dois doentes (4,8%), ambos obesos. Nos doentes com DM tipo 2 houve a introdução dos inibidores STGL2 em 14,0% dos casos, constatou-se um uso crescente de agonistas GLP1 (0,4% para 4,4%), dos inibidores DPP4 (47,6% para 54,8%), da metformina (60,4% para 61,6%), das insulinas mistas (16,8% para 23,6%), das insulinas basais (36,8% para 45,6%) e de ação rápida (8,0% para 16,4%). Concomitantemente houve uma diminuição da prescrição das insulinas de ação intermédia (9,6% para 5,2%), glitazonas (2,4% para 1,2%), inibidores alfa-glicosidase (3,6% para 1,2%) e sulfonilureias (25,6% para 18,0%).
Houve uma maior insulinização dos doentes, já que inicialmente havia 66,7% de doentes sob insulinoterapia e no final 77,7%. Este aumento foi sobretudo dependente dos doentes com DM tipo 2 (50,3% para 61,0%). O uso de insulina permaneceu estável nos doentes com DM tipo 1 (14,0%) e com DM secundária a pancreatectomia (2,0%).
Relativamente aos restantes FRCV, 72,7% dos doentes eram hipertensos, 62,7% tinham dislipidemia e 42,7% eram obesos. No que concerne ao estilo de vida, 38,7% eram sedentários, 9,3% fumadores e 8,3% tinham história de alcoolismo (Fig 3).
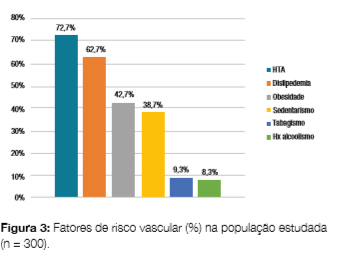
A mediana da TFG foi de 84,3 mL/min/1,73m2, sendo o valor máximo de 238 mL/min/1,73m2 e o mínimo de 11,76 mL/ min/1,73m2. Considerando os doentes com nefropatia, verificou-se que 46,5% apresentavam DRC em estadio 1, 28,3% em estadio 2, 21% em estadio 3, 3,5% em estadio 4 e 0,7% em estadio terminal. A maioria dos doentes com DM tipo 1 (82,6%) tinha DRC em estadio 1 e 2,6% em estadio 5. Dos doentes com DM tipo 2, 40,5% apresentava DRC em estadio 1, 30,5% em estadio 2, 24,3% em estadio 3, 4,2% em estadio 4 e 0,4% em estadio 5. Verificaram-se diferenças estatisticamente significativas entre os estadios de DRC nos diferentes tipos de DM (p = 0,006).
Quanto ao perfil lipídico, 83,0% dos doentes apresentavam LDL> 70 mg/dL. Na primeira observação a mediana de LDL foi de 98,5 mg/dL e na última de 96 mg/dL, o que correspondeu a uma redução de 2,5%. Em 50,0% dos casos houve uma diminuição dos níveis de LDL (p = 0,031). Os níveis de HDL foram <60 mg/dL em 75,3% dos doentes, sendo a sua mediana de 47 mg/dL no início do estudo e de 48 mg/dL no final, correspondendo a um aumento de 2,0%. Em 48,9% dos casos houve uma subida dos valores de HDL (p = 0,012). Da análise por subgrupos, nos doentes com DM tipo 1 não se observou redução estatisticamente significativa dos níveis de LDL (p = 0,840), ou de HDL (p = 0,41). Nos doentes com DM tipo 2 houve uma diminuição estatisticamente significativa dos níveis de LDL em 50,2% dos casos (p = 0,022); a mediana de LDL reduziu de 98 mg/dL para 94 mg/dL, equivalendo a uma redução de 4,0%. Relativamente ao colesterol HDL houve uma subida dos seus níveis em 48,9% dos doentes (p = 0,014); com uma mediana inicialmente de 46,5 mg/dL e posteriormente de 47 mg/dL, correspondente a uma elevação de 1,0% (Tabela 1).
A complicação microvascular mais frequente ao longo do estudo foi a nefropatia (30,7%), sendo a doença coronária a complicação macrovascular mais encontrada (14,0%), seguida da DAP (9,3%) e da DVC (9,0%). Nos doentes com DM tipo 1 a complicação microvascular mais frequente foi a retinopatia (3,3%) e a complicação macrovascular mais observada foi a DVC (0,7%). Já nos doentes com DM tipo 2 a complicação microvascular mais encontrada foi a nefropatia (29,0%) e a doença coronária a complicação macrovascular mais prevalente (14,0%) (Fig 4). Nos doentes com DM secundária pancreatectomia, a retinopatia (1,3%) foi a complicação microvascular mais observada e não houve complicações macrovasculares. Na DM secundária a corticoterapia, a complicação microvascular encontrada foi a nefropatia (0,3%) e não ocorreram complicações macrovasculares. Na DM tipo MODY não se registaram complicações micro/macroangiopáticas.
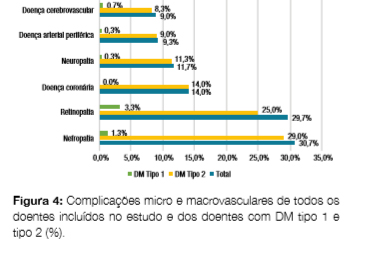
O pé diabético, pela sua componente mista de neuropatia e DAP, foi avaliado separadamente das restantes complicações, tendo-se encontrado 10,6% de casos, dos quais 1,0% relativos a doentes com DM tipo 1, 8,3% com DM tipo 2 e 1,3% com DM secundária a pancreatectomia.
A mediana do RCV global (score ASCVD) foi de 26,3% em 66,3% dos casos, tratando-se no geral de uma população com RCV elevado. Os doentes com DM tipo 1 apresentavam um RCV intermédio e os doentes com DM tipo 2 revelaram ser portadores de um alto RCV (Tabela 1).
Neste estudo, 77,0% dos doentes estavam medicados com hipolipemiantes, 72,6% com anti-hipertensores, 41,3% com antiagregantes plaquetários e 4,0% com hipocoagulantes orais.
Relativamente à antiagregação plaquetária, 1,6% dos doentes tinham DM tipo 1, 97,6% tinham DM tipo 2 e 0,8% DM secundária a pancreatectomia.
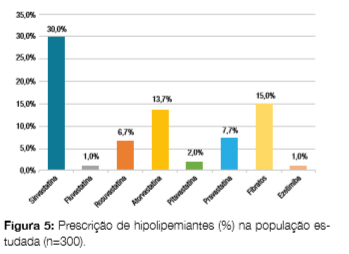
Das estatinas mais prescritas predomina a sinvastatina (30,0%), seguida da atorvastatina (13,7%); a fluvastatina foi a menos prescrita (1,0%). No total, 15,0% dos doentes encontravam-se medicados com fibrato e 1,0% com ezetimiba (Fig 5).
Encontraram-se 72,6% de doentes medicados com anti-hipertensores (em monoterapia ou associação). Destes, 33,7% com inibidores da enzima de conversão da angiotensina, 33,7% com bloqueadores dos canais de cálcio, 26,0% com antagonistas do receptor da angiotensina II, 22,0% com diuréticos da ansa, 20,7% com diuréticos tiazídicos, 24,7% faziam bloqueadores beta e 1,3% antagonistas da aldosterona.
Discussão e Conclusão:
Constatamos uma evolução favorável na orientação e acompanhamento destes doentes, com uma preocupação perma nente no ajuste individualizado das terapêuticas. Este aspeto foi notório particularmente na intensificação e melhor adequação das terapêuticas antidiabéticas instituídas, verificando-se por isso um melhor controlo metabólico.
Ao longo do estudo, a complicação microvascular mais frequente foi a nefropatia e a complicação macrovascular mais encontrada foi a doença coronária. O controlo tensional aliado a um perfil glicémico adequado serão relevantes na redução do risco de eventos coronários, assim como no benefício cardiovascular e metabólico a longo prazo, de modo a reduzir o aparecimento das complicações micro/macroangiopáticas.6-10
A individualização no uso das estatinas, assim como os níveis de LDL e HDL mantiveram-se aquém do desejável e os níveis alvo não foram atingidos. Contudo, em 50% dos casos houve uma redução dos níveis de LDL e uma elevação dos níveis de HDL estatisticamente significativas, sobretudo na população com DM tipo 2 conforme foi descrito. No entanto, deverá ser reequacionada uma terapêutica hipolipemiante mais atualizada, qualitativamente intensiva e dirigida para esta área da doença, nomeadamente na seleção da estatina mais adequada ao perfil de RCV.11,12,14
Consequentemente, as estratégias terapêuticas antiagregantes associadas também deverão ser repensadas, uma vez que mostraram ser benéficas na prevenção de eventos cardiovasculares nos doentes com RCV elevado. A sua indicação deverá ser considerada em casos bem definidos de doentes com alto RCV, uma vez que a sua utilização no doente diabético é muito discutida.13,14 No presente trabalho, pôde verificar-se que dos 41,3% dos doentes que se encontravam antiagregados, 97,6% tinham DM tipo 2 e pertenciam a um grupo de doentes com RCV elevado, sendo justificada a sua prescrição na maioria dos casos.
Apesar do IMC se manter globalmente estável, durante o período de observação houve uma diminuição estatisticamente significativa do IMC em 53,6% dos doentes com DM tipo 2, que neste tipo de seguimento é um resultado favorável. Também se constatou que o sedentarismo estava presente em 38,7% dos casos e que havia 9,3% de doentes fumadores. Deste modo, realça-se o papel fulcral da terapêutica não medicamentosa, que poderá ter um impacto positivo na melhoria do perfil glicémico e do controlo metabólico. Para isso existe por parte de toda a equipa de profissionais de saúde que integram esta consulta (médicos, enfermeiros, nutricionistas, podologistas, psicólogos) um trabalho de sensibilização realizado individualmente e de modo personalizado na sua consulta de rotina. Pretende-se alertar o doente e incentivá-lo a um controlo mais apertado dos FRCV modificáveis, nomeadamente na motivação da cessação tabágica e no reforço das regras higieno-dietéticas. Mais recentemente, no que concerne ao tabagismo e alcoolismo, os doentes têm a possibilidade de referenciação a consultas de cessação tabágica e de apoio à abstinência alcoólica.
Como considerações finais, estamos certos que os objetivos futuros serão certamente mais ambiciosos, na redução acentuada de doença coronária, DAP, DVC, complicações microvasculares e respetivas morbilidades, educando e estimulando o doente para as vantagens de um estilo de vida adequado. Sendo a população maioritariamente idosa e com múltiplas comorbilidades, a otimização na gestão da doença e das terapêuticas em curso deverá ser minuciosa, dado o risco elevado de iatrogenia. Daí que se compreenda que uma grande parte destes doentes seja referenciada à consulta de Medicina Interna-Diabetes pela consulta de Endocrinologia, por serem doentes com necessidade da abordagem holística e tão única da Medicina Interna.
Referencias
1. International Diabetes Federation IDF Diabetes Atlas 2015. 7th ed. Brussels: IDF; 2015. [ Links ]
2. Observatório Nacional da Diabetes. Diabetes: Factos e Números - O Ano de 2014 - Relatório Anual do Observatório Nacional da Diabetes 11/2015. Lisboa: Sociedade Portuguesa de Diabetologia; 2016. [ Links ]
3. Direção Geral da Saúde. Doenças Cérebro-Cardiovasculares em Números - 2015. Lisboa:DGS; 2016. [ Links ]
4. Satyajeet Roy. Atherosclerotic cardiovascular disease risk and evidence-based management of cholesterol. N Am J Med Sci. 2014; 6: 191- 8. [ Links ]
5. Goff DC Jr, Lloyd-Jones DM, Bennett G, Coady S, D’Agostino RB, Gibbons R, et al. 2013 ACC/AHA Guideline on the Assessment of Cardiovascular Risk. A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:S49-S73.
6. Gerstein HC, Mann JF, Yi Q, Zinman B, Dinneen SF, Hoogwerf B, et al. Albuminuria and risk of cardiovascular events, death, and heart failure in diabetic and nondiabetic individuals. JAMA. 2001;286:421-6. [ Links ]
7. Wannamethee SG, Shaper AG, Whincup PH, Lennon L, Sattar N. Impact of diabetes on cardiovascular disease risk and all-cause mortality in older men: influence of age at onset, diabetes duration, and established and novel risk factors. Arch Intern Med. 2011; 171: 404–10.
8. Holman RR, Sanjoy PK, Bethel MA, Matthews DR, Neil MA. UK Prospective Diabetes Study (UKPDS) Group; 10-Year Follow-up of intensive glucose control in Type 2 diabetes. N Engl J Med. 2008; 359: 1577– 89.
9. Orasanu G, Plutzky J. The pathologic continuum of diabetic vascular disease. J Am Coll Cardiol. 2009;53(5 Suppl):S35-42. [ Links ]
10. S. Zoungas, J. Chalmers, B. Neal, L. Billot, Q. Li, Y. Hirakawa, et al, for the ADVANCE-ON Collaborative Group. Follow-up of Blood-Pressure Lowering and Glucose Control in Type 2 Diabetes, N Engl J Med. 2014;371:1392-406. [ Links ]
11. de Vries FM, Denig P, Pouwels KB, Postma MJ, Hak E. Primary prevention of major cardiovascular and cerebrovascular events with statins in diabetic patients: a meta-analysis. Drugs. 2012;72:2365-73. [ Links ]
12. Querton L, Buysschaert M, Hermans MP. Hypertriglyceridemia and residual dyslipidemia in statin-treated, patients with diabetes at the highest risk for cardiovascular disease and achieving very-low low-density lipoprotein-cholesterol levels. J Clin Lipidol. 2012;6:434-42 [ Links ]
13. Davide Capodanno and Dominick J. Angiolillo, Aspirin for Primary Cardiovascular Risk Prevention and Beyond in Diabetes Mellitus; Circulation. 2016;134:1579-94 [ Links ]
14. Cardiovascular Disease and Risk Management, American Diabetes Association, Diabetes Care. 2016; 39(Suppl 1): S60-S71. [ Links ]
Correspondência: Lucia Meireles Brandãolumeirelesbrandao@gmail.com
Serviço de Medicina 1, Unidade Local de Saúde do Alto Minho, Hospital de Santa Luzia, Viana do Castelo, Portugal
Estrada de Santa Luzia 4904-858, Viana do Castelo
Conflitos de Interesse: Os autores declaram a inexistência de conflitos de interesse na realização do presente trabalho.
Conflicts of interest: The authors have no conflicts of interest to declare.
Fontes de Financiamento: Não existiram fontes externas de financiamento para a realização deste artigo.
Financing Support: This work has not received any contribution, grant or scholarship.
Direito à Privacidade e Consentimento Informado: Os autores declaram que nenhum dado que permita a identificação do doente aparece neste artigo.
Confidentiality of data: The authors declare that they have followed the protocols of their work center on the publication of data from patients.
Proteção de Seres Humanos e Animais: Os autores declaram que não foram realizadas experiências em seres humanos ou animais.
Protection of human and animal subjects: The authors declare that the procedures followed were in accordance with the regulations of the relevant clinical research ethics committee and with those of the Code of Ethics of the World Medical Association (Declaration of Helsinki).
Recebido: 19/12/2016
Aceite: 09/03/2017














