Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122
Rev. Port. Ortop. Traum. vol.22 no.1 Lisboa mar. 2014
CASO CLÍNICO
Tratamento artroscópico da condromatose sinovial primária da anca
Thiago AguiarI; Sérgio GonçalvesI; Pedro DantasI; Luis AmaralI
I. Hospital Curry Cabral. Centro Hospitalar Lisboa Central, EPE. Portugal.
RESUMO
A condromatose sinovial primária é uma patologia benigna, rara, autolimitada, de causa desconhecida. Geralmente é monoarticular, envolvendo preferencialmente o joelho, seguindo-se, por ordem de frequência, a anca, tornozelo e cotovelo. A sintomatologia é insidiosa e não específica, e a imagiologia por vezes não revela aspectos sugestivos desta entidade.
O diagnóstico precoce é fundamental para a preservação da cartilagem saudável, contudo não é invulgar o seu atraso, motivado pela clínica não especifica e exames complementares diagnósticos negativos.
O tratamento de escolha desta entidade é a remoção dos condromas, que pode ser artroscópica ou por cirurgia aberta. Dadas as suas vantagens e a publicação de resultados promissores a artroscopia da anca tem ganho um papel cada vez mais central no tratamento desta entidade.
Os autores descrevem um caso de condromatose sinovial primária da anca submetida a tratamento artroscópico. A paciente apresentou boa evolução clínica, sem recidiva da sintomatologia/doença.
Palavras chave: Condromatose sinovial, primária, artroscopia, anca, metaplasia.
ABSTRACT
Primary synovial chondromatosis is a rare benign and self-limited disease of unknown aetiology. It is usually monoarticular and the knee is the most commonly affected, followed in frequency by the hip, ankle and elbow. The symptoms are insidious and nonspecific, and imaging often does not reveal suggestive aspects of this entity.
Early diagnosis is crucial to maintain cartilage health, however a late diagnosis is not unusual, due to the nonspecific symptoms and negative radiografic findings.
Surgical removal of the chondromas is considered the best treatment, which can be by arthroscopy or open surgery. Given hip arthroscopy advantages and the publication of promising results, this technique achieved an increasingly central role for the treatment of this disease.
We report a case of primary synovial chondromatosis of the hip treated by arthroscopic surgery. The patient had a favourable clinical outcome, with no recurrence of symptoms/disease.
Key words: Synovial chondromatosis, primary, arthroscopy, hip, metaplasia.
INTRODUÇÃO
A condromatose sinovial primária ou osteocondromatose é uma patologia benigna, rara, autolimitada, de causa desconhecida1,2,3,4. Histologicamente observa-se uma metaplasia das células mesenquimatosas da sinovial1,2,3,5. Macroscopicamente é caracterizada pela formação de nódulos cartilagíneos sesséis ou pediculados pela membrana sinovial1. Os nódulos podem libertar-se, formando corpos livres que podem ossificar, levando à degradação progressiva da cartilagem articular através da fricção mecânica resultante2.
Esta entidade geralmente afecta as articulações, mas existem casos extra-articulares descritos na literatura, nomeadamente com acometimento de bainhas tendinosas ou bursas2,6. É uma patologia principalmente monoarticular, envolvendo preferencialmente o joelho, seguindo-se a anca, tornozelo e cotovelo, por ordem de frequência2,7,8,9.
Na sua forma secundária, os corpos livres originam-se como consequência da osteoartrose primária ou secundária1,10.
A classificação de Milgram utiliza 3 estadios: estadio I (doença activa), sinovial produtora de condromas, mas sem corpos livres; estadio II (doença activa), sinovial produtora de condromas, com corpos livres; estadio III (doença não activa), existem corpos livres, mas não há formação de condromas pela sinovial1,7.
Ocorre sobretudo em pacientes entre os 20 e os 40 anos, havendo um ligeiro predomínio pelo sexo masculino, apesar dos trabalhos mais recentes demonstrarem que o predomínio é pelo sexo feminino1,3.
Os sintomas são insidiosos e não específicos, sendo os mais comuns a presença de dor na anca, particularmente inguinal e limitação da amplitude de movimentos1,2. Menos frequentemente cursa com crepitação ou bloqueio articular1.
O primeiro exame complementar de diagnostico (ECD) a ser solicitado na suspeita desta entidade é a radiografia, particularmente as incidências antero-posterior da bacia centrada na sínfise púbica e a axial de Dunn ou “cross-table lateral”, seguindo-se usualmente a ressonância magnética (RM)1,2. Contudo, os condromas não ossificados são de difícil detecção, inclusivamente na RM1,2,11. Alguns autores mencionam taxas de não detecção de condromas nestes exames de 18 a 48%1,11. Não obstante o achado radiográfico mais frequente serem as calcificações intra-articulares2. O alargamento do espaço intra-articular na anca pode ocorrer, e segundo um trabalho recente está presente em cerca de 57% dos casos2. Apesar de ser comum na articulação temporo-mandibular acometida pela condromatose sinovial, existe pouca informação sobre a existência do mesmo achado na anca2,12-15. Inicialmente justificava-se o aumento do espaço intra-articular pela presença de corpos livres interpostos, contudo existem vários relatos de persistência deste alargamento após remoção dos fragmentos2,16. Outras características radiográficas que podem ser encontradas são erosão óssea, imagem se subtracção óssea a nível do colo, osteopenia justa-articular e numa fase final esclerose, osteofitos e diminuição da interlinha articular2,9,17,18. A TC apesar de não um dos exames de primeira linha pode revelar a presença de fragmentos, principalmente se forem ósseos.
Apesar do diagnóstico precoce desta entidade ser considerado crucial para a manutenção de uma anca saudável, não é invulgar o atraso no diagnóstico e consequentemente no tratamento, motivado pela clínica não especifica e ECD negativos1,2. Zini R et al e Lin RC et al revelaram nos seus trabalhos um tempo médio entre o início dos sintomas e o diagnóstico entre 30 a 38 meses1,19.
O tratamento de escolha é o cirúrgico, a opção pela não remoção de fragmentos intra-articulares está associada a um mau prognóstico, nomeadamente a evolução para a osteoartrose precoce da anca1,3,20,21. A opção cirúrgica pode ser artroscópica ou aberta. A primeira permite a realização de um adequado desbridamento, sinovectomia e remoção de corpos livres com uma abordagem menos invasiva, embora com acesso muito limitado a porção posterior da articulação. A segunda é mais agressiva, necessitando de artrotomia da anca, sujeita a um maior risco de complicações intra e pós-operatórias, incluindo o risco de compromisso da perfusão da epífise femoral, mas por outro lado permite um acesso a todas as áreas do compartimento periférico da articulação1,3,11,19,22,23. Esta associada a um maior tempo de internamento e a uma reabilitação prolongada1,3,11,19,22,23. Ainda não existe consenso sobre qual a melhor opção cirúrgica, não obstante trabalhos recentes têm mostrado bons resultados com o tratamento artroscópico1,3.
CASO CLÍNICO
Paciente de 32 anos de idade, sexo feminino, raça caucasiana, referenciada a consulta de patologia da anca por colega de outro hospital. Referia dor inguinal esquerda com 3 anos de evolução, sem história traumática prévia. A dor ocorria sobretudo quando permanecia muito tempo sentada, a entrar e a sair do carro e a calçar meias. Negava limitação da mobilidade, crepitação, bloqueio articular ou rigidez. No último ano apresentou agravamento progressivo das queixas. Antecedentes pessoais irrelevantes.
No exame objectivo observou-se uma flexão limitada aos 90º, rotação interna de 0º e rotação externa de 10º. FADIR e FABER positivos, “Log roll” despertava dor com a rotação interna. O “Non-arthritic hip score” (NAHS) pré-operatório era de 56,25.
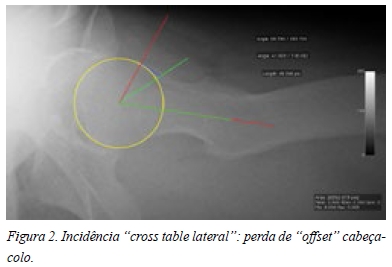
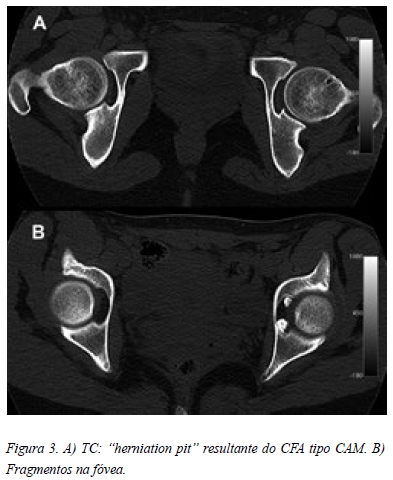
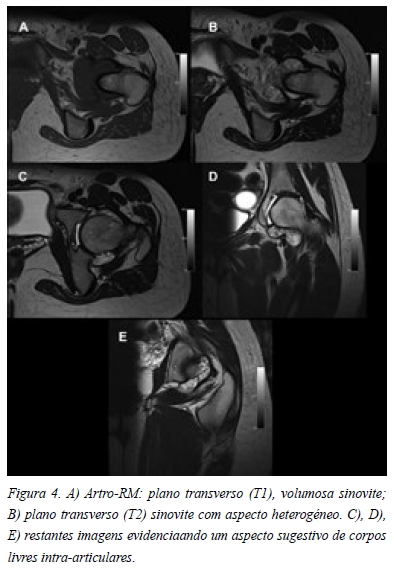
Na radiografia em incidência antero-posterior da bacia era possível observar uma flexão pélvica acentuada, o que condicionava uma falsa proeminência das espinhas isquiáticas e secundariamente uma retroversão focal (Figura 1 A). Também apresentava uma pequena perda de “offset” do colo à esquerda (Figura 1 A). Outros aspectos merecedores de atenção eram uma imagem de elevada densidade na fóvea (Figura 1 B) e o aumento da interlinha articular à esquerda (Figura 1 C). Na incidência de “cross table lateral” da anca esquerda também era possível observar a perda de “offset” do colo, apresentando um ângulo alpha de 69,3º (Figura 2). Nenhuma das incidências apresentava imagens características de condromatose sinovial. A paciente também trazia uma TC que revelava um “herniation pit” provavelmente relacionado com o conflito femoro-acetabular tipo CAM (Figura 3 A) e duas imagens invulgares na fóvea, compatíveis com corpos livres, mas sem origem identificável (Figura 3 B). A artro-RM apresentava uma volumosa sinovite na ponderação em T1 (Figura 4 A) e um aspecto heterogéneo em T2 (Figura 4 B), que se mantinham nos restantes cortes e que poderiam ser sugestivos de corpos livres (Figura 4 C, D, E). Sem outras imagens sugestivas de lesão labral ou cartilagínea.
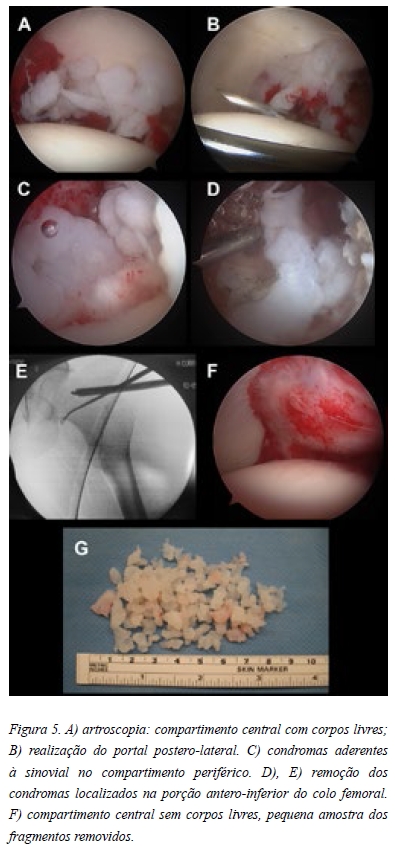
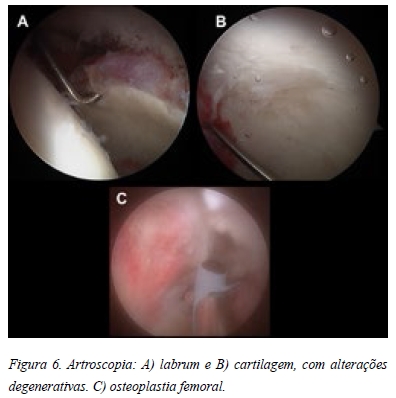
A hipótese diagnóstica colocada foi de condromatose sinovial primária. Desta forma a paciente foi proposta para artroscopia da anca com carácter diagnóstico e terapêutico. Iniciámos o procedimento pelo compartimento central utilizando o portal antero-lateral (visualização e trabalho) e médio-anterior (visualiazação e trabalho) sendo possível observar vários condromas no fundo acetabular (Figura 5A). Posteriormente realizou-se o portal póstero-lateral com intuito de assegurar a remoção de todos os corpos livres da porção posterior do compartimento central (Figura 5B). No compartimento periférico procedeu-se à libertação e remoção dos condromas aderentes à sinovial (Figura 5C). Para melhorar o acesso à porção antero-inferior do colo femoral tivemos necessidade de realizar o portal anterior, com intuito de remover o maior número possível de condromas (Figura 5 D, E). O objectivo final foi a remoção de todos os condromas identificáveis (Figura 5 F, G). Constatou-se um labrum degenerado, mas estável (Figura 6 A) e uma cartilagem acetabular com lesões grau II de Outerbridge (Figura 6 B). De seguida procedeu-se a osteoplastia femoral (Figura 6 C). O exame histológico confirmou o diagnóstico.
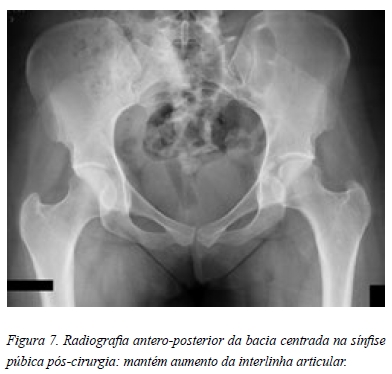
No seguimento pós-operatório observou-se uma melhoria clínica progressiva. O NAHS aos 3 meses era de 73,75 e aos 6 e 12 meses de 87,5. De momento, a paciente não apresenta qualquer recidiva da sintomatologia prévia. De ressalvar a persistência do aumento da interlinha articular (Figura 7).
DISCUSSÃO
O diagnóstico da condromatose sinovial é muitas vezes difícil. Talvez por isso alguns trabalhos publicados tenham apresentados tempos médios de 2,5 a 3 anos até ao diagnóstico1,19. A verdade é que tendo em conta a idade em que normalmente os pacientes são acometidos por esta patologia, é imperioso o diagnóstico precoce de forma a evitar a degeneração da cartilagem e o mau prognóstico1. Contudo nesta faixa etária é sempre imperioso o diagnóstico diferencial com outras patologias mais frequentes, como o conflito femoro-acetabular, a doença displásica da anca e a patologia inflamatória.
Zini R et al realizaram 11 artroscopias da anca em doentes com condromatose sinovial e observaram 82% de bons e excelentes resultados segundo o “Harris Hip Score”, com um seguimento médio de 22 meses1. Boyer3 e Marchie et al11 encontraram 57 e 48% de bons ou excelentes resultados, com um seguimento médio de 78,6 e 60 meses, respectivamente. Estes autores referem recorrência entre 0-21% e taxas de conversão para artroplastia total da anca entre os 9-20%1,3,11. Os autores correlacionaram as lesões condrais encontradas com a necessidade de artroplastia total da anca, sublinhando a importância do diagnostico e tratamento precoce de forma a atrasar ou mesmo evitar a artrose3,11.
Lin19 e Schoeninger et al23 utilizaram a cirurgia aberta e apresentaram recorrência entre 0-15%, de acordo com o procedimento (artrotomia isolada vs luxação cirúrgica da anca) e uma taxa de conversão para artroplastia de 25%.
Por todos os motivos já mencionados, o tratamento de escolha desta entidade é a remoção dos condromas, apresentando bons resultados, sobretudo quando o diagnóstico é atempado1,3,5,19,22,23. Hoje já não é recomendada a associação da sinovectomia, inclusivamente na fase activa da classificação de Milgram1,8,19. Contudo, os pacientes devem ser informados da possibilidade de recidiva da doença, que segundo Lin RC et al e Zini R et al se encontra entre 7 a 23% dos casos1,19.
A artroscopia tem ganho popularidade no tratamento desta entidade em detrimento da cirurgia aberta, porque é menos agressiva, apresenta menor risco de complicações, menor morbilidade, menor tempo de hospitalização, menor dor no pós-operatório, recuperação mais rápida e regresso mais célere ao trabalho1,3,24,25,26. Para além de todas as vantagens enumeradas, apresenta outra vantagem a ter em linha de conta aquando da escolha do procedimento a realizar (artroscopia/cirurgia aberta), que é a facilidade de realizar nova intervenção em caso de recidiva da doença, incluindo outra artroscopia1. Contudo este procedimento também apresenta desvantagens, nomeadamente áreas de acesso impossível. No compartimento central, a área de superfície acessível média é limitada a 68-75% da articulação27. A porção póstero-medial do compartimento periférico também apresenta uma acessibilidade muito reduzida27.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Zini R, Longo UG, Benedetto M, Loppini M, Carraro A, Maffulli N, et al. Arthroscopic management of primary synovial chondromatosis of the hip. Arthroscopy. 2013; 29: 420-426
2. Yoon PW, Yoo JJ, Koo K, Yoon KS, Kim HJ. Joint space widening in synovial chondromatosis of the hip. J Bone Joint Surg (AM). 2011; 93: 303-310 [ Links ]
3. Boyer T, Dorfmann H. Arthroscopy in primary synovial chondromatosis of the hip ? Description and outcome of treatment. J Bone Joint Surg (BR). 2008; 90 (B): 314-318 [ Links ]
4. Mussey RD Jr, Henderson MS. Osteochondromatosis. J Bone Joint Surg (AM). 1949; 31 (A): 619-627 [ Links ]
5. Longo UG, Franceschetti E, Maffulli N, Denaro V. Hip arthroscopy: State of the art. Br Med Bull. 2010; 96: 131-157 [ Links ]
6. Robinson P, White LM, Kandel R, Bell RS, Wunder JS. Primary synovial osteochondromatosis of the hip: extracapsular patterns of spread. Skeletal Radiol. 2004; 33: 210-215 [ Links ]
7. Jeffreys TE. Synovial chondromatosis. J Bone Joint Surg (BR). 1967; 49: 530-534 [ Links ]
8. Milgram JW. Synovial osteochondromatosis: a histopathological study of thirty cases. J Bone Joint Surg (AM). 1977; 59: 792-801 [ Links ]
9. Maurice H, Crone M, Watt I. Synovial chondromatosis. J Bone Joint Surg (BR). 1988; 70: 807-811 [ Links ]
10. Fuerst M, Zustin J, Lohmann C, Ruther W. Synovial chondromatosis. Orthopade. 2009; 38: 511-519 [ Links ]
11. Marchie A, Panuncialman I, McCarthy JC. Efficacy of hip arthroscopy in the management of synovial chondromatosis. Am J Sports Med. 2011; 39: 126-131 [ Links ]
12. Balliu E, Medina V, Vilanova J, Peláez I, Puig J, Trull JM, et al. Synovial chondromatosis of the temporomandibular joint: CT and MRI findings. Dentomaxillofac Radiol. 2007; 36: 55-58
13. Ardekian L, Faquin W, Troulis MJ, Kaban LB, August M. Synovial chondromatosis of the temporomandibular joint: report and analysis of eleven cases. J Oral Maxillofac Surg. 2005; 63: 941-947 [ Links ]
14. Noyek AM, Holgate RC, Fireman SM, Rosen P, Pritzker KP. The radiologic findings in synovial chondromatosis (chondrometaplasia) of the temporomandibular joint. J Otolaryngol Suppl. 1977; 3: 45-48 [ Links ]
15. Martín-Granizo R, Sanchez JJ, Jorquera M, Ortega L. Synovial chondromatosis of the temporomandibular joint: a clinical, radiological and histological study. Med Oral Patol Oral Cir Bucal. 2005; 10: 272-276 [ Links ]
16. Milgram JW, Pease CN. Synovial osteochondromatosis in a young child. A case report. J Bone Joint Surg (AM). 1980; 62: 1021-1023 [ Links ]
17. Murphey MD, Vidal JA, Fanburg-Smith JC, Gajewski DA. Imaging of synovial chondromatosis with radiologic-pathologic correlation. Radiographics. 2007; 27: 1465-1488 [ Links ]
18. Kim SH, Hong SJ, Park JS, Cho JM, Kim EY, Ahn JM, et al. Idiopathic synovial osteochondromatosis of the hip: radiographic and MR appearances in 15 patients. Korean J Radiol. 2002; 3: 254-259
19. Lin RC, Lue KH, Lin ZI, Lu KH. Primary synovial chondromatosis mimicking medial meniscal tear in a young man. Arthroscopy. 2006; 22: 803 [ Links ]
20. Epstein H. Posterior fracture-dislocations of the hip: Comparison of open and closed methods of treatment in certain types. J Bone Joint Surg (AM). 1961; 43A: 1079-1098 [ Links ]
21. Epstein H. Posterior fracture-dislocations of the hip: Longterm follow-up. J Bone Joint Surg (AM). 1974; 56A: 1103-1127 [ Links ]
22. Lim SJ, Chung HW, Choi YL, Moon YW, Seo JG, Park YS. Operative treatment of primary synovial osteochondromatosis of the hip. J Bone Joint Surg (AM). 2006; 88: 2456-2464 [ Links ]
23. Schoeniger R, Naudie DD, Siebenrock KA, Trousdale RT, Ganz R. Modified complete synovectomy prevents recurrence in synovial chondromatosis of the hip. Clin Orthop Relat Res. 2006; 451: 195-200 [ Links ]
24. Byrd JWT. Operative hip arthroscopy. Ed 2. New York: Springer; 2005. [ Links ]
25. Botser IB, Smith TW Jr, Nasser R, Domb BG. Open surgical dislocation versus arthroscopy for femoroacetabular impingement: A comparison of clinical outcomes. Arthroscopy. 2011; 27: 270-278 [ Links ]
26. Matsuda DK, Carlisle JC, Arthurs SC, Wierks CH, Philippon MJ. Comparative systematic review of the open dislocation, mini-open, and arthroscopic surgeries for femoroacetabular impingement. Arthroscopy. 2011; 27: 252-269 [ Links ]
27. Gerhardt MB, Logishetty K, Meftab M, Ranawat AS. Arthroscopic and open anatomy of the hip. In Sekiya JK, Safran RM, Ranawat AS, Leuning M, editors. Techniques in hip arthroscopy and joint preservation surgery. Philadelphia: Elsevier; 2011. p. 9-22.
Conflito de interesse:
Nada a declarar.
Thiago Aguiar
Rua Professor Fernando da Fonseca nº23 2ºesq,
1600-617 Telheiras ? Lisboa
Portugal
thiagofma@hotmail.com
Data de Submissão: 2013-11-25
Data de Revisão: 2014-03-03
Data de Aceitação: 2014-03-03














