INTRODUÇÃO
A dermatite atópica (DA) é uma doença inflamatória crônica, de caráter genético, multifatorial, recidivante, de gravidade variável caracterizada por prurido intenso, podendo se apresentar em três fases clínicas diferentes: aguda (vesículas e crostas); subaguda (pápulas e placas secas, escamosas e eritematosas) e crônica (liquenificação e espessamento da pele). Pode causar alteração do sono, irritabilidade, estresse para o paciente e sua família. É a dermatite crônica mais comum na infância, e o diagnóstico é essencialmente clínico1,2.
A prevalência aumentou nas últimas três décadas, principalmente em países desenvolvidos, sendo acometidos em torno de 15-20% das crianças e 1-3% dos adultos no mundo inteiro1,2. Pode estar associada a outras manifestações alérgicas como rinite, asma e alergia alimentar2.
A DA tem um impacto importante na qualidade de vida dos pacientes e de seus familiares, com consideráveis encargos pessoais, sociais e financeiros para a família e a comunidade2,3. Frequentemente, o estresse pessoal e familiar não é valorizado porque a DA é considerada uma doença dermatológica simples e a avaliação médica concentra-se nos aspectos físicos da doença4. Dentre os fatores que contribuem para o estresse familiar, destacam-se a privação do sono, perda de emprego, tempo para o cuidado dos pacientes e custos financeiros3.
Os questionários do Children`s Dermatology Life Quality Index (CDLQI) e o Dermatitis Family Impact Questionnaire (DFI) foram traduzidos em várias línguas e são usados para avaliação da qualidade de vida das crianças e dos familiares. São autoexplicativos e podem ser aplicados em várias dermatoses. Esses questionários abrangem vários domínios como sintomas e sentimentos, humor, gravidade da doença, alimentação, lazer, atividades domésticas, escola ou férias, relacionamentos pessoais, sono, gastos e tratamento5,6.
A avaliação da qualidade de vida e da gravidade da doença é importante para auxiliar a abordagem clínica e a terapêutica diária5. Assim, este estudo tem como objectivo avaliar o impacto na qualidade de vida (QV) da DA em pacientes e cuidadores, como também correlacionar com a gravidade da doença.
MATERIAL E MÉTODOS
O estudo foi transversal com aplicação de questionários nos cuidadores e pacientes pediátricos com DA, no período de março a maio de 2018, em ambulatório de dermatologia. O diagnóstico de DA foi clínico e baseado nos critérios de Hanifin e Rajka7. Foram incluídos todos os cuidadores e pacientes entre 4 e 16 anos que foram consultados sucessivamente no período e concordaram em participar. Foram excluídos pacientes com outras doenças dermatológicas. O estudo foi submetido ao Comitê de Ética em Pesquisa da instituição, recebendo aprovação.
Dados sociodemográficos como idade, gênero, cor, município de moradia, escolaridade dos pais, atopia familiar, renda familiar, início da doença, tempo médio de doença, período de acompanhamento no serviço, internamento pela doença, uso de medicamentos e comorbidades associadas foram coletados durante as consultas em ficha elaborada para o estudo.
A gravidade da DA foi mensurada por meio do índice SCORAD (Scoring Atopic Dermatitis), que considera a extensão, gravidade da lesão e a presença de sintomas subjetivos, como prurido e perda de sono8. A doença foi classificada como leve (pontuação menor que 25), moderada (pontuação entre 25 e 50) ou grave (pontuação > 50)9.
Os questionários utilizados para avaliação da QV foram o Dermatitis Family Impact Questionnaire (DFI) e o Children`s Dermatology Life Quality Index (CDLQI)6, validados para o português brasileiro. O DFI avalia a interferência da DA na vida familiar, alterações emocionais, do sono, nas tarefas domésticas, na alimentação, nas atividades de lazer, no relacionamento conjugal e nos custos do tratamento. O CDLQI verifica o comprometimento da QV em diferentes aspectos: sintomas, sentimentos, lazer, escola, relações pessoais, sono e tratamento.
Ambos são compostos por 10 questões referentes à última semana. Cada resposta recebe um escore de 0 a 3 pontos. Quanto maiores os valores desse escore, maior é o impacto da doença na QV, ou seja, pior é a qualidade de vida. O valor máximo obtido é de 30 pontos. Foi avaliada a qualidade de vida e a gravidade da DA de acordo com as seguintes características: sexo, raça, escolaridade dos cuidadores, renda familiar, idade de início da doença, tempo médio de doença e uso de imunossupressor.
A análise estatística foi realizada usando o software de SPSS (Statistical Software for Social Sciences), versão 20.0. As estatísticas descritivas foram relatadas por frequência e média ± desvio padrão (DP). As taxas de prevalência são mostradas como percentagens. O teste qui-quadrado foi utilizado para estudar a relação entre variáveis qualitativas. Foram utilizados testes não paramétricos (Mann Whitney ou Kruskal Wallis) para estudar a relação entre variáveis contínuas. A comparação entre os índices de QV entre si e com os escores de gravidade da doença foi realizada através da correlação de Spearman. A significância foi alcançada com p < 0,05.
RESULTADOS
A amostra foi composta por 62% (21) de crianças do gênero feminino, 56% (19) entre 10 e 15 anos e 44% (15) entre 4 e 9 anos. A média de idades dos pacientes foi 9,75 anos (DP ± 3,00) e dos pais 39,00 anos (DP ± 4,50).
A escolaridade dos pais foi em 44% (15) ensino fundamental (que é uma das etapas de educação básica no Brasil, com duração de nove anos) e 41% (14) ensino médio (que é a parte do ensino secundário ministrado aos adolescentes até 19 anos). A maioria dos cuidadores 94% (32) eram mães. A maioria dos pacientes 64,7% (22) apresentou história positiva para atopia familiar. A média da renda familiar mensal foi de R$ 2.337,00 (DP ± 674,57), equivalente a 537,24 euros (pela paridade do poder de compra em maio de 2018), com média de 4 pessoas por família, e 92% (31) residiam no Rio de Janeiro. Três responsáveis referiram ter deixado o emprego para cuidar dos filhos, pelas idas frequentes aos atendimentos médicos, tendo uma responsável referido ter trocado o emprego formal pelo informal (se tornou autônoma), pelo mesmo motivo.
Cerca de 26% (9) dos pacientes apresentaram sintomas no primeiro ano de vida e 74% (25) apresentaram os sintomas entre 2 e 5 anos de idade. O tempo médio de doença foi de 6,4 anos (DP ± 3,03), de diagnóstico da dermatite atópica foi de 5,8 anos (DP ± 0,7) e de acompanhamento no serviço foi de 17,88 meses (DP ± 24,66 meses). Internação por dermatite atópica foi relatada por 41% (14) dos pacientes, sendo que 64% (9) destes se internaram mais de uma vez pela doença, com média de 9 dias (7-30) de internamento. Todos os pacientes foram internados por infecção secundária com piora da gravidade da dermatite atópica, devido a baixas condições de higiene, cuidados precários com a pele e baixa adesão ao tratamento. Um paciente de 11 anos, masculino com DA grave, ficou internado por 30 dias por infecção secundária associada à depressão. Em torno de 53% (18) pacientes estavam em uso regular de anti-histamínico em doses padronizadas para a idade (13 pacientes em uso de hidroxizine, um em uso de dexclorfeniramida, dois em uso de cetirizina e outros dois em uso de loratadina - que são os anti-histamínicos disponibilizados gratuitamente pelo hospital), 9% (3) em uso de loratadina apenas quando apresentavam prurido, 11% (4) estavam em uso de imunossupressor (todos usando metotrexate que, apesar de ser off-label, é eficaz para a DA grave e disponibilizado pelo hospital gratuitamente para os pacientes, 18% (6) em uso de corticoesteroide oral durante o período, 9% (3) estavam em uso de corticoesteroides tópicos (por até 10 dias) e 9% (3) em uso tópico de inibidores de calcineurina (por até 14 dias).
As comorbidades mais prevalentes foram a rinite em 67% (23) com sensibilização aos ácaros domésticos (Dermatophagoides pteronyssinus, Dermatophagoides farinae e Blomia tropicalis), asma em 38% (13), obesidade em 20% (7) e alergia alimentar em 11% (4) dos pacientes (Quadro1). Três pacientes apresentaram alergia ao leite de vaca e um paciente, ao ovo. Apenas um responsável referiu que a alergia alimentar precedeu os sintomas da dermatite atópica, os outros não souberam precisar. Outros inalantes (epitélio de animais, pólens, fungos, etc.) não foram avaliados, por não estarem disponíveis no hospital, durante o período de avaliação.
Quadro 1 Características socioeconômicas e clínicas da amostra
| Variáveis | n=34 |
|---|---|
| Sexo n (%) | 13 (38) |
| Masculino | |
| Feminino | 21 (62) |
| Idade dos pacientes n (%) | 15 (44) |
| 4-9 anos | |
| 10-15 anos | 19 (56) |
| Média (DP) | 9.75 (3.00) |
| Idade dos cuidadores Média (DP) | 39 (4.50) |
| Escolaridade dos cuidadores n (%) | 15 (44) |
| Ensino fundamental | |
| Ensino médio | 14 (41) |
| Ensino superior | 5 (15) |
| Rendafamiliar Média (DP) | R$ 2.337,00 (674,57) |
| Idade de início dos sintomas | 9 (26) |
| < 1 ano | |
| 2 a 5 anos | 25 (74) |
| Tempo de doença (anos) Média (DP) | 6,4 (3.03) |
| Tempo de diagnóstico (anos) Média (DP) | 5.8 (0.70) |
| Tempo de acompanhamento (meses) Média (DP) | 17,88 (24.66) |
| Comorbidades (%) | 23 (67) |
| Rinite alérgica | |
| Asma brônquica | 13 (38) |
| Obesidade | 7 (20) |
| Alergia alimentar | 4 (11) |
| Tratamento medicamentoso n (%) | 18 (53) |
| Anti-histamínico oral contínuo | |
| Anti-histamínico oral sob demanda | 3 (9) |
| Imunossupressor (metotrexato) | 4 (11) |
| Corticosteroide oral (curso curto) | 6 (18) |
| Corticosteroide tópico (curso curto) | 3 (9) |
| Inibidor da calcineurina (curso curto) | 3 (9) |
A média do SCORAD foi 29,14 (DP ± 14,85) o escore variou de 0 a 81 e, segundo a classificação, 32% (11) leve, 44% (15) moderada e 24% (8) grave. A média do CDLQI foi 7,32 (DP ± 5,91) e do DFI de 12,62 (DP ± 7,34).
A piora da qualidade de vida dos familiares (DFI) foi relacionada ao efeito, na vida do principal responsável, provocado pela ajuda com o tratamento dos pacientes, seguido pelas despesas com a doença; enquanto o menor impacto foi relacionado à preparação da comida/alimentação e ao relacionamento entre os familiares (Quadro 2). Nas crianças/adolescentes, os piores índices na qualidade de vida (CDLQI) foram causados pelo prurido (domínio sintomas e sentimentos) e alteração de sono (domínio sono); os índices de menores pontuações foram os relacionados ao relacionamento com amigos e bullying (domínio relações pessoais) (Quadro 3).
Quadro 2 Questionário Dermatitis Family Impact Questionnaire (DFI)
| Domínios (n=34) | Média (DP) |
|---|---|
| Interferência nas tarefas domésticas Interferência no preparo das refeições e alimentação Perturbação no sono Interferência nas atividades de lazer Tempo gasto em compras Gastos com o tratamento Sentimentos de cansaço e exaustão Perturbação emocional Interferência no relacionamento conjugal Interferência global na vida do principal cuidador Escore total | 1.23 (1.00) 1.0 (1.08) 1.17 (1.17) 1.11 (1.05) 1.11 (1.20) 1.85 (0.87) 1.61 (1.02) 1.05 (1.10) 0.73 (1.06) 1.91 (0.98) 12.73 (7.10) |
Quadro 3 Questionário Children`s Dermatology Life Quality Index (CDLQI)
| Domínios (n=34) | Média (DP) |
|---|---|
| Prurido | 1.60 (0.8) |
| Constrangimento | 0.97 (0.92) |
| Interferência nas amizades | 0.29 (0.24) |
| Interferência no vestuário | 0.79 (0.86) |
| Interferência nas atividades de lazer | 0.47 (0.84) |
| Interferência nas atividades esportivas | 0.76 (1.08) |
| Interferência nas atividades escolares e férias | 0.5 (0.81) |
| Bullying | 0.32 (0.75) |
| Interferência no sono | 1.02 (1.09) |
| Perturbação causada pelo tratamento | 0.76 (0.90) |
| Escore total | 7.47 (5.75) |
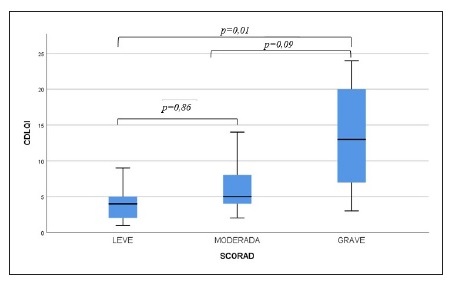
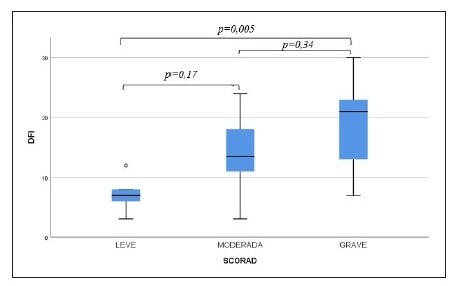
Observou-se diferença significativa na qualidade de vida dos pacientes (p = 0,01) e cuidadores (p = 0,005) entre os pacientes com DA leve e grave que não foi encontrada entre aqueles com DA leve e moderada, nem entre moderada e grave (Figuras 1 e 2). A avaliação da qualidade de vida de acordo com a idade dos pacientes, gênero, escolaridade dos cuidadores e tempo de acompanhamento no serviço não demonstrou diferença estatística relevante. Os índices de qualidade de vida dos cuidadores (ρ = 0,62; p < 0,0001) e dos pacientes (ρ = 0,53; p = 0,001) mostraram uma correlação positiva e moderada com o SCORAD e entre si (ρ = 0,64; p < 0,0001).
DISCUSSÃO
A DA é mais prevalente na infância; 50% desses pacientes desenvolvem outros sintomas alérgicos no primeiro ano de vida (2). Aproximadamente 60% dos pacientes desenvolvem DA no primeiro ano de vida, e 90% nos primeiros 5 anos (1). Na casuística apresentada, 26% iniciaram os sintomas no primeiro ano de vida (menos que o relatado na literatura), e 74% apresentaram início dos sintomas entre dois e cinco anos. A atopia familiar foi observada em aproximadamente 65% dos pacientes, o que é um fator de risco para o desenvolvimento da DA1.
Do total, 67% apresentava rinite, 38% asma e 11% alergia alimentar. De acordo com a literatura, aproximadamente um terço dos pacientes com DA desenvolve asma, e dois terços desenvolvem rinite alérgica1. Sabe-se que a DA pode estar associada à alergia alimentar, embora não existam dados recentes sobre essa proporção1.
A DA representa um fardo significativo para os recursos de assistência à saúde e qualidade de vida dos pacientes. Os fatores que contribuem para o estresse familiar incluem privação do sono, perda de emprego, tempo necessário para cuidar da dermatite atópica e custos financeiros2,3, como observado nas respostas dos questionários. Os custos financeiros para a família e a comunidade incluem custos diretos médicos e hospitalares dos tratamentos, além de custos indiretos decorrentes da perda de emprego. Na população estudada, 41% dos pacientes apresentaram ao menos uma internação, o que aumenta os custos com a doença e interfere negativamente na qualidade de vida da criança/adolescente e dos cuidadores. Esse alto índice de internamento pode ser provavelmente pelas baixas condições de higiene, poucos cuidados com a saúde, condições de moradia ruins, controle ambiental inadequado e baixo poder económico dessa população.
Na qualidade de vida dos pacientes, os fatores mais prevalentes foram o prurido e o impacto no sono, enquanto dos pais foi o efeito provocado pela ajuda com o tratamento dos pacientes, seguido pelas despesas com a doença. Os gastos com o tratamento são altos, pois são necessários sabonetes, hidratantes, medicamentos, transporte para a realização das consultas e dos exames complementares (quando necessários), entre outros. Esse efeito nos custos da doença pode ser explicado pelas características socioeconômicas e regionais presentes em nossa amostra, visto que a maioria reside em comunidades e é atendida no Sistema Único de Saúde. Os custos da DA são elevados e comparáveis a doenças como psoríase e asma, estimados em cerca de um bilhão anual nos EUA10.
Políticas públicas são importantes na implementação da diminuição dos custos de doenças crônicas, tendo o médico generalista e o médico de família um papel fundamental.
Em Portugal, existe a Rede Médico-Sentinela que funciona como um sistema de vigilância de doenças crônicas11. No Brasil, os médicos de família podem auxiliar a comunidade com os cuidados básicos e preventivos de saúde. Nos hospitais e em postos de saúde, poderia ser instituída uma sala de espera para os pacientes com doenças crônicas e seus familiares, antes dos atendimentos médicos. Haveria um programa de educação terapêutica multidisciplinar, com o auxílio de outros profissionais de saúde como enfermeiros, psicólogos, fisioterapeutas, nutricionistas e assistentes sociais com o objetivo de orientações sobre a doença, dando responsabilidade aos pacientes e aos seus responsáveis para contribuírem com as medidas preventivas e o tratamento, aumentando assim o vínculo com a equipe, a adesão e melhorando o controle da DA.
Em um estudo chinês, os três itens no questionário CDLQI com pontuações mais altas foram o prurido, problemas de humor e distúrbios no sono nos pacientes com DA. Distúrbios no sono, fadiga e problemas de humor foram os três itens do questionário do DFI com maior pontuação12.
Em 2009, um estudo brasileiro realizado por Alvarenga TM e cols. mostrou em relação à pontuação do questionário DFI, maior impacto para os domínios que avaliam despesas com o tratamento, assim como foi evidenciado na nossa população, além do efeito sobre as compras da família, também a alteração do sono em outros membros da família e a dermatite atópica como causa de cansaço e exaustão para os familiares13.
Em 2017, Carvalho e cols. demonstraram a média do índice de QV da família de 9,1 (± 6,7), sendo os gastos com o tratamento, sentimento de exaustão e prejuízos no sono, os domínios mais frequentemente afetados14. Alvarenga e Caldeira, também no Brasil, descreveram índices menores (8,5 ± 4,4)13. Foram observados índices maiores em nosso estudo com DFI de 12,62 (DP ± 7,34).
Quando comparamos com o estudo realizado de 2009, podemos explicar os piores índices encontrados na nossa população por ser composta na maioria por pacientes com DA moderada/grave, enquanto na outra amostra a maioria era composta por DA leve. Mas isso não explica os dados encontrados em 2017, pois o SCORAD foi semelhante ao encontrado na nossa população.
Nesse mesmo estudo brasileiro realizado por Carvalho e cols., o SCORAD variou de 0 a 77,8, sendo que 31,7% dos pacientes apresentavam DA leve, 36,6% DA moderada e 31,7% DA grave14, dados semelhantes aos encontrados em nosso estudo. A gravidade da DA varia conforme a região. No entanto, a proporção de doentes graves é menor que moderados e leves15. Um estudo realizado com 78.300 pacientes adultos com DA em Portugal (0,7-1,6% da população adulta portuguesa) atendidos em 2017, demonstrou que 40-45% tinham doença moderada ou grave, confirmando que a DA representa uma pequena proporção da população geral de DA15. Das 22 354 crianças portuguesas menores que 16 anos, 3214 (14,4%) tinham DA leve. Em outro estudo nacional realizado em Portugal em 2018, Carvalho D. et al. relataram, em uma amostra de 162 pacientes (adultos e crianças), que 87% dos pacientes estavam com DA moderada a grave, de acordo com o PO-SCORAD (41,8% moderado e 45,5% grave, respectivamente)16. Apesar de terem usados outros questionários para a qualidade de vida dos pacientes nesse estudo, foi demonstrado que a DA tem um forte impacto negativo na qualidade de vida, e “sintomas” é o domínio com maior impacto, tanto para adultos como para crianças16.
Em 2015, no Pará, foi realizado um estudo que mostrou a pontuação média sendo de 5,4 ± 5,1 para CDLQI, 6,6 ± 4,5 para DFI e 28,3 ± 19,8 para SCORAD17, 55% meninas, idade média 9,5 ± 3,2, sendo 51% entre 5 a 9 anos.
Os índices do CDLQI e do DFI também foram menores, quando comparados a nossa amostra, mas o SCORAD, a média de idade, a prevalência pelo gênero feminino foram semelhantes. Na amostra estudada, a maioria era composta por crianças entre 10 e 15 anos (56%); enquanto, no Pará, a maioria era entre 5 a 9 anos (51%).
A maioria das famílias ganha menos que R$ 2.500,00 por mês, e 68% dos pacientes apresentam DA moderada/grave com maior impacto nos custos. A maioria dos cuidadores era composta por mães 94%, sendo que 59% eram donas de casa, para ficarem mais disponíveis ao tratamento dos filhos. Um estudo australiano avaliou o impacto nas famílias de cuidadores de crianças com DA e demonstrou que cuidar de uma criança com DA moderada ou grave foi significativamente mais estressante do que cuidar de uma criança com diabetes mellitus tipo118. O tempo gasto por dia no tratamento de crianças com DA era de 1,5 a 3 horas nesse estudo18. A sobrecarga causada por cuidar desses pacientes gera conflitos entre os pais e entre os outros filhos do casal, alterando a estrutura familiar13.
Em um estudo polonês, a qualidade de vida das mães foi mais afetada, quando comparada a dos pais. Na Polônia, assim como no Brasil, em muitas famílias, a mãe fica responsável pelos cuidados com os filhos e com a casa, dispensando mais tempo nos cuidados com a doença, interferindo negativamente nas suas atividades diárias19.
A alteração do sono pode afetar tanto as crianças e adolescentes, como os seus cuidadores. Fennessy M e cols. relataram que pacientes com dermatite atópica grave apresentaram uma média de 2,1 horas perdidas por noite, enquanto a estimativa de perda de sono dos pais foi de 1,9 horas por noite4. As crianças com DA demonstram com mais frequência cansaço e irritabilidade durante o dia, considerados relacionados à falta de sono20.
Quanto maior a gravidade da DA, pior a qualidade de vida dos pacientes (p = 0,01) e dos cuidadores (p = 0,005). Kim e col. realizaram um estudo semelhante na Coréia, em 2012, comprovando a correlação entre a gravidade da doença e o impacto dessa dermatose sobre qualidade de vida dos familiares e pacientes5. No Brasil, Alvarenga e col. em 2009 demonstraram que a DA interferiu negativamente na qualidade de vida dos pacientes pediátricos e dos familiares13.
Em concordância com o estudo realizado no Pará14, em 2015, nosso estudo demonstrou a correspondência entre a gravidade da doença (SCORAD) e a qualidade de vida do paciente (CDLQI) e do respectivo responsável (DFI). Quanto maior o SCORAD, menor a qualidade de vida da família21.
É importante identificar os pacientes com menor qualidade de vida, podendo auxiliar na prevenção dos sintomas e doenças psiquiátricas, pois mostra como a pessoa enfrenta o fator estressante neste contexto6.
Os pacientes com DA e seus familiares devem ter uma abordagem multidisciplinar, a fim de melhorar a qualidade de vida, além de auxiliar na prevenção das exacerbações da doença e conscientizar os cuidadores e pacientes sobre os cuidados com a saúde.
Uma limitação do estudo realizado foi uma amostra de conveniência, uma vez que foram selecionados pacientes do ambulatório de dermatologia, em sua maioria, casos moderados/graves. Outra restrição do estudo, foi a avaliação de apenas pacientes do SUS (Sistema Único de Saúde), ou seja, pacientes com níveis socioeconómicos superiores não foram inseridos no estudo.
CONCLUSÃO
A DA interfere negativamente na qualidade de vida dos pacientes e de seus familiares, sendo os piores índices relacionados à maior gravidade da doença. A interferência global da DA na vida dos cuidadores apresentou os piores índices; enquanto, nas crianças e adolescentes, o prurido foi o mais significativo.
O uso dos questionários de qualidade de vida dos pacientes e de seus cuidadores é um recurso que deve ser usado pelos médicos durante as consultas, para avaliar o perfil da população atendida, com o objetivo de um tratamento individualizado e novas estratégias terapêuticas.