Introdução
O cancro da laringe é a segunda neoplasia mais comum do trato aero-digestivo superior, a seguir ao carcinoma da cavidade oral1. Em 2020 em Portugal, foram detetados 529 novos casos e foi responsável por 329 mortes1. Afeta mais indivíduos do sexo masculino do que do sexo feminino, numa proporção global de 7:11.
O prognóstico varia entre pacientes com o mesmo estágio, variando com o estado imune e o tipo histológico2.
Uma vez que os diferentes estádios da doença têm as suas próprias características, o estadiamento por si só não é suficiente para prever o prognóstico e o risco de recorrência do carcinoma da laringe3.
As respostas inflamatórias desempenham um papel vital no desenvolvimento e na progressão de um elevado número de tumores4.
O rácio de neutrófilos/linfócitos (RNL) é um marcador inflamatório e está associado a pior prognóstico em várias neoplasias3-5. Recentemente foi também associado a pior prognóstico no carcinoma da laringe6,7.
Sendo os neutrófilos células inflamatórias, uma possível explicação é que eles representem o estado inflamatório do tumor2),(8. Os neutrófilos produzem fatores de crescimento endotelial vascular, promovendo a angiogénese, crescimento celular e facilitando a invasão e metástases tumorais2),(9),(10. Para além disso, os neutrófilos podem secretar espécies reativas de oxigénio, óxido nítrico e arginase9 que por sua vez podem suprimir os linfócitos e as células natural killer2. Por outro lado, os linfócitos são um componente fundamental do sistema imunitário, que podem suprimir a proliferação de células tumorais e metástases, sendo que uma descida nos linfócitos pode indicar um pior prognóstico2),(10),(11.
Neste estudo foi realizada uma avaliação entre o RNL e a sobrevida dos pacientes com carcinoma da laringe tratados no nosso centro. Na literatura existe muita heterogeneidade no ponto de cutoff usado para o RNL a partir do qual se considera existir maior risco de mortalidade. A meta-análise mais recente sobre o tema estipula um cutoff de 32.
Material e Métodos
Estudo retrospetivo que incluiu 118 doentes com carcinoma da laringe tratados na nossa instituição.
O RNL foi calculado através da divisão do número de neutrófilos pelo número de linfócitos.
Foi avaliado o RNL antes do tratamento, para além de características demográficas e estádio prognóstico da American Joint Committee on Cancer. O estudo analítico foi obtido entre uma a duas semanas antes da cirurgia ou início de tratamento médico. Foram excluídos os doentes que apresentavam infeções agudas no momento do estudo analítico. Foi utilizada a regressão de Cox para cada uma das variáveis isoladamente para estudar a associação entre estas e a sobrevida. De seguida, as variáveis com um resultado estatisticamente significativo (p<0,05) foram incluídas numa análise multivariada para exclusão de potenciais fatores de confundimento.
Foi ainda utilizado o método de Kaplan-Meier para comparação da sobrevida entre grupos com RNL menor que 3 ou maior ou igual a 3.
Resultados
A caracterização demográfica da população estudada e respetivo estádio prognóstico está sumarizada na tabela 1.
Obtivemos uma valor mediano de RNL na nossa amostra de 2,57, com uma amplitude interquartílica de 2,18.
Quando avaliamos a possível associação com a sobrevida das variáveis idade, sexo, hábitos tabágicos, hábitos etílicos, localização do tumor e tipo histológico, através da regressão de Cox, não obtivemos resultados estatisticamente significativos.
Por outro lado, o estádio prognóstico definido pela AJCC e o RNL apresentaram, isoladamente, uma associação estatisticamente significativa com a sobrevida, e mantiveram essa associação após uma regressão multivariada (tabela 2). Ou seja, existe uma associação estatisticamente significativa entre o RNL e a sobrevida, independente do estádio prognóstico, com um Hazard Ratio ajustado de 1,22 (p<0,001).
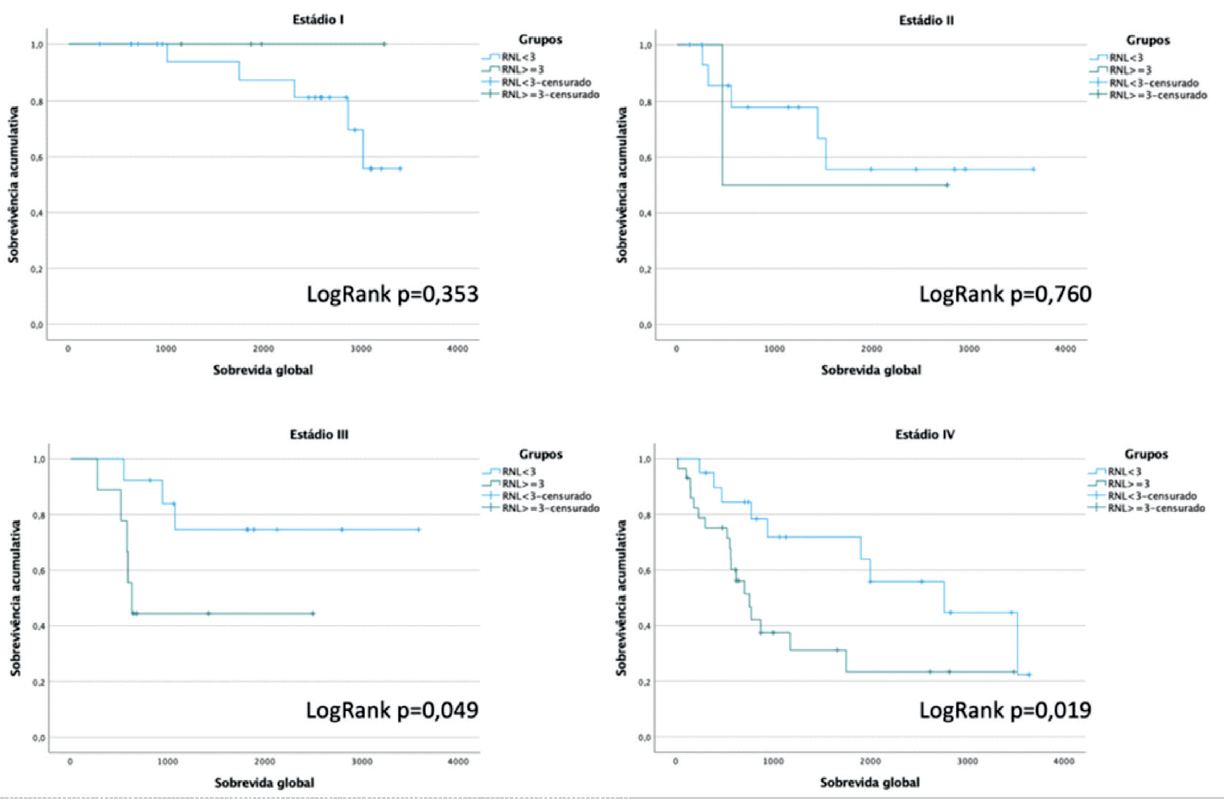
Quando comparámos, utilizando as curvas de Kaplan-Meier, os grupos de doentes com RNL menor que 3 e doentes com RNL maior ou igual a 3, subcategorizados por estádio, obtivemos resultados estatisticamente significativos para os estádios mais avançados, III e IV, com p=0,049 e p=0,019, respetivamente, no teste de Log-Rank (figura 1), mas não obtivemos resultados significativos para os estádios precoces.
Tabela 1 Características demográficas e estádio prognóstico
| (n=118) | ||
| Idade (anos) - média e DP | 62,8 ± 9,4 | |
| Sexo - n (%) | ||
| Masculino | 115 | (97,5) |
| Feminino | 3 | (2,5) |
| Tempo de observação (anos) - mediana e AIQ | 2,9 | (5,4) |
| Tabaco - n (%) | ||
| não fumador | 6 | (5,6) |
| ex-fumador | 21 | (19,6) |
| fumador ao diagnóstico mas deixou | 60 | (56,1) |
| fumador ao diagnóstico e manteve | 20 | (18,7) |
| Hábitos etílicos - n (%) | 58 | (87,9) |
| Tipo histológico - n (%) | ||
| Carcinoma epidermóide | 115 | (97,5) |
| Variante sarcomatóide | 2 | (1,7) |
| Variante verrucoso | 1 | (0,8) |
| Estadiamento - T - n (%) | ||
| Tis | 2 | (1,7) |
| T1 | 26 | (22,0) |
| T2 | 23 | (19,5) |
| T3 | 35 | (29,7) |
| T4a | 30 | (25,4) |
| T4b | 2 | (1,7) |
| Estadiamento - N - n (%) | ||
| N0 | 77 | (65,8) |
| N1 | 7 | (6,0) |
| N2a | 5 | (4,3) |
| N2b | 9 | (7,7) |
| N2c | 8 | (6,8) |
| N3a | 3 | (2,5) |
| N3b | 8 | (6,8) |
| Estadiamento - M - n (%) | ||
| M0 | 111 | (94,9) |
| M1 | 6 | (5,1) |
| Estádio prognóstico - n (%) | ||
| 0 | 2 | (1,7) |
| I | 26 | (22,2) |
| II | 18 | (15,4) |
| III | 22 | (18,8) |
| IVa | 31 | (26,5) |
| IVb | 12 | (10,3) |
| IVc | 6 | (5,1) |
| Localização - n (%) | ||
| Supraglote | 35 | (29,7) |
| Glote | 82 | (69,5) |
| Subglote | 1 | (0,8) |
| Tratamento Principal - (%) | ||
| TLM | 42 | (35,6) |
| Laringectomia Total | 50 | (42,4) |
| QTRT | 14 | (11,9) |
| RT | 4 | (3,4) |
| Tratamento paliativo | 8 | (6,8) |
| Tratamento Adjuvante pós-operatório - n (%) | ||
| não aplicável | 26 | (22,0) |
| vigilância | 46 | (39,0) |
| RT | 29 | (24,6) |
| QTRT | 17 | (14,4) |
| Neoplasias síncronas ou metácronas - n (%) | 20 | (16,9) |
| RNL - mediana e AIQ | 2,57 | (2,2) |
Nota: AIQ - Amplitude Inter-Quartílica; DP - Desvio Padrão; TLM - Transoral Laser Microsurgery; QTRT - Quimiorradioterapia; RT - Radioterapia; RNL - Rácio neutrófilos/linfócitos. *11 valores em falta para tabaco; 52 valores em falta para hábitos etílicos; 1 valor em falta para estadiamento - N; 1 valor em falta para estadiamento - M; 1 valor em falta para estádio prognóstico
Tabela 2 Hazard Ratios (HR)
| HR bruto | IC 95% | valor p | HR ajustado | IC 95% | valor p | |
|---|---|---|---|---|---|---|
| Estádio prognóstico | ||||||
| I | 0,035 | 0,009 - 0,127 | <0,001 | 0,047 | 0,012 - 0,177 | <0,001 |
| II | 0,097 | 0,029 - 0,321 | <0,001 | 0,093 | 0,026 - 0,331 | <0,001 |
| III | 0,08 | 0,025 - 0,257 | <0,001 | 0,12 | 0,037 - 0,391 | <0,001 |
| IVA | 0,14 | 0,049 - 0,402 | <0,001 | 0,119 | 0,040 - 0,354 | <0,001 |
| IVB | 0,279 | 0,087 - 0,895 | 0,032 | 0,28 | 0,085 - 0,921 | 0,036 |
| IVC | 1 | 1 | 1 | 1 | 1 | 1 |
| Rácio Neutrófilos/Linfócitos | 1,209 | 1,141 - 1,282 | <0,001 | 1,218 | 1,137 - 1,303 | <0,001 |
Discussão
O estádio prognóstico definido pela AJCC e o RNL apresentaram, isoladamente, uma associação estatisticamente significativa com a sobrevida, e mantiveram essa associação após uma regressão multivariada. Ou seja, existe uma associação estatisticamente significativa entre o RNL e a sobrevida, independente do estádio prognóstico, com um Hazard Ratio ajustado de 1,22 (p<0,001), do qual podemos inferir que por cada acréscimo de 1 unidade no RNL, existe 22% mais risco de morte.
Na literatura existe muita heterogeneidade no ponto de cutoff usado para o RNL a partir do qual se considera existir maior risco de mortalidade em várias neoplasias, incluindo nos carcinomas epidermóides da cabeça e pescoço2),(4, variando entre 1,88 e 4,002. A meta-análise mais recente sobre o tema estipula um cutoff de 32. Quando comparámos, utilizando as curvas de Kaplan-Meier os grupos de doentes com RNL menor que 3 e doentes com RNL maior ou igual a 3, subcategorizados por estádio, obtivemos diferenças estatisticamente significativos para os estádios mais avançados, III e IV, com p=0,049 e p=0,019, respetivamente, no teste de Log-Rank. Isto sugere que, o RNL elevado atua como um factor de mau prognóstico particularmente nos estádios mais avançados. Isso não significa que essa relação não exista nos estádios precoces, mas não obtivemos resultados significativos no nosso estudo.
Em suma, o RNL reflete o equilíbrio entre a resposta inflamatória do tumor e a resposta imunitária anti-tumor. A sua subida indica um resposta imunitária inadequada e a formação de um microambiente favorável ao crescimento tumoral, que se reflete no seu valor prognóstico, e isso parece ser mais relevante nos estádios avançados. É um marcador simples e de baixo custo que está amplamente disponível através de um estudo analítico. Este indicador poderá eventualmente ser utilizado para estratificação de doentes com maior risco, por exemplo, na indicação para tratamento complementar.
Conclusão
O RNL é um factor prognóstico independente para a sobrevida dos doentes com carcinoma da laringe. O RNL pode servir como um biomarcador de prognóstico custo-efetivo. Contudo, são necessários mais estudos que avaliem a praticabilidade desta avaliação.
Conflito de Interesses
Os autores declaram que não têm qualquer conflito de interesse relativo a este artigo.
Confidencialidade dos dados
Os autores declaram que seguiram os protocolos do seu trabalho na publicação dos dados de pacientes.