Introdução
A Nevrite Vestibular (NV), também designada por Vestibulopatia Unilateral Aguda (VUA), é uma síndrome vestibular periférica aguda, definida por uma perda súbita unilateral da função vestibular periférica, sem evidência de sintomas ou sinais neurológicos centrais ou auditivos agudos. 1
Desde o início do século XX que a disfunção vestibular aguda é conhecida e várias designações têm sido utilizadas na prática clínica. Termos como “neuronite vestibular” e “nevrite vestibular” foram inicialmente utilizados, enquanto na segunda metade do século XX começam a ser utilizados termos mais neutros, como “neuropatia vestibular” ou “Vestibulopatia Unilateral Aguda”. 1
A etiologia exata da NV é controversa. Isquemia e mecanismos auto-imunes foram apontadas como possíveis fatores etiológicos embora menos aceites do que a hipótese de reativação de vírus neurotrópicos, como os vírus herpes simplex (VHS) tipo 1 e 2 e herpes zoster. 1-4lguns autores encontraram alterações histopatológicas do nervo vestibular, em casos de NV, semelhantes a alterações induzidas por outras infeções virais, como herpes zoster oticus. 2 Outros autores identificaram, através de polimerase chain reaction (PCR), ADN do VHS tipo 1 no gânglio vestibular, em dois terços de doentes falecidos por outras causas. 4),(5 Estes dados parecem suportar a hipótese de que o gânglio vestibular pode ser um local de infeção latente por VHS-1, o que sustenta a hipótese de reativação de infeção viral. Contudo, teoricamente, qualquer vírus responsável por infeção da via aérea superior parece estar relacionado com a ocorrência de NV, em até 46% dos casos. 2 Esta associação levou a atribuição de outra designação histórica para a NV, a de “vertigem epidémica”. (6)
A NV é das causas mais comuns de patologia vestibular periférica aguda; um estudo populacional mostrou ser a terceira mais frequente, sendo primeira a Vertigem Posicional Paroxística Benigna e a segunda a doença de Ménière. 1),(7
Estudos epidemiológicos em populações do Japão e Croácia mostram que os homens e mulheres parecem ser igualmente afetados. Apesar de ocorrer em qualquer idade, a NV é rara nas crianças e tem uma maior prevalência entre os 30 e os 50 anos. (5,8) Em relação à incidência anual estimada da NV, Sekitani, T et al. reportaram 3,5 casos/100,000 habitantes/ano, (8 enquanto Adamec, Ivan et al. reportaram incidências de até 15,5 casos/100,000 habitantes/ano. 5
Os critérios de diagnóstico foram definidos, em 2022, pelo comité para a classificação das patologias vestibulares da sociedade Bárány e descrevem um quadro de vertigem, de instalação em pelo menos 24 horas, de moderada a severa intensidade, acompanhada de sintomas autonómicos (náuseas e vómitos) e oscilópsia, instabilidade postural e tendência de queda para o lado afetado. No exame objetivo, é possível identificar nistagmo espontâneo, geralmente horizonto-torsional, de direção fixa e exacerbado pela remoção da fixação visual. (1 A divisão superior do nervo vestibular, parece ser a mais afetada (55-100% dos casos), o que pode resultar do seu menor diâmetro e maior comprimento no interior do canal ósseo. 2),(9 Clinicamente, nestes casos, objetiva-se nistagmo espontâneo horizonto-rotatório, ao olhar conjugado, com fase rápida em direção oposta ao lado afetado e upbeat. Se estiver afetada a divisão inferior, o nistagmo é downbeat. Se ambas as porções estiverem afetadas, o nistagmo é horizonto-rotatório contralateral. 1),(9),(10 Segundo a lei de Alexander, durante a fase aguda da NV, a intensidade e amplitude da fase rápida do nistagmo aumentam quando o olhar é dirigido na mesma direção da fase rápida e diminuem quando o olhar é direcionado na mesma direção da fase lenta. 11 O teste de impulso cefálico (HIT) está tipicamente alterado no mesmo lado do ouvido afetado e os doentes apresentam desvios segmentares e axiais ipsilaterais (teste de Romberg e Fukuda alterados). 1),(12),(13 A otoscopia e acumetria não apresentam alterações. 1
O diagnóstico de NV é de exclusão, no entanto alguns métodos complementares de diagnóstico podem evidenciar disfunção vestibular: a videonistagmografia (VNG) mostra redução ou ausência de resposta no lado afetado (exceto se estiver apenas afetada a divisão inferior), os potenciais evocados miogénicos vestibulares (VEMP) ajudam a distinguir qual a divisão do nervo afetada (se envolvida a divisão superior, os VEMP oculares estão alterados e os VEMP cervicais estão normais, enquanto se existir envolvimento da divisão inferior verifica-se o contrário) e o video-HIT (v-HIT) mostra uma redução no valor de ganho do reflexo vestíbulo-ocular (VOR) inferior a 0,7 e com uma diferença entre os dois lados de pelo menos 0,3. O v-HIT ajuda a distinguir entre lesões periféricas e centrais, uma vez que um v-HIT normal não é compatível com VUA/NV. (1
Tipicamente o quadro agudo tem uma melhoria nos primeiros três dias desde o início dos sintomas, havendo uma melhoria progressiva ao longo de semanas. 1),(10 Em alguns doentes há uma melhoria espontânea dos sintomas, enquanto outros necessitam ser medicados para ambulatório ou necessitar de internamento hospitalar de acordo com a intensidade do quadro. A terapêutica da NV assenta em três pilares essenciais: terapêutica sintomática, terapêutica específica e reabilitação vestibular. 11 A terapêutica sintomática inclui fluidoterapia, se intolerância alimentar total, antieméticos (metoclopramida ou ondansetrom) e supressores da atividade vestibular (como beta-histina, dimenidrato ou diazepam). 11 Em relação ao tratamento etiológico, embora a teoria viral seja a mais aceite na comunidade científica, os fármacos antivirais, como o valaciclovir, não parecem influenciar a atividade da doença. 14 Em relação à utilização de corticoterapia na NV, os resultados na literatura são controversos. Alguns estudos mostram que não existe evidência científica que suporte que a sua utilização seja eficaz a produzir uma melhoria clínica, 15 enquanto outros mostram que pode melhorar a parésia do canal afetado a curto-prazo nas provas calóricas. 16 A reabilitação vestibular é um tratamento seguro e eficaz para a disfunção vestibular periférica unilateral e pode resolver sintomas e melhorar o funcionamento a médio prazo. 12
O presente estudo procura caracterizar a população com diagnóstico de NV durante um período de cinco anos, num hospital terciário em Portugal. Foi avaliada a influência de várias características clínicas como fator de risco para internamento prolongado (duração maior ou igual a 8 dias).
Material e Métodos
Estudo de coorte retrospectivo. Foi realizada a revisão dos processos clínicos dos doentes internados entre janeiro de 2019 e dezembro de 2023, com diagnóstico de NV, no Serviço de ORL de um hospital terciário, em Portugal. Foram identificados os processos clínicos através da pesquisa informática dos doentes com o código diagnóstico H81.2 - Neuronite Vestibular do ICD-10. Foram excluídos os casos em que os doentes apresentavam outros sinais e sintomas otológicos concomitantes, como hipoacúsia, otorreia ou acufenos, ou sinais neurológicos. Foram analisadas variáveis epidemiológicas (género, idade, mês e trimestre do ano de ocorrência) e clínicas (lateralidade, existência de recorrência dos episódios, presença de comorbilidades, grau de nistagmo à admissão e na alta). Foram notados os métodos de diagnóstico utilizados, valor do ganho do VOR à admissão (nos doentes que realizam v-HIT nas primeiras quatro semanas desde o início do quadro), terapêutica efetuada e número de dias de internamento. Foi notado o tempo até à consulta de reavaliação e notada a presença de sintomatologia nessa data. As variáveis categóricas foram descritas em frequência e percentagem, enquanto as variáveis quantitativas foram descritas pela mediana e desvio-padrão. Foram definidos dois grupos com base no tempo de internamento - menos (<) de 8 dias ou maior ou igual (≥) a 8 dias (definido como “internamento prolongado”) - e foi realizada uma análise de variância fatorial (ANOVA) para avaliar o efeito das características epidemiológicas e clínicas nos internamentos prolongados. A análise estatística foi realizada através do software SPSS® (Statistical Package fot the Social Sciences - IBM Corp. 2017, IBM Statistics for Windows, Version 26.0. Armonk, NY: IBM Corp.) para Microsoft Windows®. A significância estatística foi definida para um valor de p ≤ 0,05.
Resultados
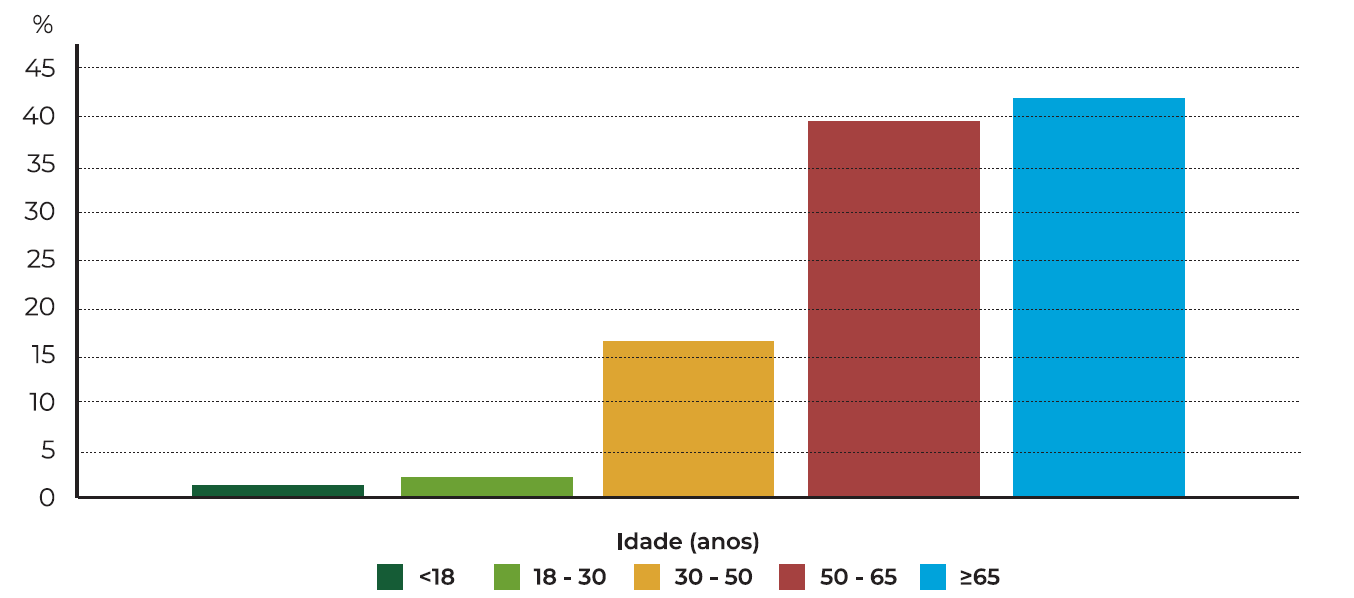
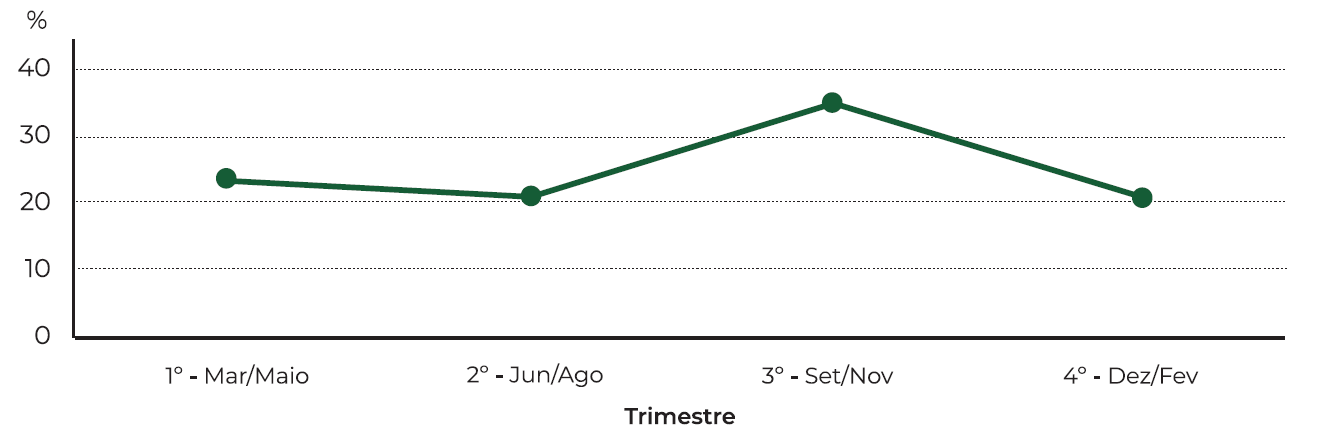
Foram incluídos 99 casos de doentes diagnosticados com NV e internados no Serviço de ORL para tratamento médico, durante o período de janeiro de 2019 a dezembro de 2023. Verificou-se que a maior parte dos doentes eram mulheres (n=57, 57,6%). (Tabela 1) A idade mediana ao diagnóstico foi de 62±14,3 anos (13-89 anos), sendo que 41 doentes (41,4%) apresentavam mais de 65 anos. (Gráfico 1) Os doentes com idade >65 anos relacionaram-se com a necessidade de um internamento prolongado (p=0,038). O trimestre de setembro, outubro e novembro foi o que registou maior ocorrência de episódios de NV (34,3%), sendo que novembro e dezembro foram os meses em que se registaram mais episódios (n=12, 12,1%). (Gráfico 2 e Tabela 2)
Tabela 1 Características Demográficas
| Características demográficas | N | % | Valor p |
| Sexo | 0,215 | ||
| Masculino | 42 | 42,4 | |
| Feminino | 57 | 57,6 | |
| Subgrupo de idade | 0,038 | ||
| <18 anos | 1 | 1 | |
| 18-30 anos | 2 | 2 | |
| 30-50 anos | 16 | 16,2 | |
| 50-65 anos | 39 | 39,4 | |
| ≥65 anos | 41 | 41,4 | |
| Total | 99 | 100% |
Tabela 2 características relativas à sazonalidade
| Características demográficas | N | % | Valor p |
| Mês do ano | |||
| Janeiro | 7,0 | 7,07 | |
| Fevereiro | 5,0 | 5,05 | |
| Março | 9 | 9,09 | |
| Abril | 5 | 5,05 | |
| Maio | 10 | 10,1 | |
| Junho | 6 | 6,06 | |
| Julho | 7 | 7,07 | |
| Agosto | 5 | 5,05 | |
| Setembro | 11 | 11,11 | |
| Outubro | 10 | 10,10 | |
| Novembro | 12 | 12,12 | |
| Dezembro | 12 | 12,12 | |
| Trimestre do ano | 0,810 | ||
| 1º - março, abril, maio | 23 | 23,2 | |
| 2º - junho, julho, agosto | 21 | 21,2 | |
| 3º - setembro, outubro e novembro | 34 | 34,3 | |
| 4º - dezembro, janeiro e fevereiro | 21 | 21,2 | |
| Total | 99 | 100% |
Quanto à lateralidade, a maioria dos episódios foram à esquerda (n=52, 52,5%). A maioria (90,9%) dos doentes não apresentavam antecedentes do foro otológico. Em 7 (7,1%) doentes registou-se história de recorrência. No que diz respeito aos antecedentes pessoais, objetivou-se que 51 doentes (51,5%) tinham Hipertensão Arterial (HTA), 14 doentes (14,1%) tinham Diabetes Mellitus (DM), 40 doentes (40,4%) tinham dislipidemia, 21 doentes (21,2%) história de ansiedade e/ou depressão e 7 doentes (7,1%) tinham doença coronária. Verificou-se uma relação estatisticamente significativa entre a presença de DM (p=0,017) e a necessidade de internamento prolongado. Não se verificou uma relação estatisticamente significativa entre as restantes variáveis. (Tabela 3)
Tabela 3 Características Clínicas
| Características demográficas | N | % | Valor p |
| Lateralidade | 0,425 | ||
| Esquerdo | 47 | 47,5 | |
| Direito | 52 | 52,5 | |
| Comorbilidades ORL | 0,643 | ||
| Sim | 9 | 9,1 | |
| Não | 90 | 90,9 | |
| Episódios recorrentes | 0,052 | ||
| Sim | 7 | 7,1 | |
| Não | 92 | 92,9 | |
| Antecedentes Pessoais | |||
| HTA | 51 | 51,5 | 0,887 |
| DM | 14 | 14,1 | 0,017 |
| Dislipidémia | 20 | 40,4 | 0,701 |
| Ansiedade/depressão | 21 | 21,2 | 0,454 |
| Doença coronária | 7 | 7,1 | 0,784 |
| Total | 99 | 100% |
Quanto ao exame objetivo, todos os doentes apresentaram nistagmo espontâneo, horizonto-rotatório ou torsional, a maioria dos doentes (n=70, 70,7%), com grau III segundo as leis de Alexander, 25 doentes (25,3%) com grau II e apenas 4 doentes (4%) com grau I. (Tabela 4) O grau do nistagmo à apresentação apresentou uma correlação com a necessidade de um internamento prolongado (p=0,018).
Tabela 4 Características Do Nistagmo
| N | % | Valor p | |
| Grau do nistagmo à admissão | 0,018 | ||
| 0 | 0 | 0 | |
| I | 4 | 4 | |
| II | 25 | 25,3 | |
| III | 70 | 70,7 | |
| Grau do nistagmo na alta | 0,970 | ||
| 0 | 46 | 46,5 | |
| I | 45 | 45,5 | |
| II | 8 | 8,1 | |
| III | 0 | 0 | |
| Total | 99 | 100% |
A maior parte dos doentes (n=64, 64,6%) foram avaliados por Neurologia. No Serviço de Urgência ou durante o internamento, a maioria dos doentes (n=77, 77,8%) realizaram métodos complementares de diagnóstico imagiológicos (MCDTs): 61 (61,6%) realizaram Tomografia Computorizada (TC) e 16 realizaram TC e Ressonância Magnética (RM) (16,2%). Em apenas 22 casos (22,2%), o diagnóstico foi feito com base nos achados clínicos. Nos 29 doentes que realizaram v-HIT nas primeiras 4 semanas desde o início do quadro, foi considerado o valor do ganho do VOR, o seu valor mediano no ouvido afetado foi de 0,4797±0,05. Este valor não apresentou relação com um internamento prolongado (p=0,605). (Tabela 5)
Tabela 5 Características Relativas Ao Diagnóstico
| Valor p | |||
| Avaliação por Neurologia | N | % | |
| Sim | 64 | 64,6 | |
| Não | 35 | 35,4 | |
| Exame de imagem | N | % | |
| TC | 61 | 61,6 | |
| TC + RM | 14 | 14,2 | |
| Não | 22 | 22,2 | |
| v-HIT | N | VOR | 0,605 |
| Sim | 29 | 0,4797±0,05 | |
| Não | 70 | - | |
| Total | 99 | 100% |
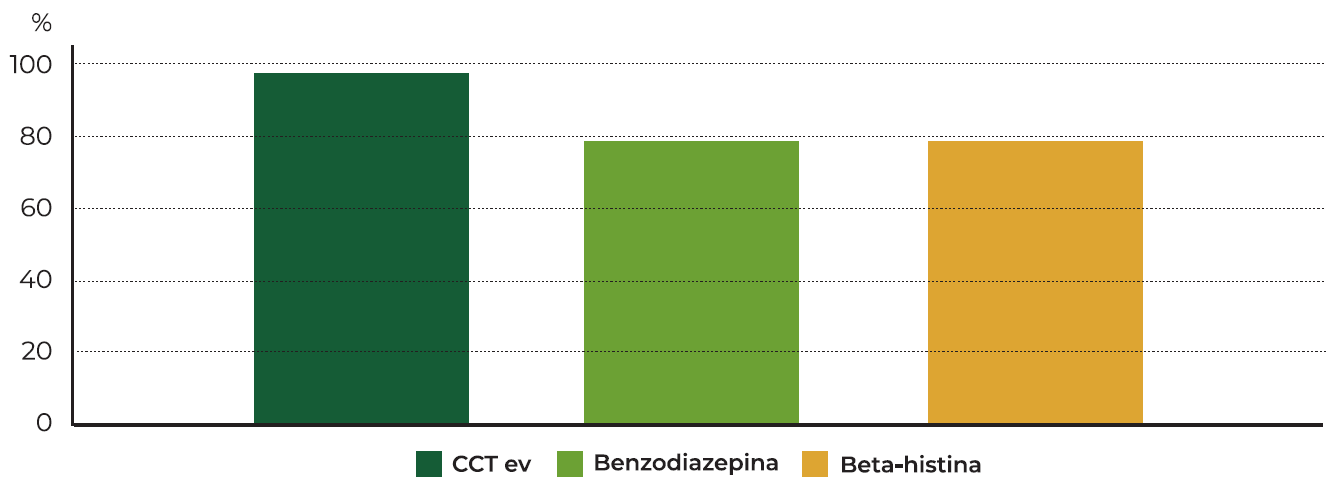
O valor mediano de dias de internamento foi de 4±3,3 dias, sendo que 81 doentes (81,8%) tiveram um internamento de duração inferior a 8 dias, enquanto 18 doentes tiveram um internamento de duração igual ou superior a 8 dias. Relativamente à terapêutica, a 97% dos doentes foram tratados com corticoterapia endovenosa (dexametasona 4mg id ou 2id), 78,8% com benzodiazepina e 77,8% com beta-histina (16mg 3id). (Tabela 6 e Gráfico 3) Nenhuma das terapêuticas ou grupos de terapêuticas se correlacionaram com a necessidade de um internamento prolongado.
Tabela 6 Características Relativas À Evolução Clínica
| Valor p | |||
| Duração do internamento | N | % | |
| < 8 dias | 81 | 81,8 | |
| ≥ 8 dias | 18 | 18,2 | |
| Terapêutica realizada | |||
| CCT ev1 | 97 | 97 | 0,857 |
| Benzodiazepina | 78 | 78,8 | 0,618 |
| Beta-histina | 77 | 77,8 | 0,214 |
| Tempo até consulta de follow-up | |||
| < 1 mês | 61 | 61,6 | |
| 1-2 meses | 20 | 20,2 | |
| > 2 meses | 12 | 12,1 | |
| Sem follow-up | 6 | 3 | |
| Sintomas na consulta de reavaliação | N | % | |
| Não | 48 | 48,5 | |
| Sim | 45 | 45,5 | |
| Sem follow-up | 6 | 3 | |
| Total | 99 | 100% |
1 Corticoterapia endovenosa
À data de alta, 46,5% dos doentes não apresentava nistagmo, enquanto se verificou que 45,5% dos doentes apresentava grau I e apenas 8,1% apresentava grau II. (Tabela 4) A consulta de seguimento realizou-se numa mediana de 26±26,4 dias (6-150 dias), apresentando-se 48,5% dos doentes assintomáticos nessa data. (Tabela 6)
Discussão
Analisando as características demográficas, verificámos algumas diferenças em relação à literatura atual no que diz respeito ao sexo e idade dos doentes. 1),(5),(17Adamec, Ivan et al., numa população de 79 doentes, não identificaram preponderância entre o sexo (rácio homem:mulher 1:1.1), enquanto que no nosso estudo identificamos uma ligeira preponderância do sexo feminino (n=57, 57,6%) 5 Na literatura, a faixa etária mais afetada é dos 30/40 até aos 50 anos, enquanto no nosso estudo o grupo dos 30 aos 50 anos apenas representou 16,2% dos doentes. 1),(5),(8),(17 A idade mediana ao diagnóstico foi de 62±14,3 anos e 41,4% dos doentes apresentavam mais de 65 anos. No nosso estudo apenas foram incluídos doentes que necessitaram de internamento hospitalar, que, por poderem corresponder a uma faixa etária mais alta, poderá ter ocorrido viés de seleção. Na literatura, é referido que a função vestibular diminui com a idade, como resultado da perda de neurónios e células ciliadas nos órgãos otolíticos e canais semi-circulares. 18 É possível que os doentes com 65 ou mais anos, por já poderem possuir um défice vestibular de base, podem demorar mais dias a recuperar dos sintomas residuais de vertigem e desequilíbrio, durante um episódio de NV, e representar um grupo de risco para um internamento prolongado (p=0,038).
Teoricamente, uma infeção viral da via aérea superior pode estar relacionada com a ocorrência de NV 2, apesar de um aumento da incidência sazonal da NV não se ter verificado na literatura. No nosso estudo verificamos que o trimestre correspondente ao outono (setembro, outubro e novembro) foi o que registou maior ocorrência de episódios de NV (34,3%), e novembro e dezembro foram os meses em que se registaram mais episódios (n=12, 12,1%). Estas diferenças, tal como na literatura, não se mostraram estatisticamente significativas. 1),(5),(19
Quanto à lateralidade, não está descrita na literatura preponderância de lado, o que se verificou na nossa amostra em que ambos os lados foram igualmente afetados. A maioria (90,9%) dos doentes não apresentavam antecedentes do foro otológico (sem história infeciosa, de acufenos ou surdez). A taxa de recorrência reportada na literatura varia de 1,9% 20 a 10,7% 21), o que é semelhante ao nosso estudo em que foi de 7,1%.
No que diz respeito aos antecedentes pessoais, objetivou-se que 51,5% dos doentes tinham HTA, 14,1% DM, 40,4% dislipidemia, 21,2% história de ansiedade e/ou depressão e 7,1% doença coronária. A prevalência destas comorbilidades é semelhante à reportada por Coronel-Touma et al., que analisou a prevalência de fatores de risco cardiovascular (FRCV) em doentes com NV, numa população espanhola. Na literatura está documentada uma relação entre a existência de FRCV (HTA, DM e dislipidemia) e história de depressão, em doentes com NV, apesar de estes resultados não serem consistentes entre os vários autores. 1),(5),(17 No nosso estudo, verificou-se uma relação estatisticamente significativa entre a presença de DM (p=0,017) e a necessidade de internamento prolongado enquanto as restantes variáveis não mostraram influência. A relação entre a DM e o sistema audio-vestibular tem sido alvo de investigação por mais de um século. A maior parte das investigações em pessoas com diabetes revelaram que ocorre uma surdez neurossensorial lenta e progressiva. De facto, a maior parte dos estudos relativos a este tema referem um efeito significativo da DM no sistema auditivo periférico, enquanto os estudos que analisaram a função vestibular, não reportaram influência da DM no funcionamento do órgão vestibular. Sabe-se que a DM afeta a microvasculatura e os neurónios ao nível histopatológico, mas os seus efeito no ouvido interno ainda não foram provados em modelos animais ou humanos. Estas alterações acontecem na retina, rins e nos músculos esqueléticos, o que leva ao desenvolvimento de retinopatia, nefropatia e neuropatia. Acredita-se que o mecanismo de lesão seja pelo stress oxidativo e nitrosativo causado pela hiperglicémia, o que causa danos no endotélio microvascular e a nível do DNA celular. Estas alterações podem ser a causa para a origem de complicações relacionadas com DM, como a isquémia vascular do tecido neural que resulta em atrofia e desmielinização. 22),(23 Estes dados podem suportar a teoria da isquemia microvascular como etiologia da NV, podendo os doentes com DM representar um grupo de risco.
Quanto ao exame objetivo, todos os doentes apresentaram nistagmo espontâneo, horizonto-rotatório ou torsional, a maioria (70,7%), com grau III segundo as leis de Alexander. O grau do nistagmo à apresentação apresentou uma correlação com a necessidade de um internamento prolongado (p=0,018). No nosso estudo, como apenas foram incluídos doentes que necessitaram de internamento hospitalar, pelo que já seriam casos de maior intensidade de sintomas e como poderá ter ocorrido viés de seleção.
A maior parte dos doentes (64,6%) foram avaliados por Neurologia e a maioria (77,8%) realizou MCDTs imagiológicos enquanto em apenas 22,2% o diagnóstico foi clínico. O diagnóstico de NV é de exclusão, sendo que nos doentes com quadros atípicos (fatores de risco cardiovascular, sinais neurológicos/cefaleias, sintomas com mais de 48h), deverá ser realizado um exame imagiológico (TC, RM), para exclusão de vertigem de origem central. 3),(11
Nos doentes que realizaram v-HIT nas primeiras 4 semanas desde o início do quadro, foi considerado o valor do ganho do VOR, o seu valor mediano no ouvido afetado foi de 0,4797±0,05. Este valor não apresentou relação com um internamento prolongado. Contudo, no nosso estudo, apenas uma parte dos doentes (n=29) realizou uma medição da função vestibular em fase aguda, representando uma limitação do estudo. Uma vez que a diminuição inequívoca do VOR é um critério diagnóstico de NV, seria importante a análise da função vestibular em todos os doentes, preferencialmente nos primeiros dias após o início dos sintomas. 1),(17
O valor mediano de dias de internamento foi de 4±3,3 dias e 18,2% doentes tiveram um internamento de duração igual ou superior a 8 dias. O tratamento da NV tem como pilares: terapêutica sintomática (fluidoterapia, antieméticos, inibidores vestibulares), etiológica (corticóides, antivirais, vasodilatadores) e a reabilitação vestibular. 11),(12 No nosso estudo, a larga maioria (97%) dos doentes foram tratados com corticoterapia endovenosa (dexametasona 4mg id ou 2id), 77,8% com beta-histina (16mg 3id) e 78,8% com benzodiazepina. Tal como na literatura, nenhum dos tratamentos ou grupos de tratamentos se correlacionou com a necessidade de um internamento prolongado. 15 Durante o internamento, assim que possível o levante, todos os doentes iniciaram reabilitação vestibular, pelo que não foi avaliado o efeito deste tratamento na duração do internamento, apesar de na literatura estar reportado o seu benefício. 12 Nenhum doente foi tratado com agentes antivirais.
À data de alta, 46,5% dos doentes não apresentava nistagmo. Na literatura, é referido que na NV há uma melhoria dos sintomas agudos ao fim de cerca de 3 dias a 1 semana, enquanto a recuperação da sensação de vertigem ocorre ao longo de semanas, (3),(12 sendo que Okinaka et al. reportaram uma melhoria subjetiva de cerca de 40% ao fim de 3 meses, no nosso estudo 48,5% dos doentes referiam estar assintomáticos ao fim de uma mediana de 26±26,4 dias. 24)
Conclusão
A NV é uma das causas mais comuns de vertigem, responsável por sintomas que podem exigir internamento hospitalar, de duração variável, para tratamento sintomático, etiológico e/ou reabilitação vestibular. Os resultados sugerem que os grupos de doentes com idade ≥ 65 anos, história de DM e grau III do nistagmo à admissão podem representar fatores preditores para internamentos com duração ≥ 8 dias nos doentes com NV, enquanto as restantes características clínicas analisadas não mostraram influência. Na literatura enquanto a presença de FRCV e a idade parecem representar fatores de risco para a recuperação na NV, que seja do conhecimento dos autores, não está estabelecida uma relação entre DM ou o grau do nistagmo. Também não são do conhecimento dos autores estudos que estabeleçam relação entre fatores clínicos e duração dos internamentos na NV.
Conflito de Interesses
Os autores declaram que não têm qualquer conflito de interesse relativo a este artigo.
Confidencialidade dos dados
Os autores declaram que seguiram os protocolos do seu trabalho na publicação dos dados de pacientes.